roneo JLF du 01-10-10 module 6

Cour de JLF du 01/10/10 8h30-10h30 Module 6
Par tim et sim
LES β BLOQUANTS DANS L'INSUFFISANCE CARDIAQUE
A) Une administration à risque ?
L'administration à posologie usuelle d'un β
-
( β bloquant) quel qu'il soit reste formellement
contre-indiqué (CI) dans l'insuffisance cardiaque (IC).
Introduction il y a 35 ans des β
-
par les équipes scandinaves dans le traitement de l'IC selon
un protocole de titration chez les patients en IC compensée.
Validité du concept établi par au moins 7 grand essais cliniques.
4 molécules ont une AMM dans l'IC.
B) Mécanisme d'action des β
-
dans l'IC:
•Augmentation de la densité des récepteurs β
-
par down régulation
•Diminution de la cardiotoxicité des catécholamines
•Diminution de l'activation hormonales: Diminution de l'activité du système
rénine/angiotensine
•Diminution de la FC ( fréquence cardiaque) :
- diminution du temps de diastole donc cœur mieux perfusé
- diminution de la post-charge qui améliore le débit cardiaque
•Antiischémique
•Antihypertenseur
•Antiarythmique
•Antioxydant, antiprolifératif ( lié a l'effet proliférant des catécholamines)
C) Effets cliniques des β
-
:
•Améliorent les symptômes à long terme (dégradation possible à court terme)
•Diminuent le remodelage et sa progression
•Diminuent la fréquence des hospitalisations
•Diminuent la fréquence des morts susbites
•Améliorent la survie
D) Indication des β
-
:
•IC symptomatique ( stades II à IV)
•Dysfonctions ventriculaires asymptotiques avec LVEF (left ventricular ejection fraction)
<35-40%
•Après antécédents d'IM (infarctus du myocarde)

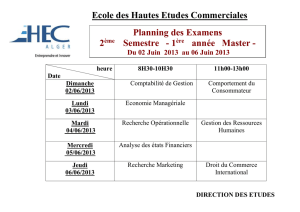
Cour de JLF du 01/10/10 8h30-10h30 Module 6
E) Quand commence-t-on?
•Patient stable (en phase compensée) sous IEC, diurétiques: sans rétention liquidienne et pas
de besoin d'agents inotropes + (réhausseurs de la contractilité cardiaque)
•Pas de CI des β
-
(pas de bradycardie, BAV (bloc auriculo-ventriculaire), asthme,...)
•Début du traitement en hôpital ou ambulatoire
F) Les β
-
ayant une AMM dans l'IC :
Dose initiale (début de
traitement) Dose cible
Bisoprolol (Cardensiel) 1,25/24h 10/24h
Carvédilol (Kredex) 3,125/12h 25/12h
Metoprolol tartrate (Selozoc) 6,25/12h 75/12h
Metoprolol succinate
(Lopressor, Seloken) 12,5/24h 200/24h
Nebivolol (Temerit) 1,25/24h 10/24h
G) Effets adverses:
•Hypotension
•Rétention liquidienne, dégradation de la fonction cardiaque
•Fatigue
•Bradycardie, bloc de conduction ( par effet D
-
)
Si on observe ces effets secondaires il faut:
-Revoir le traitement ( ajout ou non de diurétiques, autres molécules...)
-Réduction de la dose
-Passing si bradycardie
-Arrêt du traitement si cas sévères
H)Contre-indications:
•Asthme (hyperréactivité bronchique)
•BAV
•Hypotension symptomatique, bradycardie
•Le diabète n'est pas une CI (utilisation de β
-
cardiosélectifs)

Cour de JLF du 01/10/10 8h30-10h30 Module 6
La DIGOXINE dans l'insuffisance cardiaque
A) Introduction:
Seule molécule de la classe des digitaliques encore utilisée aujourd'hui. C'est une molécules
hydrosoluble composée d'une digoxigénine liée à 3 digitoxoses.
Formes commercialisées : - voie orale: Hemigoxine et Digoxine Nativelle orale
- voie injectable : Digoxine Nativelle injectable
B) Mécanisme d'action de la Digoxine dans l'IC:
Chez l'IC il existe 2 mécanismes:
–
Effets cardiaques directs
–
Effets neurohumoraux résultant de la ressensibilisation du baroréflexe qui est atténué
dans l'IC
La ressensibilisation du baroreflexe joue le rôle le plus important par augmentation du
parasympathique et par diminution du sympathique.
1- Effets cardiaques:
•Effet I
+
(seul effet cardiaque bénéfique)
◦Blocage de la Na
+
/K
+
ATPase du sarcolemne des myocytes
◦Augmentation des concentrations intracellulaires de Na
+
,Ca
2+
◦Diminution de l'activité de l'échangeur Na
+
/Ca
2+
◦Charge du réticulum sarcoplasmique en Ca
2+
◦Augmentation de la contractilité cardiaque
Cf schéma ENT : La Na
+
/K
+
ATPase est inhibée pas la digoxine donc si blocage, il y a plus de Na
+
intracellulaire. Il y a donc diminution du gradient de concentration au niveau de l'échangeur
Ca
2+
/Na
+
donc plus de Ca intracellulaire entrainant une dépolarisation et l'effet I
+
.
•Effet C
-
◦Sensibilisation du baroréflexe
◦Augmentation du tonus parasympathique
Conséquences: Augmentation du temps de remplissage du ventricule et augmentation du DC
•Effet D
-
◦Diminution de la vitesse de conduction intra atriale (=intra auriculaire)=>Traitement de
la fibrillation auriculaire
◦Diminution de la vitesse de conduction auriculo-ventriculaire (aux doses toxiques risque
de bloc de branche (faisceaux de His)
•Effet B
+
◦Par majoration de l'entrée cellulaire de Ca
2+
◦Augmentation de l'hyperexcitabilité des ventricules
Conséquences: risques potentiels:
-Extra systole ventriculaire
-Tachycardie ventriculaire

Cour de JLF du 01/10/10 8h30-10h30 Module 6
2-Effets vasculaires:
Sensibilisation du baroréflexe par majoration du parasympathique (peu d'effets) et
diminution du sympathique (effet majoritaire).
Conséquences: -Vasodilatation artérielle par diminution de la post-charge
-Vasodilatation veineuse par diminution de la pré-charge
Soit amélioration globale de l'hémodynamie.
3-Autres effets:
•Effet diurétiques: -Amélioration de la perfusion rénale
-Diminution de la pression veineuse centrale ( avec diminution de
l'aldostérone)
-Inhibition de la Na
+
/K
+
ATPase rénale
•Effet émétisant: à dose sub-toxique par excitation de la CTZ ( Trigger Zone= zone centrale
du vomissement) via l'arc réflexe
•Effet contracturant sur le muscle lisse intestinal, à dose toxiques => Anorexie, nausées,
diarrhées
•Effets neurologiques: troubles de la vision
C) Effets cliniques:
•Amélioration des symptômes (diminution des œdèmes)
•Diminution modérée de la fréquence des hospitalisations
•N'améliore pas la survie
D) Indications:
•En l'absence de réponses adéquates aux IEC + diurétiques + β
-
•En combinaison avec IEC + diurétiques en cas de symptômes persistants
•En cas de fibrillation auriculaire pour ralentir la conduction auriculo-ventriculaire
NB: dose: 0.125 à 0.250 mg/j
E) Propriétés pharmacocinétiques:
•Absorbée à 75%
•Liée à 23% aux protéines plasmatiques
•Peu métabolisée
•Élimination rénale prépondérante
•Après dose de charge, concentration plasmatique efficace au bout de 8h
•Mais marge thérapeutique étroite
F) Marge thérapeutique étroite:
Les concentrations doivent rester dans une zone comprise entre 0.65 et 2.6 nM soit 0.8 à 2
µg/L. Zone toxique: >2.3 µg/L soit 3nM
Cependant, il existe un chevauchement entre zone thérapeutique et toxique ce qui rend
parfois délicate l'interprétation des résultats.

Cour de JLF du 01/10/10 8h30-10h30 Module 6
G) Interactions médicamenteuses:
1- De type pharmacologique:
•Avec les substances bradycardisantes ( β
-
, Vérapamil, amiodarone, …) car il y a risque de
BAV
•Avec les médicaments qui modifient les concentrations ioniques
◦Si hypokaliémie on augmente la toxicité du composé (diurétiques, hypokaliémiants,
corticoïdes, laxatifs)
◦Si hypercalcémie on augmente la toxicité du composé (sels de Calcium, gluconates de
Calcium)
2- De type pharmacocinétique:
•Modification de l'absorption si perturbations intestinales (antispasmodique, anti-acide,
anticholinergiques)
•Inducteurs enzymatiques (spironolactone, antiépileptiques: phénytoïne et phenobarbital,
rifampicine)
•Substances qui augmentent l'élimination urinaire (L-DOPA)
H) Précautions d'emploi:
•Surveiller les concentrations plasmatiques
•Surveillance clinique étroite (ECG, kaliémie, calcémie)
•Réduction des posologies chez les sujets âgés, IR, IH, en hypokaliémie, ou en
hypercalcémie
I) Contre-indications absolues:
•BAV de 2
e
et 3
e
dégré non appareillé (« Je ne sais pas si je doit vous embarquer là dedans »
JLF)
•Hyperexcitabilité ventriculaire (notamment extrasystole)
•Tachycardie atriale et fibrillation auriculaire
•Hypokaliémie
•Cardiomyopathies
« Tout çà c'est bien compliqué, on va passer la diapo »JLF
F) Efficacité des traitement dans IC systolique:
cf ENT
Désolé mais là, JLF s'emballe et zappe les diapos a tout'va
Rappel sur la resynchronisation: Chez l'IC avancé, il y a une désynchronisation de contraction entre
les 2 ventricules. On applique donc des électrodes sur ces 2 ventricules et par des décharges on
harmonise la contractilité des ventricules.
 6
6
 7
7
 8
8
1
/
8
100%




![EXII Exploitation d’une installation industrielle Installations haute tension [nouvelle version]](http://s1.studylibfr.com/store/data/008500893_1-ce1bcbfa853c7dcb5fe9f0d1673b72f8-300x300.png)




