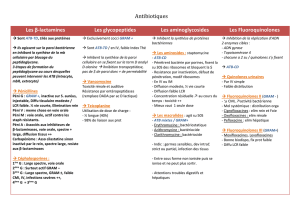
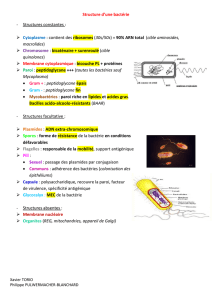
File - Cours L3 Bichat 2012-2013

LES ANTIBIOTIQUES
Du miracle à la catastrophe…

Le miracle :
Découverte de la pénicilline
Alexander Fleming (1881 –1955) 3 Septembre 1928
1940 : purification par Howard Walter Florey et Ernst Boris Chain (Prix Nobel 1945)

Penicilline et staphylocoque
Pénicilline G :
inhibition des PLP (protéines liant la pénicilline) = enzymes
construisant la paroi des bactéries
1940 : Tous les staphylocoques sont sensibles à la pénicilline
1944 →pénicillinase = enzyme détruisant la pénicilline
(actuellement ~90% des staphylocoques)
--
Développement de nouveaux antibiotiques :
Pénicillines M (oxacilline / méticilline)
ou/ Péni. + inhibiteur de pénicillinase (Acide clavulanique)
ou/ Céfalotine (céphalosporine)
1961 →apparition d’une nouvelle PLP : PLP2A
«SARM »(S. aureus R à la méticilline), « OXA-R »
→R à toutes les β-lactamines !
(30% de souches OXA-R à l’hôpital, rare en ville)
R souvent associée à autres ATB (aminosides, Quinolones, MLS…)

Origine des antibiotiques (ATB)
Penicillium
Acremonium
(Cephalosporium)
Cefalotine (Céphalosporine)
Pénicilline G
Champignons
Micromonospora
Bactéries
Streptomyces
Pristinamycine (Sinergistine)
Erythromycine (Macrolide)
Streptomycine, kanamycine,
tobramycine (Aminosides)
Tétracycline, Chloramphénicol
Gentamicine (Aminoside)
Vancomycine (glycopeptide)
Lincomycine (Lincosamide)
Amycolatopsis Rifamycine
(β-lactamines)
Moisissure ou bactérie ATB naturel Nouveaux ATB par hémisynthèse
Exceptions : Sulfamides (colorants), Quinolones (dérivés de la quinine), Nitro-Imidazoles
Paenibacillus
Bacillales
Actinomycetales
Colimycine (Polymyxine)

La catastrophe :
Explosion de la résistance aux antibiotiques…
Proportion de Staphylocoques dorés invasifs
résistant à la méthicilline en Europe, 2003.
European antibiotic resistance surveillance system
(EARSS,
http://www.earss.rivm.nl/PAGINA/interwebsite/home_earss.html)
Proportion des cas de tuberculose à
Mycobacterium tuberculosis multirésistant, 2006
Entérobactéries multirésistantes
(Ex.: Carbapénèmase NDM1)
The Lancet Infectious Diseases, September 2010
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
1
/
51
100%