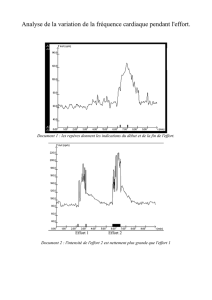
Les limites de l`Evidence-Based Medicine

14
perspectives
sagesses médicales - entretien
Tout Prévoir — mai 2013 n° 441
UNE ANALYSE OU UN ENTRETIEN,
SAGESSES MÉDICALES
Les limites de
l’Evidence-Based Medicine
Entretien entre le Pr Gérard Reach, diabétologue au CHU Avicenne
(Bobigny), auteur notamment de Pourquoi se soigne-t-on ? (Éditions
Le bord de l’eau, 2007) et de L’inertie clinique (Éditions Springer, 2012)
et Maël Lemoine, Maître de conférence en philosophie à l’université de
Tours, membre de philosophie et médecine réseau associé au CERSES
(1)
.
théorique de ce que c’est que pratiquer la médecine.
On y imagine, notamment, que les médecins y auront
un comportement purement rationnel, bayesien.
Ils utiliseront donc des méthodes pour prendre une
décision. Il faut qu’ils connaissent la science ; et
en fonction de critères purement statistiques, ils
appliqueront le théorème de Bayes, et prendront une
décision. Et cette manière de faire est très répandue.
M. L : J’ai plutôt lu, et constaté, que ces
modèles bayesiens sont enseignés, servent
de référence théorique, mais ne sont que très
rarement utilisés dans la pratique.
Pr G. R : Oui, et pourquoi ne le sont-ils pas ? Moi je
ne fais jamais comme ça.
M. L : Personne ne fait jamais comme ça.
Pr G. R : Mais justement, les auteurs des livres de
référence sur l’Evidence-Based Medicine pensent qu’on
fait comme ça.
M. L : Vous croyez qu’ils pensent que l’on fait comme
ça, ou bien simplement qu’ils recommandent de
procéder comme ça ?
Pr G. R : Mais s’ils le recommandent, c’est qu’ils
pensent qu’ils vont être suivis.
M. L : Sans doute, mais ils le décrivent comme
un idéal.
Pr G. R : Le point de départ est exact : il y a un
problème si, quand vous allez voir le docteur X, il
vous donne un traitement, alors que le docteur Y
vous en donnerait un autre. Vous devriez avoir le
même traitement, c’est-à-dire le meilleur traitement.
Or, pour avoir toujours le meilleur traitement, il
faut des recommandations. Voilà le raisonnement
Maël Lemoine : Votre dernier livre s’appelle
L’inertie clinique. Comment définissez-vous ce
phénomène ?
Professeur Gérard Reach : Tout part de l’Evidence-
Based Medicine(2). L’EBM à l’origine c’est très bien,
mais je crois vraiment qu’il y a eu une dérive. C’est
contre cette dérive que lutte l’inertie clinique. Elle
consiste, pour un médecin, à ne pas appliquer une
recommandation que pourtant l’on connaît.
M. L : Votre livre, L’inertie clinique s’inscrit donc
alors contre l’EBM ? Ce n’est pas quelque chose
qui apparaît clairement.
Pr G. R : Volontairement, dans le livre, j’ai maintenu
l’ambiguïté. Ce n’est pas que j’ai peur de m’y attaquer
frontalement. C’est parce que je pense qu’il faut avoir
une vision absolument nuancée de l’EBM. Il ne faut
pas jeter le bébé « M» avec l’eau du bain.
M. L : Justement, dans un compte-rendu (3), nous
vous faisions un reproche, mineur, sur la finalité
un peu floue du chapitre sur l’EBM.
Pr G. R : Il est central ! Comment est construit le
livre ? D’abord, il y a le constat que l’inertie clinique
est une réalité énorme. Puis, l’interprétation bru-
tale de ce phénomène, c’est que les médecins ont
tort et que l’inertie clinique est un péché : il faut
la combattre. Là où ça n’est pas si simple, c’est
quand on découvre que lorsqu’un médecin décide
de s’écarter des recommandations, dans 93 % des
cas, cette décision est validée par des pairs. C’est un
peu embêtant, quand même ! On peut se dire : mais
alors, n’y a-t-il pas un problème avec l’Evidence-Based
Medicine et les recommandations ? D’où le chapitre
suivant : qu’est-ce que c’est, réellement, que l’EBM ?
C’est une construction, une invention, une vision très
ENTRE DEUX ACTEURS DES DÉBATS INTELLECTUELS QUI AGITENT LE MONDE MÉDICAL
De gauche à droite : le Pr Gérard Reach
et le philosophe Maël Lemoine.
NOTES
1. Centre de recherche
sens, éthique, société.
2. Les expressions
indiquées en orange
sont définies
dansl’encadré
de la page 17.
3. Tout Prévoir,
N° 438 février 2013.

Tout Prévoir — mai 2013 n° 441
DOMINIQUE MUTIO
du jeune médecin. Quand le médecin expérimenté ne
connaît pas un domaine, c’est par les recommandations
de la HAS qu’il doit commencer. Mais la deuxième chose
qu’il faut apprendre n’a rien à voir : c’est l’apprentissage
de l’analyse d’un contexte. Par la synthèse des deux,
petit à petit, on se délivre des recommandations. Le
véritable expert connaît les recommandations, mais
elles sont intuitives dans son esprit. Pour le médecin
médiocre, il est vrai qu’il vaut mieux qu’il s’en tienne
aux recommandations : on limitera les dégâts. Et c’est
vrai qu’il y en a quand même quelques-uns.
M. L : Un article très connu de Dreyfus décrit
l’apprentissage de l’expertise dans un domaine.
De manière étonnante, il fait de la connaissance
des règles les plus générales le niveau le plus bas
de la maîtrise d’un domaine, par lequel le novice
commence, puis dont il s’affranchit effectivement
en maîtrisant peu à peu les contextes, les stratégies,
les types de situation où les règles s’appliquent, etc.
Pr G. R : Mais bien entendu, je cite cet article, il est
fondamental pour moi. Si vous demandez en effet à
un expert quelles règles il utilise, il ne sait pas. Lui
demander cela, ce serait lui demander de régresser
au stade de débutant. C’est ce que fait l’EBM : elle
cherche à réduire l’expertise à des règles.
de base de l’EBM. Ses partisans pensent, en tous
les cas, ne cessent de dire, que le médecin prend
sa décision finale en adaptant aux préférences et
aux caractéristiques particulières d’un individu des
recommandations générales.
M. L : Et ça, ce n’est pas ce qu’il fait ?
Pr G. R : C’est un alibi. Ils insistent sur la décision
individuelle finale seulement pour se dédouaner
de l’horreur qu’ils ont construite : l’Evidence-Based
Medicine bête.
M. L : Je pense pour ma part que cette insistance
sur l’individualité de la décision finale est
rhétorique et stratégique : elle sert plutôt à
faire accepter la démarche qu’à l’atténuer. Mais
peut-être cela revient-il au même. Ce qui me fait
envisager cela, c’est que cette dernière étape –
l’adaptation au patient individuel – n’est jamais
étudiée pour elle-même par les partisans de
l’EBM. Votre propre travail, par exemple, est une
contribution à l’élucidation de ce qui se passe à
cette dernière étape de la chaîne.
Pr G. R : C’est mon but, en effet. En particulier,
dans le dernier chapitre, je montre que grâce à
l’inertie clinique, qui est un symptôme, on réalise
comment faire bien l’Evidence-Based Medicine. C’est
fondamentalement faux, car cela suppose que nous,
médecins, puissions calculer l’utilité espérée d’un
traitement et la probabilité qu’il réussisse. Or nous
sommes biaisés inévitablement sur les deux : sur
le calcul de l’utilité, à cause de nos émotions, et
notamment à cause de l’aversion au risque ; sur le
calcul de la probabilité, nous le sommes à cause de
notre mode de raisonnement naturel, qui procède
par « heuristiques ». Ce dernier point a été pour moi
une découverte fondamentale : la lecture de l’œuvre
de Kahneman et Tversky sur la manière dont nous
prenons réellement nos décisions.
M. L : C’est une œuvre classique qui remet en cause
le modèle de la rationalité de la décision telle
qu’elle existe réellement. Mais la question se pose
tout de même : les partisans de l’EBM voudraient
remplacer le mode de raisonnement naturel par un
mode de raisonnement plus performant et plus sûr.
Pr G. R : Mais ça ne marche pas ! L’inertie clinique,
c’en est précisément la preuve.
M. L : Alors si ça ne marche pas, l’EBM ne sert
vraiment à rien ?
Pr G. R : Si. À la lecture des premiers articles, on com-
prend qu’elle procède d’une approche essentiellement
pédagogique. Elle se présente à l’origine comme une
nouvelle façon d’enseigner la médecine, et non de la
pratiquer. C’est la première étape de l’apprentissage
15
perspectives
sagesses médicales - entretien

16
perspectives
sagesses médicales - entretien
Tout Prévoir — mai 2013 n° 441
Tout Prévoir — mai 2013 n° 441
l’inertie clinique au sens négatif du terme, et dans
quel cas sommes-nous dans l’inaction appropriée,
selon vous ?
Pr G. R : Pour moi c’est très clair. C’est approprié
quand le médecin peut justifier ce qu’il fait ; l’inertie
clinique, c’est quand le médecin n’a pas d’explication
de sa décision.
M. L : Et si a posteriori, on s’aperçoit que la
justification est erronée, c’est tout de même
une inaction appropriée ?
Pr G. R : Eh bien, errare humanum est. C’est une
erreur, mais ce n’est pas une faute. La véritable inertie
clinique, celle qu’on ne peut pas justifier, c’est une
faute. Il y a des conséquences médico-légales à cette
distinction majeure. Une inaction approprié, donc
justifiée, ne doit pas être condamnable.
M. L : Mais si je justifie par exemple ma décision
en disant : « j’utilise ce traitement parce que je
l’ai toujours utilisé », ce n’est pas une bonne
justification, et je suis condamnable, non ?
Pr G. R : Non, bien sûr, ce n’est pas une bonne justi-
fication. Cela veut dire que je suis ignorant, et c’est
condamnable. Mais ce n’est pas ça l’inertie clinique :
dans l’inertie clinique, je connais les recommandations.
Je décide de ne pas traiter, par exemple, à cause de
biais inhérents au mode de raisonnement humain.
C’est le cas quand je ne traite pas un patient souffrant
d’arythmie par anticoagulants parce que, 15 jours
auparavant, j’en ai traité un qui a fait une hémorragie.
M. L : Mais dans ce cas, justement, on ne peut pas
dire que c’est une bonne raison, c’est difficile de
parler d’inaction appropriée.
Pr G. R : En toute justice, le médecin serait condam-
nable. Mais je pense qu’il faudrait dire au juge :
n’oubliez que le médecin est un être humain. J’aurais
tendance à comprendre ça. L’important, ce n’est pas
d’avoir fait des erreurs, c’est de ne pas en apprendre.
La méprise catastrophique de l’EBM est de dire : les
émotions et les heuristiques sont des sources d’erreur
et il faut les supprimer. C’est une faute parce que
nous en avons besoin. Nous les enlever n’aboutit
qu’à une seule conclusion : il n’y a plus besoin de
docteurs, un programme fera cela très bien.
M. L : Et alors ? Si plus de gens sont mieux soignés
au final ?
Pr G. R : Statistiquement, c’est vrai, et c’est pour
cela que l’EBM est un outil fantastique pour les
pouvoirs publics. Mais il y aura des cas où ce sera
mauvais. Ce n’est pas moi qui le dit, c’est Aristote.
Quiconque connaît l’universel et pas le singulier, se
trompera souvent car on ne soigne pas l’universel,
mais le singulier.
M. L : Il y a aussi une autre description possible
des tâches de l’EBM : non pas remplacer la décision,
mais plutôt passer à la moulinette la littérature
médicale afin de dégager les recommandations.
Bien sûr, il ne s’agirait que de la première étape,
mais il s’agirait d’une réflexion méthodologique
pertinente pour établir le résultat de cette
première étape.
Pr G. R : C’est vrai, mais il se pose à ce niveau-là
un autre problème. Si les études montrent qu’un
traitement contre le diabète fait baisser l’hémoglo-
bine glyquée de 1 %, beaucoup de gens ne peuvent
s’empêcher de penser que l’hémoglobine glyquée de
leurs patients baissera de 1 %, et qu’il y a moins de
5 chances sur 100 que cela ne soit pas le cas. Mais
c’est complètement faux : dans cette étude, il y aura
des gens pour qui elle a baissé de 4 % et d’autres
pour qui elle a monté de 2 %, et ce sera peut-être
le cas du patient individuel que j’ai à traiter.
M. L : Mais ça, ce n’est pas une objection que l’on
peut faire à l’EBM : c’est plutôt une objection que
l’on peut faire à ceux qui interprètent mal les
recommandations qu’elle vise à établir.
Pr G. R : Oui, mais malheureusement, nous sommes
de mauvais statisticiens, c’est un fait. Et il y a plus :
quand on donne un traitement à Monsieur X, le seul
moyen de savoir si cela va marcher, ce ne sont pas
les statistiques, c’est d’essayer le traitement, et de
revoir le patient trois mois plus tard pour vérifier si
son hémoglobine glyquée a baissé.
M. L : Mais l’idée n’est-elle pas justement que
la décision naturelle de l’humain est moins
performante que la décision correctement
basée sur des statistiques ? N’est-ce pas cela
que les partisans de l’EBM prônent ? Au fond, ils
s’appuient, je pense, sur le constat qu’un groupe
d’experts sans méthode réductible à des règles fait
moins bien qu’un algorithme de décision simple
basé sur des statistiques. Peu importe que nous
ne décidions pas ainsi et n’y parvenions pas : c’est
comme cela qu’il faudrait faire.
Pr G. R : Effectivement, ils ont raison. Du point de
vue de l’économie de la santé et de la santé publique,
c’est raisonnable de s’appuyer sur des recommanda-
tions. Mais du point de vue de la santé individuelle,
c’est faux, complètement faux. L’inertie clinique, c’est
l’expression même de ce malaise : ce que j’appelle
la véritable inertie clinique, celle-là, il est vrai qu’il
faut la combattre.
M. L : Alors justement : dans le livre, vous utilisez
une expression sur laquelle je voudrais revenir.
Vous distinguez l’inertie clinique de « l’inaction
appropriée ». Dans quel cas sommes-nous dans

Tout Prévoir — mai 2013 n° 441
M. L : Et le patient, ne faut-il pas qu’il participe
à la décision ?
Pr G. R : Eh bien justement, dans ce cas, il ne peut
pas. Il subit passivement ce que prescrit un livre de
recettes. Le médecin est d’ailleurs bien content de
les trouver, parce que cela lui fait gagner du temps.
M. L : Le manque d’observance, n’est-ce pas la
manière d’y participer malgré tout ?
Pr G. R : Dans mon livre sur l’observance, je n’avais
pas encore découvert Kanheman. Mais l’observance
ou son absence, c’est l’application par le patient
des heuristiques dans la prise de décision qui le
concerne. Par exemple, si le médecin a une aversion
au risque de long terme du diabète, le patient, lui
est conduit par une aversion à court terme au risque
d’hypoglycémie.
M. L : Une dernière question : le médecin qui
prend une décision individuelle contre les
recommandations ne connaît pas les déterminants
individuels, ses préférences réelles aussi bien
que les particularités biologiques de sa situation.
Pourquoi dans ce cas sa décision individuelle
serait-elle plus justifiée qu’une recommandation
générale ?
Pr G. R : Cette idée m’est insupportable. Je la com-
prends : elle dit qu’il vaut mieux prendre une décision
statistique, parce que vous n’arriverez jamais, seul, à
prendre une décision correcte. Je crois profondément
à la nécessité de la médecine, et à partir du moment
où il doit y avoir une médecine, la décision doit être
individuelle. Et j’emmerde l’EBM. Si les médecins
doivent être remplacés par des ordinateurs, il est
temps que je prenne ma retraite. ■■
• Evidence-Based Medicine, EBM :
Médecine fondée sur les preuves. Un mouvement
très influent dont le principal résultat est une hié-
rarchie des preuves d’efficacité des traitements (voir
tableau1 : ci-dessous).
• Dreyfus : philosophe américain, spécialiste des
sciences cognitives. L’article dont il est question dans
cet entretien est disponible en français dans D. Andler,
Introduction aux sciences cognitives, Gallimard, Paris, 2004.
• Heuristique : procédure de raisonnement rapide,
mais peu fiable, utilisée par les humains pour résoudre
un problème (par exemple pour prendre une décision).
• Inaction appropriée : décision justifiée de ne pas
appliquer une recommandation que l’on connaît (par
exemple, ne pas intensifier un traitement pour faire
baisser l’hypertension d’un patient).
• Kahneman et Tversky : dans une série d’études
au début des années 1970, ces deux chercheurs
ont remis en cause l’hypothèse que les décisions
humaines sont rationnelles et objectivement opti-
males, et ont proposé une description de la déci-
sion humaine de fait : ils sont à l’origine de la notion
d’heuristique.
• Phillips : médecin et chercheur d’Atlanta (USA) qui a
le premier utilisé l’expression « inertie clinique », qu’il
décrit comme un obstacle qu’il faudrait surmonter
pour améliorer la prise en charge réelle des patients
diabétiques.
• Théorème de Bayes : le théorème de Bayes défi-
nit la probabilité d’un événement A étant donné un
événement B, en fonction des probabilités en général
des événements A et B, et de la probabilité de l’évé-
nement B étant donné l’événement A. Ce théorème
sert de fondement à une approche dite bayesienne
de la décision en général, et de la décision médicale
en particulier.
• Théorie de la décision : domaine de recherche
défini par des mathématiciens, des économistes et
des philosophes, tendant à décrire mathématiquement
la décision, soit réelle, soit idéale.
RepèRes
Tableau 1 : Niveau de preuve scientifique
fourni par la littérature (études thérapeutiques),
et grade des recommandations
qui en découlent (HAS)
Niveau de preuve scientifique fourni par
la littérature (études thérapeutiques)
Niveau de preuve
scientifique
fourni par la
littérature (études
thérapeutiques)
Niveau 1
– Essais comparatifs randomisés de forte puissance
– Méta-analyse d’essais comparatifs randomisés
– Analyse de décision basée sur des études bien
menées
A
Preuve scientifique
établie
Niveau 2
– Essais comparatifs randomisés de faible puissance
– Études comparatives non randomisées bien
menées
– Études de cohorte
B
Présomption
scientifique
Niveau 3
– Études de cas témoins
C
Faible niveau de
preuve
Niveau 4
– Études comparatives comportant des biais
importants
– Études rétrospectives
– Séries de cas
17
perspectives
sagesses médicales - entretien
1
/
4
100%