L`anorexie mentale

Les troubles du comportement alimentaire (1re partie)
L’anorexie mentale
OBJECTIFS D’APPRENTISSAGE
1. Comprendre les aspects épidémiologiques et étiologiques généraux des troubles du comportement alimentaire;
2. Connaître les principaux éléments de la présentation clinique de l’anorexie mentale;
3. Identier les options de traitement non pharmacologiques et pharmacologiques pour la prise en charge de l’anorexie mentale.
Les troubles du comportement alimentaire
(TCA) sont des problèmes de santé mentale
graves associés à une mortalité signicative et à
une morbidité importante sur les plans phy-
sique, psychologique et social. Ils comprennent
notamment l’anorexie mentale et la boulimie
qui aectent principalement les adolescentes et
les jeunes femmes adultes. Les patients atteints
d’un TCA peuvent nier leur problème et/ou
refuser l’aide qui leur est proposée, ce qui rend le
traitement dicile1,2. La prise en charge des TCA
est un processus complexe qui inclut des inter-
ventions nutritionnelles et psychothérapeu-
tiques, ainsi que la gestion des complications
médicales, lorsqu’elles sont présentes3,4. Il peut
être laborieux d’évaluer la littérature médicale
portant sur le rôle de la médication dans les
TCA, étant de qualité très variable5. Cet article,
présenté en deux parties, tentera toutefois de
faire la lumière sur la place de la pharmacothéra-
pie dans le traitement de l’anorexie mentale et de
la boulimie. La première partie sera consacrée au
contexte général des TCA ainsi qu’à l’anorexie
mentale, tandis que les complications médicales
et la boulimie seront traitées dans la seconde.
Dénition
Un TCA se dénit par la présence d’une pertur-
bation grave et persistante des habitudes alimen-
taires ou des comportements de contrôle du
poids. Les conséquences du TCA sur la santé
physique ou le fonctionnement psychosocial
doivent être cliniquement significatives et le
désordre ne doit pas être secondaire à une condi-
tion médicale ou à un autre trouble psychia-
trique. Les TCA incluent entre autres l’anorexie
mentale et la boulimie, ainsi que l’hyperphagie
boulimique, qui ne sera pas abordée ici2,6,7.
Épidémiologie
Les statistiques concernant les troubles alimen-
taires varient selon les études et il est ardu de les
évaluer avec précision en raison de la faible pré-
valence dans la population générale et de la ten-
dance qu’ont les personnes atteintes à dissimuler
leur maladie8. Chez la femme, la prévalence à vie
estimée serait de l’ordre de 0,3 % à 3,7 % pour
l’anorexie mentale et de 1 % à 4,2 % pour la bou-
limie, qui est plus fréquente3. Le ratio de préva-
lence homme-femme est de 1:10 chez les adoles-
cents et les adultes, comparativement à 1:6 dans
la population prépubère où les garçons sont plus
susceptibles d’être atteints9. Les TCA semblent
plus fréquents depuis les dernières décennies, ce
qui serait attribuable en partie à une meilleure
détection et à une plus grande sensibilisation à
ces maladies2,8,10. La prévalence des TCA est plus
élevée dans les populations industrialisées, avec
une prédominance plus ou moins marquée chez
les Caucasiens. Les personnes de toutes origines
ethniques et socioéconomiques peuvent par
contre être atteintes et on observe une augmen-
tation des cas dans des pays où ces désordres ne
sont pas fréquents2,11,12. Le nombre d’enfants et
d’adolescents sourant de TCA est en constante
croissance depuis les années 195013.
Étiologie
Les TCA sont d’origine multifactorielle et
impliquent l’interaction complexe et encore mal
définie entre divers facteurs biologiques, psy-
chologiques, familiaux et socioculturels8,10.
Des théories neurobiologiques ont été propo-
sées afin d’expliquer la pathogenèse des TCA.
Des perturbations endocriniennes peuvent être
observées chez les personnes atteintes, mais ces
modications sont réversibles après la restaura-
tion des conduites alimentaires, ce qui porte à
croire qu’elles seraient une conséquence du
trouble plutôt qu’un facteur étiologique majeur.
Des anomalies des systèmes des neuropeptides
et des monoamines, dont la norépinéphrine, la
dopamine et, plus particulièrement, la séroto-
nine (5-HT), ont également été décrites. La plu-
part seront corrigées à la suite du rétablissement
des patients, mais certains aspects demeurent
anormaux, laissant suspecter une implication
dans la prédisposition à développer un trouble
alimentaire ou des traits caractéristiques asso-
ciés2,10,14. Par ailleurs, s’il est admis que les fac-
teurs génétiques inuent sur la vulnérabilité à
développer un trouble alimentaire, tel que sug-
géré par les études familiales et les études sur les
jumeaux, les mécanismes exacts ne sont pas
encore élucidés et la recherche tente d’identier
des chromosomes, gènes et protéines spéciques
pouvant être impliqués2,3,9,14.
On considère généralement que les TCA sont
précipités comme mécanisme d’adaptation pour
pallier des émotions négatives ou combler des
besoins et qu’ils peuvent renforcer l’impression
d’avoir une vie structurée et sous contrôle15,16. Les
les pages
bleues
L'auteure et la réviseure scientique ne déclarent aucun conit d’intérêts lié à la rédaction de cet article.
Présentation
de la patiente
Anne, une adolescente de 16 ans, est ame-
née en consultation chez son médecin de
famille par ses parents. Elle est première de
classe et excelle dans plusieurs sports, dont
la natation et la course. Depuis un moment,
ses parents ont remarqué des changements
au niveau de son comportement : elle évite
de manger entre les repas, elle saute souvent
le petit déjeuner, refuse de manger certains
aliments, qu’elle qualie de trop caloriques
ou de mauvais pour la santé (viande, fécu-
lents, desserts, etc.), et s’isole souvent dans sa
chambre pour manger, sous prétexte qu’elle
a beaucoup de travaux scolaires. Il sem-
ble qu’elle ne voie presque plus ses amis et
qu’elle passe plusieurs heures par jour à faire
de l’exercice physique en solitaire. Ses parents
trouvent qu’elle est de plus en plus irritable et
renfermée. Elle a perdu beaucoup de poids,
paraît très amaigrie et n’a plus de menstrua-
tions depuis quelques mois, ce qui inquiète
beaucoup ses parents. Anne nie avoir un pro-
blème et est agacée par les préoccupations
de son entourage.
WWW.PROFESSIONSANTE.CA | NOVEMBRE 2014 | QUÉBEC PHARMACIE
|
11
Texte rédigé par Stéphanie St-Pierre, B. Pharm,
pharmacie Mylène Pinard
L’auteure tient à remercier le Dr Jean Wilkins,
pédiatre au CHU Sainte-Justine, pour son aide
au cours de la rédaction de l’article.
Texte original soumis
le 22 octobre 2014.
Texte nal remis
le 5 novembre 2014.
Révision : Mimi Israël, MD, FRCPC , chef du
département de psychiatrie de l’Université McGill,
chef du département de psychiatrie de l’Institut
universitaire en santé mentale Douglas

12
|
QUÉBEC PHARMACIE
|
NOVEMBRE 2014
|
WWW.PROFESSIONSANTE.CA
personnes atteintes ont tendance à être perfec-
tionnistes, obsessionnelles et à avoir une faible
estime de soi2,10. Les facteurs de risque plus ou
moins spéciques incluent certaines expériences
prémorbides (abus sexuels ou physiques, com-
mentaires négatifs de l’entourage à propos du
poids et de l’apparence, etc.) et des antécédents
familiaux (trouble de l’humeur, alcoolisme, obé-
sité) ou personnels (anxiété, dépression, diabète
de type 1, obésité). Les personnes pratiquant une
activité où l’apparence corporelle revêt une
grande importance (p. ex., mannequins, gym-
nastes, danseurs, etc.) sont également plus sujettes
aux comportements alimentaires probléma-
tiques2,17. Plus indirectement, la pression sociale à
la minceur peut contribuer à l’insatisfaction cor-
porelle et inciter aux régimes, qui sont des précur-
seurs fréquents des troubles alimentaires8,10.
Enn, si les facteurs familiaux peuvent jouer un
rôle dans l’apparition ou le maintien d’un TCA, ils
ne sont en aucun cas la cause unique, ni même
principale, du développement du trouble18.
Présentation clinique et diagnostic
Lors de l’évaluation du patient, il est important
de s’assurer que les symptômes correspondent
bien à un TCA et non à une condition médicale
sous-jacente ou à un autre trouble psychiatri-
que17,19. Une anamnèse détaillée permet d’iden-
tier les caractéristiques du TCA et il peut être
indiqué de corroborer ou de compléter les
informations recueillies auprès des membres
de l’entourage, si possible2,3,13,20. Les signes
vitaux, le poids et la taille sont, entre autres,
évalués lors de l’examen physique et l’indice de
masse corporelle est calculé (IMC = poids [kg]/
taille [m]2)20. Chez les enfants et les adolescents,
des déviations par rapport à la normale seront
mises en évidence par les courbes de crois-
sance13,17,20. L’examen physique et les épreuves
de laboratoire permettent d’apprécier l’impact
physique du désordre alimentaire et de déceler
les signes d’éventuelles complications médica-
les, mais présenteront peu ou pas de particula-
rités chez plusieurs patients, surtout au début
de la maladie1,2,21,20.
Même si l’anorexie mentale et la boulimie sont
des entités diagnostiques distinctes, elles parta-
gent plusieurs éléments communs. La caracté-
ristique essentielle de ces troubles est une altéra-
tion de la perception de l’image corporelle et du
poids, qui est une source de préoccupation
excessive et dont l’inuence sur l’estime de soi
est démesurée2,7. Notons que la présentation cli-
nique des enfants et des adolescents dière de
celle des adultes. Par exemple, les jeunes patients
n’exprimeront souvent pas des concepts abs-
traits, tels que l’insatisfaction corporelle ou la
motivation à perdre du poids9,13,22. En pédiatrie,
le seuil de diagnostic et d’intervention devrait
être bas puisqu’une prise en charge rapide amé-
liore le pronostic17,22,23.
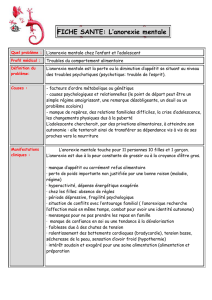
L’anorexie mentale, dont les critères diagnos-
tiques sont énoncés au tableau I , est caracté-
risée par une perte de poids (ou, chez les enfants
et les adolescents, par l’absence de la prise de
poids normalement attendue durant la période
de croissance) et par un poids corporel extrê-
mement faible qui, en général, résultent princi-
palement d’une restriction sévère de la prise
alimentaire totale et l’évitement des aliments
jugés engraissants. L’hyperactivité physique
(p. ex. marche excessive, tendance à rester
debout, etc.) ou l’exercice excessif sont aussi
souvent présents et il y a un sous-groupe de
sujets qui recourent aux comportements pur-
gatifs, tels que les vomissements provoqués ou
le mésusage de laxatifs. Les patients présentent
des obsessions et des craintes intenses à propos
de l’alimentation et du gain de poids, et on peut
observer des comportements tels que des
pesées excessivement fréquentes, l’observation
et la mesure obsessionnelles de certaines par-
ties du corps, ainsi que le développement de
règles et de rituels autour de l’alimentation.
L’aménorrhée chez les femmes postpubères ou
le retard de la ménarche chez les patientes pré-
pubères est également une caractéristique de
l’anorexie mentale. Le déni de la maladie et de
la gravité des complications médicales qui
les pages
bleues
I Critères diagnostiques de l’anorexie mentale
■
Restriction de l’apport énergétique par rapport aux besoins, conduisant à un poids corporel signicativement faible (c.-à-d. poids inférieur
au minimum normal ou, chez les enfants et les adolescents, inférieur au minimum attendu) dans le contexte de l’âge, du sexe, de la trajectoire
de développement et de la santé physique.
■
Peur intense de prendre du poids ou de devenir gros, ou comportement persistant qui interfère avec la prise de poids, malgré un poids
corporel signicativement faible.
■
Altération de la perception de l’image corporelle ou du poids, ou inuence excessive de la silhouette ou du poids sur l’estime de soi, ou
non-reconnaissance persistante de la gravité de la maigreur actuelle.
■
Type restrictif : au cours des trois derniers mois, la perte de poids est obtenue essentiellement par la restriction alimentaire, le jeûne et/ou
l’exercice physique excessif. Le sujet n’a pas, de manière régulière, présenté de crises de boulimie ou eu recours aux comportements purgatifs.
■
Type boulimique/purgatif : au cours des trois derniers mois, le sujet a régulièrement présenté des crises de boulimie ou recouru aux
comportements purgatifs.
■
Niveau de gravité : Le niveau de gravité est basé sur l’indice de masse corporelle (ou le percentile d’IMC chez les enfants ou les adolescents),
mais il doit également tenir compte des autres symptômes cliniques et du degré d’altération fonctionnelle.
Adapté de : American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders DSM-5, 5e éd. Washington, DC: American Psychiatric Publishing 2013 (traduction personnelle).
12
|
QUÉBEC PHARMACIE
|
NOVEMBRE 2014
|
WWW.PROFESSIONSANTE.CA
Suite du cas clinique
À la suite de l’évaluation du médecin, Anne
reçoit un diagnostic d’anorexie mentale. Sa
mère la trouvant d’humeur dépressive se
demande si des médicaments pourraient
l’aider. Est-ce le cas ?

WWW.PROFESSIONSANTE.CA
|
NOVEMBRE 2014
|
QUÉBEC PHARMACIE
|
13
en découlent est fréquent. Les personnes souf-
frant d’anorexie mentale consultent rarement
d’elles-mêmes pour leur trouble alimentaire,
mais elles iront plutôt voir le médecin pour des
plaintes somatiques ou si des proches préoccu-
pés les amènent consulter (parfois en les obli-
geant) ou les incitent à le faire2,3,6,11,21,24,25.
Comorbidités
Le taux de comorbidités psychiatriques chez les
patients sourant d’un TCA est considérable-
ment élevé. La dépression majeure et les troubles
anxieux, en particulier la phobie sociale et les
troubles obsessionnels compulsifs, accompa-
gnent très souvent l’anorexie mentale3,21. Plu-
sieurs symptômes psychologiques (humeur
dépressive, retrait social, irritabilité, insomnie,
etc.) peuvent cependant être causés ou exacerbés
par la dénutrition et doivent être réévalués après
la reprise partielle ou totale du poids6. Des trou-
bles de la personnalité sont présents chez une
proportion importante des sujets atteints d’ano-
rexie mentale ou de boulimie et les patients qui
qui ont recours à des purgations, ont une fré-
quence plus élevée d’abus de substances, de pro-
blèmes d’impulsivité, de comportements suici-
daires et automutilatoires. La boulimie est aussi
fortement associée aux troubles dépressifs et
anxieux3,6.
Évolution et pronostic
L’anorexie mentale débute généralement au
milieu ou à la n de l’adolescence, parfois avant
la puberté, mais rarement après l’âge de 40 ans.
L’apparition du trouble peut coïncider avec un
événement de vie stressant. L’évolution et le pro-
nostic de l’anorexie mentale sont extrêmement
variables6. Dans certains cas, on observe un épi-
sode unique, avec le retour subséquent à un
poids normal. L’évolution peut également être
uctuante et épisodique, alors que d’autres souf-
friront d’une évolution chronique, avec une
détérioration progressive pouvant mener au
décès6. Un rétablissement complet se produit
chez plus de 50 % à 70 % des adolescents traités,
alors qu’on estime le taux de rétablissement
après 10 ans à 50 % pour l’ensemble des patients.
Ce pourcentage diminue toutefois chez les indi-
vidus nécessitant une hospitalisation, leur pro-
nostic étant plus sombre21. Jusqu’à environ 50 %
des patients manifesteront des symptômes bou-
limiques, surtout pendant les cinq premières
années de la maladie2,3,6,26. Le taux de mortalité,
le plus élevé de tous les troubles psychiatriques,
est d’environ 5 % par décennie de maladie, l’ina-
nition, les complications cardiaques et le suicide
étant les causes les plus fréquentes de décès pré-
maturé3,21,24.
Prise en charge
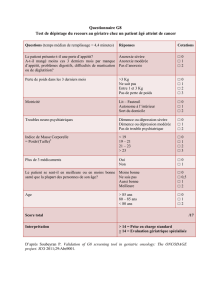
La prise en charge des TCA, dont les objectifs
sont décrits au tableau II , implique idéale-
ment la contribution d’une équipe multidiscipli-
naire (médicale, nutritionnelle et psychologi-
que), selon les besoins du patient. Avant toute
chose, l’établissement et le maintien d’une
alliance thérapeutique solide sont primordiaux.
La participation des proches devrait être encou-
ragée chaque fois que cela est possible, en parti-
culier chez les jeunes patients1,3,12,15,20. L’intensité
et l’emplacement du traitement dépendent de la
gravité et de la complexité de la maladie12. Ainsi,
l’évaluation initiale et périodique de divers fac-
teurs cliniques et psychosociaux permet d’éta-
blir un plan de traitement individualisé et de
déterminer le type de suivi (p. ex., ambulatoire
plus ou moins intensif, hospitalisation partielle
ou complète)15. Une perte de poids très impor-
tante ou rapide, une instabilité médicale ou psy-
chiatrique, un risque de suicide, l’absence de
réponse ou de coopération au traitement ambu-
latoire et un environnement social ou familial
compromettant la réussite du traitement sont
parmi les indications d’une hospitalisation. Les
patients boulimiques peuvent généralement être
traités en ambulatoire7,15.
Traitement de l’anorexie mentale
Interventions médicales et nutritionnelles
Le traitement initial de l’anorexie mentale doit être
axé sur la stabilisation médicale et la réhabilitation
nutritionnelle en vue de restaurer le poids, le gain
de poids permettant d’améliorer plusieurs symp-
tômes psychologiques et complications médi-
cales
13,21,27
. Un plan alimentaire est établi afin de
réintroduire progressivement une alimentation
équilibrée et vise l’atteinte éventuelle du poids
ciblé
15
. À court terme, une prise de poids hebdoma-
daire de 0,9 à 1,4 kg pour les patients hospitalisés et
de 0,2 à 0,5 kg pour les patients ambulatoires est rai-
sonnable
3,28
. Une réalimentation lente et graduelle
minimise le risque de manifestations indésirables
(œdème transitoire, troubles gastro-intestinaux) et
de complications sérieuses associées au syndrome
de réalimentation (insusance respiratoire et/ou
cardiaque congestive, complications neurolo-
giques, etc.). Une supervision médicale appropriée
est importante pour prévenir cette aection poten-
tiellement mortelle pouvant survenir lors de la réa-
limentation trop agressive des patients fortement
dénutris, en particulier durant les premières
semaines d’hospitalisation. Lorsque requis, la cor-
rection des désordres électrolytiques et le rempla-
cement des uides sont eectués, en même temps
que la réalimentation, sous surveillance étroite
28-31
.
L’alimentation orale est préconisée; l’alimentation
par sonde nasogastrique n’est pas recommandée de
routine et l’alimentation parentérale est rarement
indiquée
3,20,21,32
. Les suppléments nutritifs liquides
(p. ex., Boost, Ensure) peuvent être temporaire-
ment ajoutés au régime du patient si la nourriture
ne fournit pas un apport calorique susant et des
suppléments de vitamines et minéraux peuvent
être recommandés
3,13,28,29,32
. L’activité physique doit
être restreinte an de ne pas nuire au gain de poids
ou si l’état médical l’indique
17,21
.
Interventions psychothérapeutiques
Selon le consensus clinique, les interventions
psychothérapeutiques sont la pierre angulaire
WWW.PROFESSIONSANTE.CA | NOVEMBRE 2014 | QUÉBEC PHARMACIE
|
13
II Objectifs de la prise en charge des troubles du comportement alimentaire3,4,12,25,34
■
Rétablir et maintenir un poids dans la fourchette de poids naturelle, permettant ainsi le retour des menstruations, le cas échéant
■
Évaluer et corriger les carences nutritionnelles et les complications médicales
■
Favoriser la motivation du patient à participer au traitement et à modier ses comportements alimentaires
■
Fournir au patient et à son entourage proche de l’éducation au sujet des troubles alimentaires et de l’alimentation
■
Normaliser les comportements alimentaires et permettre l’adoption de saines habitudes alimentaires
■
Améliorer les fonctions cognitive et aective, et éliminer les idées ou attitudes négatives concernant l’alimentation, le poids ou l’image corporelle
■
Identier et traiter les comorbidités psychiatriques
■
Prévenir les rechutes

14
|
QUÉBEC PHARMACIE
|
NOVEMBRE 2014
|
WWW.PROFESSIONSANTE.CA
du traitement de l’anorexie mentale, mais les
preuves à l’appui dérivant d’études sont rares3,20.
Aucune méthode spécique n’émerge comme
traitement standard chez l’adulte, quoique des
preuves préliminaires indiquent que la thérapie
cognitivo-comportementale (TCC) serait utile
pour prévenir les rechutes chez cette clien-
tèle3,33-35. Même si la thérapie familiale est consi-
dérée comme standard chez les enfants et les
adolescents, très peu d’études ont été faites sur ce
sujet et on ne sait pas s’il s’agit de la meilleure
approche initiale pour tous les jeunes patients27,36.
Mentionnons qu’une psychothérapie formelle
peut être bénéfique une fois que le patient est
médicalement apte à participer et que le gain de
poids est amorcé; elle risque d’être inefficace
lorsque les capacités cognitives sont altérées par
la malnutrition3,15,32.
Pharmacothérapie
Le traitement pharmacologique de l’anorexie
mentale a fait l’objet de relativement peu d’étu-
des. Celles-ci sont souvent décevantes et com-
prennent des limites significatives, dont leur
petite taille, leur courte durée ainsi que des taux
d’abandon élevés, et très peu d’entre elles por-
tent sur l’utilisation de la médication chez les
enfants ou les adolescents. Les bénéces de la
pharmacothérapie sont également diciles à
évaluer dans un contexte où de multiples inter-
ventions non pharmacologiques sont nécessai-
res. La prise en charge de l’anorexie mentale
n’est jamais basée uniquement sur la pharma-
cothérapie, mais la médication peut en être une
composante5,27,37,38 voir tableau III .
Antidépresseurs
Il semblerait logique que les antidépresseurs
soient ecaces dans le traitement de l’anorexie
mentale en raison de l’implication étiologique
possible des mêmes dysfonctions sérotoniner-
giques et noradrénergiques qui causent la
dépression. Les antidépresseurs diminuent
également l’impulsivité, les comportements
obsessifs, ainsi que les symptômes dépressifs et
anxieux, fréquemment présents chez les indivi-
dus souffrant d’un trouble alimentaire4,5,39.
Pourtant, selon les données actuelles, les anti-
dépresseurs, nommément les inhibiteurs sélec-
tifs du recaptage de la sérotonine (ISRS), ne
semblent procurer aucun avantage signicatif
pour le traitement aigu de l’anorexie mentale,
leur impact sur le gain de poids ou sur les symp-
tômes psychopathologiques principaux étant
négligeable3,40. Ce manque d’ecacité chez les
individus dont le poids est insusant s’expli-
querait par les eets négatifs de la dénutrition
sur les concentrations extracellulaires de la
sérotonine et sur les récepteurs 5-HT1A39,41,42.
Une étude ouverte a toutefois rapporté un gain
de poids avec la mirtazapine chez cinq femmes
hospitalisées sourant d’anorexie restrictive, et
des études contrôlées portant sur cet antidé-
presseur sédatif seraient intéressantes43.
Deux études randomisées, à double insu et
contrôlées par placébo ont évalué l’efficacité
d’un antidépresseur, en l’occurrence la uoxé-
tine, comme traitement de maintien après la
restauration du poids. Dans la première étude
(n = 35, âge des participants: 15-32 ans), la
uoxétine, à des doses titrées jusqu’à 60 mg/jour
selon la tolérance, a permis de réduire signica-
tivement les rechutes comparativement au pla-
cébo, c’est-à-dire que les patients qui étaient
demeurés sur la médication ont maintenu un
poids adéquat et une réduction de leurs symptô-
mes un an après avoir reçu leur congé d’hôpital.
Seulement 13 participants ont toutefois terminé
l’étude, dont 10 dans le groupe uoxétine, et les
traitements psychologiques n’étaient pas stan-
dardisés5,39,43,44. Dans une étude plus large (n =
93, âge des participants: 16-45 ans), l’ajout de
uoxétine à la TCC après le rétablissement du
poids n’a pas semblé apporter des bénéces sup-
plémentaires quant à la prévention des rechutes.
Plus d’études à long terme sont nécessaires pour
conclure avec certitude à l’utilité des antidépres-
seurs dans la prévention des rechutes chez les
anorexiques5,39,43,44.
Néanmoins, l’usage d’antidépresseurs, parti-
culièrement les ISRS, en association à la psy-
chothérapie est largement répandu dans le trai-
tement de l’anorexie mentale. Ils peuvent être
indiqués après la reprise du poids chez les
patients ayant des symptômes persistants de
comorbidités psychiatriques ou des comporte-
ments boulimiques3. En pratique, les comorbi-
dités sévères (p. ex. dépression majeure sévère)
sont toutefois traitées même quand le poids
n’est pas encore rétabli. Par ailleurs, les inter-
ventions pharmacologiques n’ont aucun
impact sur les symptômes boulimiques tant
que le patient est en sous-poids. La prise d’ISRS
peut aussi être considérée chez les patients
pédiatriques pour traiter la dépression et l’an-
xiété concomitantes, mais leur utilisation doit
faire l’objet d’une surveillance étroite an de
déceler une augmentation des idées ou com-
portements suicidaires43,45. Les antidépresseurs
tricycliques (ATC), les inhibiteurs de la mona-
les pages
bleues
14
|
QUÉBEC PHARMACIE
|
NOVEMBRE 2014
|
WWW.PROFESSIONSANTE.CA
III Résumé des éléments clés de la pharmacothérapie de l’anorexie mentale (résolution du cas clinique)
■
Le gain de poids est une composante essentielle du traitement de l’anorexie mentale. Une approche combinée (soutien psychologique,
réhabilitation nutritionnelle et psychothérapie) est nécessaire; les antidépresseurs ne confèrent aucun avantage pour le gain de poids.
■
Les patients qui présentent des symptômes sévères ou persistants de comorbidités psychiatriques (dépression, obsessions, compulsions, anxiété, etc.)
ou des comportements boulimiques peuvent bénécier de l’ajout d’un antidépresseur.
■
Les antidépresseurs ont un eet incertain sur la prévention des rechutes.
■
L’ecacité des antipsychotiques n’a pas encore été clairement établie. Leur utilisation peut être considérée sur une base individuelle selon la
symptomatologie, et un suivi étroit des eets indésirables doit être eectué.
■
Bien qu’on n’en fasse pas un usage général, de faibles doses de benzodiazépines et des agents procinétiques administrés avant les repas peuvent
être temporairement indiqués pour, respectivement, soulager l’anxiété sévère associée aux repas et certains symptômes gastro-intestinaux pouvant
survenir au début de la réalimentation (ballonnements et douleurs abdominales postprandiales).
■
Il est possible que les suppléments de zinc favorisent un gain de poids et une diminution des niveaux de dépression et d’anxiété. Les patients
pourraient bénécier de l’ajout de gluconate de zinc (100 mg/jour) ou d’une multivitamine contenant 14 mg de zinc élémentaire.
■
La cyproheptadine a une valeur clinique limitée.

WWW.PROFESSIONSANTE.CA
|
NOVEMBRE 2014
|
QUÉBEC PHARMACIE
|
15
mine oxydase (IMAO) et le bupropion ne sont
pas recommandés pour le traitement de l’ano-
rexie mentale (voir deuxième partie de l’article,
section « Antidépresseurs »)3.
Les individus souffrant d’anorexie mentale
peuvent être particulièrement sensibles aux
effets indésirables de la médication. Plusieurs
patients ont une fonction cardiovasculaire com-
promise et le risque d’arythmie cardiaque secon-
daire à la prolongation de l’intervalle QTc par un
médicament ne doit pas être sous-estimé, sur-
tout en présence d’autres facteurs de risque (p.
ex., déplétion électrolytique, bradycardie).
Conséquemment, une surveillance de l’ECG
devrait être eectuée lors de l’introduction d’un
agent susceptible d’allonger l’intervalle QTc20,46.
De plus, la pharmacocinétique de certains médi-
caments peut être altérée chez les patients dénu-
tris. En eet, le volume de distribution des médi-
caments liposolubles est diminué en raison du
gras corporel réduit, augmentant les niveaux
plasmatiques à l’équilibre. La médication devrait
ainsi être débutée à faible dose et titrée lentement
selon l’ecacité et la tolérance14,16,34,47.
Antipsychotiques
La distorsion de l’image corporelle et les obses-
sions envers le poids et la silhouette des personnes
anorexiques ont été considérées par certains
comme étant analogues aux pensées délirantes
présentes dans les désordres psychotiques. Cette
prémisse a en partie mené aux premières études
sur l’antipsychotique chlorpromazine auprès de
ces patients dans les années 196037,38,48,49. En raison
du manque de preuves de leurs bénéces cliniques
et de leurs effets indésirables substantiels, les
antipsychotiques classiques ne sont néanmoins
pas recommandés pour le traitement de l’ano-
rexie mentale49,50. La venue des antipsychotiques
atypiques ayant un prol d’eets indésirables plus
favorable a ravivé l’intérêt envers cette classe de
médicaments43,49. Le gain de poids est eective-
ment un eet indésirable bien connu de ces agents
et ceux-ci permettent de réduire l’agitation et l’an-
xiété, qui entravent fréquemment la réalimenta-
tion48. Ils agiraient en ciblant les dysfonctionne-
ments dopaminergiques et sérotoninergiques4,39.
L’olanzapine est l’agent qui a été le plus exten-
sivement étudié. Cet antipsychotique a démon-
tré des eets positifs sur le gain de poids et/ou
les symptômes psychologiques dans quelques
études ouvertes ou rétrospectives et dans plu-
sieurs rapports ou séries de cas, le plus souvent
portant sur des patients sourant d’anorexie
chronique réfractaire à d’autres traitements48,50.
Au total, quatre études randomisées et contrô-
lées par placébo, dont une eectuée chez des
adolescents, ont toutefois produit des résultats
variables. Une étude a démontré la supériorité
de l’olanzapine pour l’amélioration de paramè-
tres psychologiques spécifiques (dépression,
agressivité, etc.), et une diminution des symp-
tômes obsessifs a été observée dans une autre
étude effectuée chez un petit nombre de
patients, alors que la différence n’était pas
signicative dans les deux autres. De plus, lors-
que comparée à la chlorpromazine, l’olanza-
pine a permis une réduction des ruminations
anorexiques43,50,51. L’olanzapine a produit un
gain de poids statistiquement signicatif, quoi-
que modeste, dans trois de ces études, mais
seulement chez le sous-type boulimique/pur-
gatif pour l’une d’elles27,44.
En ce qui concerne les autres antipsychoti-
ques, la quétiapine a permis de réduire la psy-
chopathologie dans deux études ouvertes de
petite taille et une étude ouverte, randomisée et
contrôlée, mais un gain de poids signicatif n’a
pas été établi dans toutes ces études4,48. Plus
récemment, une étude randomisée, à double
insu et contrôlée, n’a trouvé aucune diérence
d’issue entre le groupe quétiapine et le groupe
placébo44. Des rapports de cas ont montré des
résultats positifs pour l’aripiprazole et la rispé-
ridone, mais l’étude de ce dernier agent auprès
de 40 adolescents atteints d’anorexie mentale
n’a pu établir aucun bénéce4,44.
Alors que les données préliminaires sur les
antipsychotiques atypiques, particulièrement
l’olanzapine, semblaient prometteuses, deux
revues systématiques et méta-analyses récentes
n’ont pu conclure à un eet signicatif sur la
psychopathologie associée à l’anorexie mentale
ou sur le poids52,53. Il est possible que l’augmen-
tation de l’appétit induite par les antipsychoti-
ques ne soit pas susante pour surmonter la
poursuite acharnée de la minceur qui accom-
pagne ce trouble alimentaire53, ce qui ne fait
qu’augmenter la souffrance du patient sans
changer les comportements restrictifs53. Ainsi,
les études disponibles à ce jour, qui, encore une
fois, comprennent des limites méthodologi-
ques, ne permettent pas de formuler des lignes
directrices claires ou de recommander une uti-
lisation généralisée des antipsychotiques chez
cette clientèle48,53. Les opinions sur leur valeur
dans le traitement aigu de l’anorexie mentale
restent partagées, mais en pratique ils sont
prescrits notamment pour réduire l’anxiété
comorbide, les pensées obsessionnelles, les
cognitions anorexiques, l’agitation associée à la
réalimentation et la résistance sévère au gain de
poids27,48. Dans la majorité des publications, on
a utilisé des doses dans la moitié inférieure de
l’intervalle posologique (p. ex., olanzapine 2,5-
10 mg/jour), mais la durée de traitement opti-
male ne peut être dénie34,39,48. Les eets indési-
rables des antipsychotiques sont bien connus
(effets extrapyramidaux, sédation, hypoten-
sion orthostatique, prolongation de l’intervalle
QT, etc.) et doivent être pris en considération,
même si très peu d’entre eux ont été rapportés
dans ces études. Les eets métaboliques à long
terme n’ont pas encore été bien documentés
pour cette population48,52,53. Enn, bien que le
risque ne semble pas cliniquement pertinent
dans cette population, la crainte d’un gain de
poids excessif pourrait être anxiogène pour les
patients et entraîner le refus ou la non-adhé-
sion au traitement48,53.
Benzodiazépines
De faibles doses de benzodiazépines à courte
durée d’action (p. ex., 0,25 mg d’alprazolam ou
0,5 mg de lorazépam) administrées avant les
repas sont utiles lorsqu’une anxiété anticipatoire
sévère limite la prise alimentaire, mais cela n’a
fait l’objet d’aucune étude. Les benzodiazépines
doivent être utilisées avec circonspection puis-
que certains patients sourant d’un trouble ali-
mentaire peuvent avoir une propension plus éle-
vée à développer une dépendance3,14,34.
Agents procinétiques
Des ballonnements et des douleurs abdominales
postprandiales, ainsi que des sensations de plé-
nitude et de satiété précoce surviennent fré-
quemment au début du retour à une alimenta-
tion normale. Les agents procinétiques, tels que
la dompéridone et le métoclopramide, accélè-
rent la vidange gastrique et peuvent être utiles
pour soulager certains de ces symptômes, mais
ils ne sont pas clairement associés à un gain de
poids et doivent être utilisés avec précaution
puisqu’ils peuvent allonger l’intervalle QTc3,4,43.
À moins que le traitement ne requière les pro-
priétés antinauséeuses du métoclopramide, la
dompéridone est préférable puisqu’elle occa-
sionne moins d’eets extrapyramidaux54.
Autres
Une décience en zinc peut entraîner une perte de
poids, la dépression, l’aménorrhée et des modi-
cations de l’appétit et du goût43,49. Il a donc été pro-
posé que les carences nutritionnelles en zinc
puissent contribuer à exacerber le tableau clinique
de l’anorexie mentale. L’utilisation de la supplé-
mentation orale de zinc, en adjuvant aux traite-
ments traditionnels, est appuyée par des études
ouvertes et des études de cas, mais elle a produit
des eets partagés sur le gain de poids et sur les
symptômes de dépression et d’anxiété dans trois
études à double insu et contrôlées par placébo,
réalisées il y a plusieurs années38,49,55. Les auteurs
d’une étude publiée en 2006 ont néanmoins
conclu que tous les patients anorexiques devraient
recevoir, de routine, un supplément oral de 14 mg/
jour de zinc élémentaire pendant deux mois.
Cette étude a démontré que le zinc permettait
d’obtenir un taux d’augmentation de l’IMC deux
fois plus élevé, ainsi que la correction de certaines
anomalies des neurotransmetteurs, se traduisant
par d’éventuels bénéces cliniques4,55. Le rôle du
zinc demeure controversé, mais son coût peu
élevé, son innocuité favorable et les quelques
preuves de son ecacité incitent certains clini-
ciens à en recommander l’utilisation comme trai-
tement adjuvant de l’anorexie mentale3,4,38.
Il a été noté que la cyproheptadine, un antihista-
minique ayant également un effet antagoniste
sérotoninergique central, pouvait occasionner un
gain de poids lorsqu’utilisée dans le traitement du
WWW.PROFESSIONSANTE.CA | NOVEMBRE 2014 | QUÉBEC PHARMACIE
|
15
 6
6
 7
7
1
/
7
100%