Appareil Génital Féminin: Anatomie et Cycle

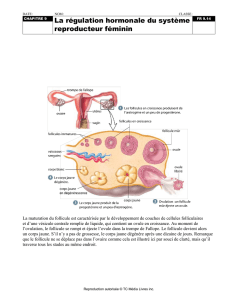
APPAREIL GENITAL FEMININ

Netter 341
Péritoine pariétal
Cavité péritonéale
Utérus
Vessie
APPAREIL GENITAL FEMININ
Rectum
Ovaire
Urètre
Symphyse pubienne

Ligament large
Ligament propre de l’ovaire
Ovaire
Trompe utérine
Utérus
Vagin
Mésovarium
Mésosalpinx

Péritoine pariétal
Péritoine viscéral
Organe
Méso
Ligament
épiploon
Coupe horizontale
Cavité péritonéale
Rappel: meso, ligaments et épiploon

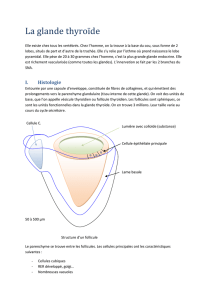
organes génitaux internes:
les ovaires, les trompes de Fallope, l'utérus et le vagin
organes génitaux externes:
la vulve qui comprend le vestibule, les petites lèvres, les grandes lèvres et le clitoris
(les seins)
L'appareil génital féminin assure la reproduction
-production des gamètes féminins ou ovules (= ovogenèse)
-recueil et acheminement des gamètes masculins ou spermatozoïdes
-fécondation de l'ovule
-transit et implantation de l'oeuf fécondé
-développement de l'embryon puis du foetus pendant la grossesse
-expulsion du foetus lors de l'accouchement
-(Nutrition du nouveau-né)
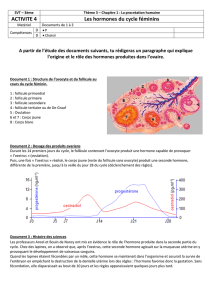
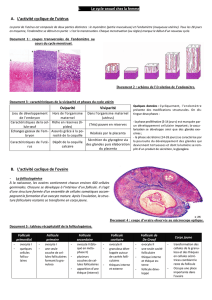
En dehors de la grossesse, de la puberté à la ménopause:
modifications cycliques lié au cycle génital de la femme.
contrôle neuro-hormonal, hypothalamo-hypophysaire et ovarien.
APPAREIL GENITAL FEMININ
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%