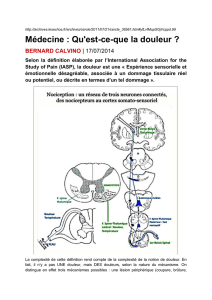
Nociception

1
Nociception
Nociception
C
C-
-H Cottart
H Cottart Mai 2006
Mai 2006

2
Définitions
Définitions
La nociception :
La nociception :
Sherrington , 1906.
Sherrington , 1906. Effets induits par les stimulus de
Effets induits par les stimulus de
forte intensité susceptibles de compromettre l’intégrité
forte intensité susceptibles de compromettre l’intégrité
de l’organisme.
de l’organisme.
La douleur :
La douleur :
La douleur
La douleur
(IASP)
(IASP)
se définit comme : "
se définit comme : " une expérience
une expérience
sensorielle et émotionnelle désagréable liée à une lésion
sensorielle et émotionnelle désagréable liée à une lésion
tissulaire existante ou potentielle ou décrite en terme
tissulaire existante ou potentielle ou décrite en terme
d’une telle lésion
d’une telle lésion ".
".
"La douleur est avant tout une expérience psychologique"
"La douleur est avant tout une expérience psychologique"
Elle fait intervenir des composantes sensorielles (nature, local
Elle fait intervenir des composantes sensorielles (nature, localisation,
isation,
intensité), affectives (sensation aversive de malaise),et cogn
intensité), affectives (sensation aversive de malaise),et cognitive
itive
(éveil, attention, imagerie mentale)
(éveil, attention, imagerie mentale)

3
Rôle de la douleur
Rôle de la douleur
Analgésie congénitale
Analgésie congénitale => nombreuses cicatrices,
=> nombreuses cicatrices,
dégénérescence progressive des articulations des
dégénérescence progressive des articulations des
membres et au niveau des vertèbres => mort jeune
membres et au niveau des vertèbres => mort jeune
(traumatisme, infection…)
(traumatisme, infection…)
Douleur => Signal d’alarme => évitement => survie
Douleur => Signal d’alarme => évitement => survie

4
Hyperalgésie
Hyperalgésie
Sensation douloureuse accrue en réponse à une
Sensation douloureuse accrue en réponse à une
stimulation normalement douloureuse.
stimulation normalement douloureuse.
La voie nociceptive devient très excitable => hypersensibilité à
La voie nociceptive devient très excitable => hypersensibilité à la douleur
la douleur
Hyperalgésie primaire
Hyperalgésie primaire : sensibilité extrême des récepteurs
: sensibilité extrême des récepteurs
nociceptifs eux même (
nociceptifs eux même (exp
exp : peau brûlée par le soleil).
: peau brûlée par le soleil).
Hyperalgésie secondaire
Hyperalgésie secondaire : facilitation de la transmission
: facilitation de la transmission
sensorielle.
sensorielle.
L’allodynie
L’allodynie
Douleur provoquée par une stimulation (mécanique,
Douleur provoquée par une stimulation (mécanique,
thermique…) habituellement non douloureuse.
thermique…) habituellement non douloureuse.

5
Transmission schématique du message
Transmission schématique du message
douloureux
douloureux
Physiologie de la douleur
Physiologie de la douleur
Lieu de lésion périphérique
Relais dans la ME
"Cerveau "
Contrôle
de la douleur
Thalamus
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
1
/
41
100%