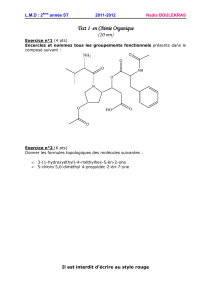
Conférence

Années 2013-2016
Programme
Territorial
de Santé N° 8
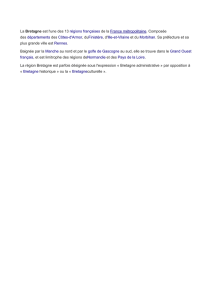
PONTIVY / LOUDÉAC / ROSTRENEN
Conférence
de
Territoire n°8
Pontivy
Loudéac


ÉDITORIAL
Après un an de travail guidé par un principe de co-construction entre
les membres de la conférence et l’ARS et ayant associé plusieurs
centaines d’acteurs, nous avons l’immense satisfaction d’arrêter notre
programme territorial de santé (PTS).
Ces derniers mois, les conférences de territoire et l’ARS ont en effet
préparé, en lien avec l’ensemble des acteurs de la santé et au plus
près des besoins de la population, la mise en œuvre opérationnelle du
projet régional de santé (PRS), arrêté en mars 2012, au travers des PTS.
Ces programmes déclineront le PRS, sur chacun des huit territoires de
santé, de manière à répondre aux priorités identifi ées sur ces territoires.
L’enjeu consiste à parvenir à une mise en œuvre territorialisée et
décloisonnée de la politique régionale de santé, ainsi qu’à fl uidifi er
le parcours de santé du patient.
Le PTS n’a pas vocation à mettre en œuvre de manière exhaustive
l’ensemble des thématiques développées dans le PRS, mais à traiter
les thématiques répondant aux priorités identifi ées dans les territoires
et par le territoire. Il est le fruit d’une démarche ascendante.
Il s’est, en effet, agi de construire les PTS selon une méthode
participative, afi n qu’ils soient la synthèse de l’ascendant (projets
émergents des territoires) et du descendant (orientations et
recommandations régionales prévues au PRS).
Afi n de respecter ce principe, les deux grandes orientations suivantes
ont guidé la méthode de construction des PTS :
- une cohérence des PTS avec le PRS ;
- des PTS qui soient l’expression de projets portés par les territoires
et adaptés à leurs spécifi cités.
Le caractère participatif de l’élaboration des PTS s’est affi rmé, tant
au travers de la mise en place et de la composition d’un comité de
pilotage PTS local, qu’au travers de la composition des groupes de
travail mis en place pour chacun des axes thématiques retenus pour
le PTS et qui se sont réunis d’avril 2012 à février 2013.
La composition du comité de pilotage local s’est voulue la plus
transversale possible afi n d’y associer l’ensemble des acteurs de
santé : professionnels de santé libéraux, acteurs du sanitaire, de la
prévention, de l’accompagnement médico-social, les représentants des
usagers, etc. La participation des Conseils Généraux a été recherchée
et les travaux du PTS se sont articulés avec les travaux des schémas
départementaux.
Nous remercions vivement tous les acteurs du territoire pour leur
implication déterminée, en particulier les membres de la conférence
et les équipes de la délégation territoriale, qui ont participé à ces
travaux et ont contribué à l’élaboration du PTS…
…et leur donnons rendez-vous très régulièrement d’ici 2016 pour suivre
la mise en place des actions, l’évolution de problématiques, mais aussi
poursuivre, sans tarder, les travaux sur deux des thématiques de santé
que le calendrier n’a pas encore permis d’aborder : la promotion des
politiques vaccinales et la santé environnementale.
Le directeur général de l’Agence Régionale de Santé Bretagne Le Président de la Conférence de Territoire 8
Alain Gautron Henri Le Dorze
Conférence
de Territoire n°
8
Pontivy
Loudéac

4
SOMMAIRE
PRÉAMBULE ........................................................................................................................................................................................... 6
I. LES AXES DE TRAVAIL COMMUNS À L’ENSEMBLE DES TERRITOIRES DE SANTÉ ..................................................................................12
Thématique n° 1. La prévention et la prise en charge des conduites addictives .........................................................................12
Thématique n° 2. La prise en charge des personnes âgées ........................................................................................................28
Thématique n° 3. La mise en œuvre d’une permanence des soins, articulée entre la ville et l’hôpital .........................................42
Thématique n° 4. La mise en œuvre d’une offre de soins territoriale en chirurgie, en obstétrique et en imagerie ........................44
Thématique n° 5. L’organisation des gardes et des astreintes en établissement de santé ..........................................................60
Thématique n° 6. Le développement des modes d’exercice collectifs et coordonnés ....................................................................64
Thématique n° 7. Le développement d’outils de coordination et de décloisonnement des acteurs de la santé ............................72
II. LES AXES DE TRAVAIL COMPLÉMENTAIRES RETENUS PAR LA CONFÉRENCE ......................................................................................76
Thématique n° 8. L’amélioration de l’accompagnement du handicap, de la perte d’autonomie,
des dépendances et du vieillissement ............................................................................................................76
Thématique n° 9. La promotion de la santé mentale et la prévention du suicide ........................................................................92
Thématique n° 10. La prise en charge des maladies cardio-vasculaires ..................................................................................100
III. LE SUIVI ET L’ÉVALUATION DE LA MISE EN ŒUVRE DU PTS .............................................................................................................116
ANNEXES ............................................................................................................................................................................................118
PROGRAMME TERRITORIAL DE SANTÉ
DU TERRITOIRE N° 8
PONTIVY / LOUDÉAC / ROSTRENEN

5
PTS N°8 - PONTIVY / LOUDÉAC / ROSTRENEN
Conférence
de Territoire n°
8
Pontivy
Loudéac
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
1
/
131
100%