Fievre au retour d`outre-mer - Collège PACA de Médecine d`Urgence

COPACAMU 2008
Urgences et pathologie des voyages : fièvre au retour d’outre-mer
Dr Puidupin
1
Urgences et pathologie des voyages : fièvre au retour d’outre-mer
C. Gourjault*, A. Puidupin*, F. Simon**
Introduction
La situation de l’HIA Laveran dans une zone de Marseille fortement peuplée de
migrants, tout comme l’augmentation des voyages internationaux, contribue à l’augmentation
des consultations au service des urgences pour fièvre au retour d’outre-mer, soit
directement, soit par l’intermédiaire du médecin généraliste. (1) La prise en charge de ces
fièvres au service des urgences doit toujours évoquer principalement le paludisme, sans
négliger les autres étiologies tropicales ou cosmopolites, et pouvoir reconnaître l’urgence
thérapeutique individuelle comme l’urgence épidémiologique, en particulier celles présentant
un risque de dissémination infectieuse majeur. La démarche proposée associe le regard et
l’expérience des différents intervenants que sont l’urgentiste, le réanimateur et l’infectiologue.
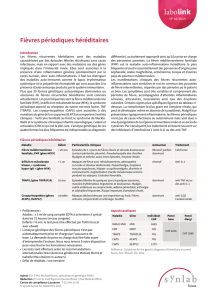
Démarche diagnostique
La démarche diagnostique s’appuie sur un interrogatoire recherchant
systématiquement devant toute fièvre la notion d’un voyage récent en pays d’endémie.
L’examen clinique et les examens complémentaires donnent des signes d’orientation avec une
priorité imposée : l’identification d’un paludisme à
Plasmodium falciparum
. (5) Dans un 2ème
temps, il faut distinguer :
• Les infections pulmonaires
• Les diarrhées (salmonelloses…) et les ictères fébriles (amibiase hépatique, hépatites
virales…)
• Les fièvres nues (arboviroses…)
Les infections communautaires doivent être systématiquement évoquées car elles
représentent environ 10% des fièvres investiguées au retour d’outre-mer.
Evaluation de la gravité
L’approche de l’urgentiste doit évaluer la gravité individuelle et définir l’orientation
secondaire qui va de l’admission en réanimation au traitement ambulatoire.
La conférence de consensus de 1999 sur la prise en charge et la prévention du paludisme
d’importation à
Plasmodium falciparum
a été révisée en 2007 et des recommandations pour
la pratique clinique ont été publiées, redéfinissant en particulier les critères de gravité.
L’orientation donnée au patient relève d’une organisation concertée entre le médecin
urgentiste, le médecin réanimateur et le médecin d’infectiologie. Les patients présentant au
moins un critère de gravité doivent être admis en unité de réanimation ou de soins continus,
le choix entre ces 2 types de prise en charge devant être discuté avec le médecin
réanimateur en fonction du contexte de l’établissement.
L’appréciation de la gravité des fièvres non palustres ne présente pas de spécificité.
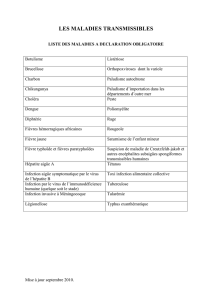
La gravité est aussi collective liée à la méningite et à certaines infections émergentes
qui imposent des processus d’isolement (fièvre hémorragique virale, SRAS). (2, 3, 4).
Traitement
Deux situations peuvent se présenter dans un service d’urgence. Le diagnostic de la
fièvre est certain ou probable conduisant à une prise en charge spécifique, ou l’étiologie de la
fièvre n’est pas retrouvée, posant le problème du choix d’une antibiothérapie de couverture.
(1, 5, 6, 7, 8, 9). Dans tous les cas, le traitement ne peut être différé.

COPACAMU 2008
Urgences et pathologie des voyages : fièvre au retour d’outre-mer
Dr Puidupin
2
Eléments d’aide à la décision et l’orientation
Les conférences de consensus, référentiels, recommandations
La pathologie d’outre-mer, si elle interpelle les médecins qui en ont la pratique
(médecins militaires, coopérants, humanitaires ou exerçant dans des zones à fort taux de
migrants), est rarement rencontrée en France et donc mal connue. Les conférences de
consensus sont un support pour les prises de décision sachant que tout retard de diagnostic
peut grever lourdement le pronostic (6, 9).
Les éléments épidémiologiques
Premier interlocuteur et examinateur de personnes fébriles revenant de zones à
risque du SRAS, chikunguya, fièvre hémorragique virale…, le médecin urgentiste est le
premier maillon de l’alerte épidémiologique. Il doit se documenter régulièrement et suivre
l’évolution des données épidémiologiques sur des sources comme le Bulletin épidémiologique
hebdomadaire, les Flash EDISAN ou la base de données BEDOUIN.
Conclusion
La prise en charge des fièvres au retour d’outre mer doit prendre en compte
l’urgence individuelle dominée par
plasmodium falciparum
sans oublier pour autant grâce à
une mise à jour fréquente épidémiologique une éventuelle urgence collective. Le deuxième
élément est la décision thérapeutique et permettre l’orientation adéquate en fonction des
signes de gravité qui doivent apparaître dans le dossier médical.
Références
1. Fièvre au retour de voyage 2007, EMC, V.Martinez, E. Caumes Médecine d’urgence, 25-
090-A-3
2. Recommandations pour la pratique clinique. Prise en charge et prévention du paludisme à
Plasmodium falciparum
Révision 2007 de la Conférence de Consensus de 1999
2. BEH 7 novembre 2006/n°43/44, n° thématique – Fièvres hémorragiques virales
3. InVS note du Département International Tropical sur la méningite à méningocoque du
22/03/07
4. WHO, aide mémoire n°141 révisé en mai 2003 sur la méningite à méningocoque
5. Recommandations pour la pratique clinique : prise en charge et prévention du paludisme
d’importation à Plasmodium falciparum. Révision 2007 de la conférence de consensus
1999
6. Fièvre du retour, page 510-512 ; 19ème édition PILLY 2004
7. Fièvre X. Nicolas, M. André, F. Simon, F. Klotz. EMC, Maladies infectieuses, 8-003-P-10
8. SFAR, Recommandations pour la prise en charge du sepsis sévère et du choc septique,
octobre 2005
9. Antibiogarde 2007
1
/
2
100%