DOSSIER - msport.net

BIMESTRIEL - NUMÉRO 40 - DÉCEMBRE 2000 - 35 F
LA REVUE DU MÉDECIN DE TERRAIN
NUTRITION
Vitamines - 2epartie
Bénéfices au cas par cas
et synergie de groupe
PAGES 25-29
RÉÉDUCATION
Le massage du sportif :
complice de la
performance ?
PAGES 28-29
LA COURSE DU MILLÉNAIRE
Les voiliers les plus rapides se disputent le globe
Barcelone, 31 décembre 2000.
Les voiliers les plus rapides du monde prennent le départ, d’une course
autour du monde sans précédant qui durera 3 mois. Les risques à bord sont
nombreux pour les équipages, dont l’entraînement doit être minutieux.
Le point avec le Dr Jean-Yves Chauve, coordinateur médical de l’épreuve.
DÉCOUVERTE
D’UN SPORT
La plongée en apnée
PAGE 9
DOSSIER
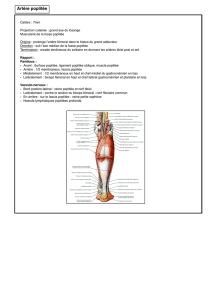
Pathologie vasculaire des
membres inférieurs
2epartie
PAGES 11-23

PRENEZ L’AIR
ET LA MER
E
n cette fin d’année et de millénaire,
l’équipe rédactionnelle de Médecins
du Sport, a souhaité vous sortir de vos
cabinets médicaux et vous faire prendre
l’air, et la mer, en vous présentant
la course du millénaire qui constitue,
pour la gent maritime, une épreuve
sportive et une aventure humaine
hors du commun.
Sur les courses au large, la technologie
des communications permet le suivi et
le traitement des skippers en mer. Dans
ce domaine, le Dr Jean-Yves Chauve
est le spécialiste de l’assistance médicale
à distance.
Avec les moyens de télécommunication
actuels, l’application à la médecine de
ce type de pratique médicale peut
s’envisager ; elle semble même être
au seuil de nos cabinets !
Pour ma part, je crois que si l’assistance
médicale constitue un véritable progrès
et une réelle sécurité pour ces marins,
il n’en reste pas moins que dans notre
pratique médicale au cabinet, le contact
direct et physique avec le patient reste
fondamental. Et cette façon de pratiquer
a encore de longues années à vivre.
Même si l’outil informatique permet,
lui aussi, de nous faire progresser, nous
devons cependant rester des praticiens
vigilants afin de ne pas nous transformer
en moniteurs de saisies de données
informatiques.
DRDIDIER ROUSSEAU
Rédacteur en chef
Rhumatologue, médecin du sport
P. 5-8 ÉVÉNEMENT
THE RACE
Le 31 décembre prochain, à Barcelone,
les voiliers les plus rapides du monde prennent
le départ de la course du millénaire : The Race.
Une course autour du monde sans escale et sans
assistance. Le Dr Chauve, coordinateur médical
sur l’épreuve, fait le point sur la préparation
des équipages et la gestion médicale à distance.
P. 9 DÉCOUVERTE D’UN SPORT
La plongée en apnée
P. 25-29 NUTRITION
Vitamines - 2epartie :
bénéfices au cas par cas
et synergie de groupe
P. 30-31 RÉÉDUCATION : FICHES PRATIQUES
Le massage du sportif :
complice de la performance ?
P. 32 ON EN PARLE
P. 11-23
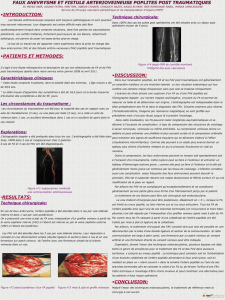
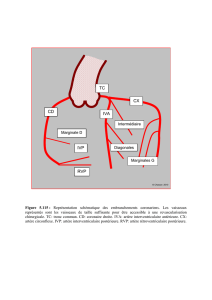
La deuxième partie de ce dossier sera
consacrée au syndrome de l’artère poplitée
piégée, les moyens de le détecter et
de le traiter ainsi qu’au parent pauvre de la pathologie
vasculaire du sportif qu’est la pathologie veineuse.
Pathologie vasculaire
des membres inférieurs
2epartie
< DOSSIER >
D.R.
Sommaire
Sommaire
Directeur de la publication : Dr Antoine Lolivier - Rédacteur en chef : Dr Didier Rousseau - Rédacteur en chef adjoint : Odile Mathieu - Secrétaire de rédaction :
Isabelle Ampart - Maquette : Christine Lecomte - Alivanh Chanthavong - Production : Gracia Bejjani - Comité de rédaction : Dr Gilles Bruyère -
Pr François Carré - Pr Pascal Christel - Dr Jean-Marie Coudreuse - Laurence Ducrot - Dr Hervé de Labareyre - Dr Olivier Fichez - Dr Jacques Gueneron - Dr Eric Joussellin
- Dr Pascal Lefèvre - Dr Jérôme Lemoine - Dr Philippe Le Van - Dr Dominique Lucas - Dr Patrick Middleton - Dr Paule Nathan - Dr Marie-France Oprendek-Roudey -
Dr Jacques Parier - Dr Gérard Porte - Dr Jacques Pruvost - Dr Philippe Thelen - Dr Hervé Zakarian. - Service d’abonnement : Ghislaine Chih - Photos de couverture : DR.
Cette publication est éditée par Expressions Santé, 15, rue du Louvre, 75001 Paris. Tél. : 01 40 41 1440. Fax : 01 40 41 1449. E-mail : contact@expressions-santé.fr
N° ISSN : 1279-1334. Imprimeur : Imprimerie de Compiègne, 60205 Compiègne.
ÉDITO
ÉDITO
MÉDECINS DU SPORT 3N°40-DÉCEMBRE 2000

LA COURSE DU MILLÉNAIRE
Evénement: The Race
Evénement: The Race
MÉDECINS DU SPORT 5N°40-DÉCEMBRE 2000
Sans la passion et la détermination du navigateur Bruno
Peyron, The Race, la course du millénaire, serait sans
doute restée un simple projet griffonné sur une feuille de
papier. Tout commence au printemps 1993, lorsqu’à l’is-
sue de sa victoire, lors du premier trophée Jules Verne,
Bruno Peyron décide de mettre en œuvre un grand pro-
jet de course au large pour les festivités de l’an 2000.
Après des années de démarches, de recherches de spon-
sors et de préparation, le dimanche 31 décembre,
marque enfin le coup d’envoi, de Barcelone, site officiel
du départ de la course. Au total, huit navires au moins
s’élancent pour un parcours exceptionnel autour du
globe terrestre, depuis les Détroits de Gibraltar et de
Cook (entre les 2 îles néo-zélandaises), en passant par les
trois grands caps, Bonne Espérance, Leewin et le Cap
Horn, jusqu’à la ligne d’arrivée à Marseille, prévue pour
le mois de mars 2001. Aventure maritime et humaine
hors du commun, cette course sera parfois difficile pour
les hommes qui la disputeront. Le Dr Jean-Yves Chauve,
médecin de l’épreuve et spécialiste de l’assistance médi-
cale en mer fait le point sur les enjeux médicaux et la
préparation des équipages. ■
Y. Zedda

«L
’idée de départ
de la “Course
du millénaire”,
explique-t-on à l’organisation,était de mar-
quer,de façon symbolique,le passage dans
le XXIesiècle en fédérant l’ensemble des
potentiels et des espoirs de l’homme de
demain :défense de l’environnement,mise
en avant de l’éducation et sensibilisation
au patrimoine maritime mondial.Notre
objectif était de parvenir à rassembler,
en une culture maritime planétaire,
les sensibilités anglo-saxonnes et latines
trop souvent distantes et rivales.Placée
sous le signe de l’excellence,la course,
qui se déroulera autour du monde,de
l’Atlantique au Pacifique,mettra donc en
compétition amicale le meilleur de la voile
et les voiliers les plus rapides.Sans jamais
oublier qu’à la très haute qualité sportive
sera toujours associée une dimension cul-
turelle et humaine.»
UNE ÉPREUVE DE RAPIDITÉ
The Race est donc la première course
autour du monde en équipage,sur des
navires très différents,sans escale et sans
assistance.Elle a comme spécificité de
n’être ouverte qu’aux skippers et aux
équipages des voiliers les plus rapides du
monde,sans limite de taille ou de jauge.
Seuls sont admis à participer les bateaux
et les équipages qui auront réalisé les
meilleurs temps de traversée sur l’un des
six parcours de qualification enregistrés
auprès du World sailing speed record
council (WSSRC) (cf.encadré).
Du 13 au 17 décembre,les challengers
sélectionnés étaient invités à participer
au prologue officiel.Constitué d’épreuves
successives,il s’est déroulé à Monaco et
a permis au public de découvrir les voi-
liers concurrents.Cette régate est suivie
d’une course de ralliement entre Monaco
et Barcelone.Le dimanche 31 décembre
2000,le coup d’envoi solennel est donné
de Barcelone,site officiel du départ de la
course.Le parcours général dessinera une
boucle complète autour du globe ter-
restre,depuis les Détroit de Gibraltar et
de Cook (entre les 2 îles néo-zélandaises),
en passant par les trois grands caps,Bonne
Espérance,Leewin et le Cap Horn,jusqu’à
ligne d’arrivée à Marseille,prévue pour le
mois de mars 2001.
Evénement: The Race
Evénement: The Race
il faut ajouter certains grands multicoques
à l’image du projet de catamaran de 40 m
du hollandais Henk de Velde.
UN ENTRAÎNEMENT
AU CAS PAR CAS
En dépit de sa spécificité,la préparation
d’une épreuve comme The Race est iden-
tique à celle de n’importe quelle autre
grande course au large.Selon le Dr Jean-Yves
Chauve, médecin de l’épreuve et
spécialiste de l’assistance médicale en mer,
« les participants suivent,en général,une
mise en forme habituelle à tous sportifs,sans
réelle spécialisation.La vraie différence dans
une course en équipage comme The Race
se trouve dans la répartition des postes.
Concrètement,cela signifie qu’un wincher
devra suivre un entraînement beaucoup plus
athlétique,en raison de la force nécessaire
à sa spécialité,que le navigateur,ou l’acro-
bate qui doit monter à très grande vitesse à
la tête du mât pendant les manœuvres.»
PENSER AUX
ÉCHAUFFEMENTS
« Le vrai problème,en terme de prépara-
tion physique,repose sur le fait qu’à bord
la plupart des activités sont explosives et
DES ARCHITECTES
SUR LE PONT
Parmi la vingtaine de projets déposés
depuis 1997,force est de constater que
l’imagination des architectes navals a été,
une fois de plus,sans limite.Les voiliers
qui ont pris le départ de The Race peu-
vent être rassemblés en trois grands
groupes distincts.
Les nouveaux géants
Seront donc en compétition les “Nouveaux
Géants”,tels le Playstation de l’Américain
Steve Fossett,le Team Phillips du Britannique
Pete Goss ou encore le Club Med du Néo-
Zélandais Grant Dalton.Ces maxi-multi-
coques de nouvelle génération sont
principalement des catamarans de plus de
30 mètres et pourraient être 6 au départ.
Les historiques
En face d’eux,les “Historiques”défendront
leurs couleurs,à l’image de l’ex Enza de
Peter Blake transformé par le Britannique
Tony Bullimore en un catamaran de
30 mètres ou de l’ex Explorer de Bruno
Peyron,racheté par le Polonais Roman
Paszke pour The Race. Ces derniers
devraient être au nombre de 2 ou 3 sur la
ligne de départ.
Les atypiques
Enfin, l’appellation “Atypiques” regrou-
pera les quelques projets de maxi-
monocoques encore à l’étude,auxquels
The Race est la première course autour du monde en équipage, sans escale et sans
assistance. Elle n’est ouverte qu’aux skippers et aux équipages des voiliers les plus
rapides du monde.
MÉDECINS DU SPORT 6N°40-DÉCEMBRE 2000
R. Tomlinson
D.R.

MÉDECINS DU SPORT 7N°40-DÉCEMBRE 2000
y sont très fortes :stress,bruit,mouvement
permanent et vie en commun pendant une
longue durée.Il faut ajouter à cela le fait
que les marins doivent tout gérer :fatigue,
nutrition et forme physique.Le principal
problème est le sommeil.Dans des condi-
tions extrêmes,quelques périodes de vingt
minutes à une demi-heure d’un sommeil
profond suffisent pour récupérer. Le
rythme de sommeil classique sur une
course au large se répartit le plus souvent
en 3 périodes de sommeil d’une heure et
demie à 2 heures en fin de nuit et en début
d’après-midi.« Mais souvent,explique le
Dr Chauve,le bateau tape dans les vagues,
les chocs sont violents et bousculent.
Parfois,il faut même se tenir pour ne pas
tomber,tandis que les bruits,amplifiés par
la structure du bateau,sont de véritables
déflagrations.Une campagne de mesures
effectuée récemment a mis en évidence
des intensités de bruits supérieures à
120 décibels lors des chocs d’une coque
en carbone contre les vagues.Compte tenu
des difficultés pour s’endormir,même pour
ceux qui sont habitués,la baisse de vigi-
lance consécutive au manque de sommeil
peut devenir un phénomène sournois
entraînant des erreurs de jugement ou de
stratégie,des maladresses,des chutes ou
des accidents plus graves.»
UN RÉGIME ALIMENTAIRE
ADAPTÉ
Autre problème :la dépense énergétique.
« Le seul fait de rester debout sur un bateau
qui bouge sans arrêt implique une dépense
de plus de 800 calories,remarque Jean-Yves
Chauve.Pour tenir le coup,le régime
alimentaire est proche de celui de la terre
avec une proportion de glucides,lipides,
protides équivalente.Les produits lyophi-
lisés apportent la plupart des nutriments
nécessaires.Les plats sont variés et riches
car ce mode de déshydratation, par
le froid,conserve la plupart des propriétés
Les plus rapides
sur le départ
organoleptiques des aliments.De plus,
l’équipage dispose,le plus souvent,d’élé-
ments minéraux complémentaires et de
vitamines sous forme de comprimés.
« Sur la première partie du parcours,
du départ en Méditerranée jusqu’aux
Canaries et au niveau de l’Afrique du sud,
précise Jean-Yves Chauve, en raison
de conditions météo en général plus
maniables,la ration moyenne de calories
par jour ne devrait pas dépasser les
3 500 calories.Cependant,dès cette lati-
tude passée,le froid ne cessera pas de
gagner en intensité,au point de nécessi-
ter un apport de 4 500 à 5 000 calories par
jour.Le meilleur moment pour manger est
la fin du quart,avant d’aller se coucher,car
l’énergie est tranquillement assimilée pen-
dant le sommeil pour pouvoir être dispo-
nible au début du quart suivant.Pendant
les quarts eux-mêmes,on peut complèter
sa ration par des aliments légers en sachant
que les sucres rapides ont une incidence
négative sur la vigilance.»
FROID ET HUMIDITÉ :
ENNEMIS DES MARINS
Face au froid,les vêtements modernes pro-
tègent bien et permettent d’éviter les
déperditions de chaleur.Dans la très grande
majorité des cas,les équipages utilisent des
polaires et des combinaisons de survie
étanches très efficaces pour lutter contre
le froid et l’humidité.Mais elles ont aussi
pour inconvénient d’être étroites et pro-
voquent parfois des furoncles avec risques
d’infection au niveau des poignets,des
fesses et de l’entrecuisse,là où les frotte-
ments sont les plus forts et où le sel peut
se concentrer.
En cas d’homme à la mer,ces combinai-
sons permettent de survivre plusieurs
heures dans une eau à 2°, selon
les conditions météo.Faute d’un tel
équipement,un homme ne survi-
vrait qu’une heure dans
le meilleur des cas,car le corps,
sans protection,se refroidit
25 fois plus vite que dans l’air.
Les parties du corps qui se
refroidissent en premier sont
le cou, siège du système
nerveux central,et les ais-
selles.Par conséquent,il est
recommandé de porter une
cagoule.Mais le plus grand
risque,lorsque l’on se trouve
dans l’eau,reste celui de la
noyade.En effet,quand
le vent est fort,les
gouttelettes d’eau
Evénement: The Race
Evénement: The Race
soudaines.Il n’est en effet pas rare de pas-
ser de l’inactivité à une débauche de mou-
vements en urgence,le tout sans aucun
échauffement préalable.Les muscles sol-
licités brutalement et à froid peuvent subir
des lésions avec des processus inflam-
matoires entraînant douleurs et contrac-
tures,particulièrement au niveau du dos,
des épaules et des membres supérieurs.
Des séances d’échauffement et d’étire-
ments,avant et pendant les quarts,sont
particulièrement recommandées,surtout
en zone froide.Contrairement aux mono-
coques où les déplacements sollicitent
peu les membres inférieurs,l’activité sur
la surface du trampoline de ces grands
catamarans suffit à maintenir une muscu-
lature des membres inférieurs efficiente.»
A cet égard,certains équipages embar-
queront un kiné à bord afin de les aider
à mieux maîtriser la performance et à
éviter les complications éventuelles.
TROUVER ET OPTIMISER
LE SOMMEIL
Pour bien comprendre les conditions de
vie à bord,il faut savoir que les contraintes
Les bateaux et les équipages qui
prendront le départ de la course, sont
ceux qui ont réalisé les meilleurs
temps de traversée sur l’un des six
parcours suivants :
●le record de l’Atlantique Ouest/Est
entre New York et le Cap Lizard (GB),
●le record de l’Atlantique Est/Ouest
entre Cadix (Espagne) et San
Salvador (Bahamas),
●le record du Pacifique Est/Ouest
entre Los Angeles (USA) et Honolulu
(Hawaï),
●le record du Pacifique Ouest/Est
entre Yokohama (Japon) et San
Francisco (USA),
●le Trophée Jules Verne et enfin le
Tour des îles britanniques.
« La vie des marins, en course, oscille
entre des moments de refroidissement
musculaire et des tensions explosives
au niveau des muscles. » Loïc Peyron.
Y. Zedda
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%