D1-UE9-Gabriele-Pharmacologie_axe_gonadotrope-21.02.17-pdf

1
UE9 – Hormonologie et reproduction
Dr GABRIELE
Date : 21/02/17 Plage horaire :10h30-12h15
Promo : D1 Enseignant :Dr Gabriele (endocrinologue en PMA)
Ronéistes :
BOYER Marie
ANELLI Alizée
Physiologie et pharmacologie de l’axe gonadotrope
I. Rappel
1. Réserve ovarienne
2. L’évolution des follicules
3. Axe hypothalamo-hypophyso-ovarien (HHO)
4. Seuil de recrutement
5. Fertilité et fécondabilité
6. L’infertilité
II. Médicaments de l’axe gonadotrope
1. GnRh ou LnRH
2. Analogue du GnRH
3. Anti-œstrogène
4. Les Anti-gonadotropes
5. Les gondaotrophines
III. En pratique
1. Schéma thérapeutique
2. Recrutement sélection
3. Protocoles
IV. Annexe
1. Fertilité et âge
2. Infertilité

1
I Rappel
Pour information, les rappels sur la physiologie ne font pas l’objet de question. Néanmoins, il est fort
conseillé de ne pas négliger cette partie pour bien comprendre le fonctionnement des médicaments. Bisous !
J’ai mis en vert tout ce qui tombait aux examens.
1. Réserve ovarienne
A la différence de l’homme dont la production de gamète est continue et permanente à partir de la puberté,
chez la femme, l’ovaire se constitue in utero avec un stock de follicules vers le 6e mois.
Une femme naît avec un stock de follicules pour les reste de sa vie.
Cette courbe représente le nombre moyen de follicules au cours de la vie d’une femme. La réserve ovarienne
est différente d’une femme à l’autre ce qui explique les différences d’âge de ménopause.
50 % des femmes est ménopausée à l’âge de 45 ans.
La diminution du nombres de follicules est inévitable et ne dépend ni de la grossesse, ni de la puberté ni des
médicaments contraceptifs. Néanmoins, les actes chirurgicaux, les chimiothérapies cancéreuses ou les
environnements toxiques comme le tabac, altèrent la réserve ovarienne.
La pente est constante de la naissance à 35ans et après 35 ans, la courbe décline rapidement.
Dans chaque follicule, il y a un ovocyte. Les ovocytes sont bloqués en métaphase I pendant la
naissance (stade pendant lequel les 46 chromosomes sont répliqués et appariés). Juste avant l’ovulation,
l’ovocyte dont le noyau a été arrêté depuis plusieurs années reprend la première méiose donnant 2 cellules à
23 chromosomes doubles, l’ovocyte secondaire et le premier globule polaire.
Plus le nombre d’années augmente donc plus la femme vieillit, plus les chromosomes auront des
difficultés à se séparer avant l’ovulation. Ce qui explique l’augmentation de l’incidence d’anomalies
génétiques dont la plus connu est la trisomie 21.
La ménopause est autour de 50 ans mais la fin de fertilité est en vérité autour de 41 ans sur la courbe. 8
ans avant, il existe toujours des cycles. Lorsqu’il reste 10 000 follicules, il existe une altération de la qualité
des follicules à l’origine d’anovulation. Les chances sont pas nulles et de temps en temps, il existe des super
follicules qui peuvent générer un embryon viable et sans anomalie.

2
2. l'évolution des follicules
Ce schéma représenté l’évolution des follicules primaires. Il y a 2 périodes:
- Non hormono dépendante : nombre de follicules primaires qui se développent spontanément (partie
gauche). Sur 1000 follicules ovariens qui se développe, une dizaine atteignent le stade de follicule
antral. Le reste des follicules dégénèrent. C’est l’atrésie.
- Hormono dépendante : la sélection du follicule dominant durant la première phase du cycle (= phase
folliculaire). Elle dure 14 jours.
La reproduction chez l’Homme a pour but de perpétuer l’espèce.
C’est la seule espèce dont la production de gamète est une véritable catastrophe. Le rendement est de 1000
pour 1. Pour sélectionner un follicule de bonne qualité, il existe une élimination majeure de follicules. Le
rendement est très mauvais alors que les lapins eux ont 12 petits à chaque portée.
Les follicules antraux mesure entre 2 et 5 mm et entre dans le cycle menstruel. Chez une femme normale, il
en existe une dizaine à chaque cycle. Ils sont hormono dépendants et visibles à l'échographie. Il est donc
possible d’évaluer le stock à l'échographie. Car il existe une corrélation : en cas d'altération du stock, il y a
un peu de follicules antraux.
Le principe de la FIV, c’est de sélectionner les follicules antraux pour les pousser jusqu’au stade de follicule
matures.
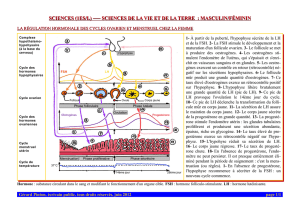
3. Axe hypothalamo-hypophyso-ovarien (HHO)
La fonction gonadique dépend dans le sexe féminin des hormones gonadotrope de l’antéhypophyse:
- hormone folliculo stimulante (FSH)
- hormone lutéinisante (LH)
Au cours d’un cycle, il existe plusieurs sécrétions hormonales :
les sécrétions pulsées de GnRH par l’hypothalamus dont la fréquence des pulse stimule
l’hypophyse.
Les sécrétions cycliques de FSH et de LH par l’hypophyse
Les sécrétions ovariennes : œstrogène libérés par les follicules durant la 1er partie de cycle et
sécrétion d’oestrogène et de progestérone en 2e partie de cycle par le corps jaune.
Les oestrogènes ont des effets sur différents organes :
- cellules de l’endocol : sécrétion de la glaire
- cellule de l’endomètre : préparation à la nidation (vers J21)
- cellule du sein
- Osteoblastes

3
- Cellule neuronale au niv des centre de thermo régulation et de l’humeur.
1. Dans un cycle standard de 28 jours, FSH stimule le développement des follicules antraux. Plus les
follicules ont de récepteurs à FSH, plus ils se développent. Les follicules, en réponse, sécrète des
oestrogènes. Les oestrogènes ont un rétrocontrôle sur l’hypophyse et vont freiner la sécrétion de FSH.
2. La baisse de FSH sélectionne le follicule dominant, c’est à dire celui dont la densité de récepteurs est la
plus importante et qui reste sensible à la FSH malgré de faible concentration. C’est comme une portée de
chiot, les plus gros ont plus accès à la mamelles (= follicule avec le plus de récepteurs) vont survivre plus
longtemps si vous arrêter de les nourrir.
3. Lorsque le follicule est mature, la sécrétion d’oestrogène est maximale. A partir d’un certain seuil, les
oestrogènes vont activer la libération de LH. C’est le rétrocontrôle positif. Le pic de LH dépend donc du
taux d’oestrogène et non du nombre de follicules. L’ovulation se produit entre 36 et 48 heures après le
doublement de la LH.
4. Le corps jaune persiste dans l’ovaire et sécrète de la progestérone et toujours des oestrogènes. La
progestérone va entraîner une différenciation des glandes de l’endomètre pour préparer la nidation.

4
En résumé, les sécrétions de GnRH sont pulsées. Les sécrétions de LH et de FSH sont cycliques. Durant la
première phase du cycle, FSH augmente régulièrement puis s’effondre. Cette chute permet la sélection du
follicule dominant. Plus le follicule est gros, plus il sécrète des oestrogènes. Les oestrogènes ont des effets
périphériques sur la glaire et l’endomètre.
La progestérone est sécrétée en 2 e partie du cycle par le corps jaune qui continue malgré tout à libérer des
oestrogènes. Le corps jaune à une durée de vie limitée et en l’absence de grossesse, il dégénère.
La chute des oestrogènes et de la progestérone entraine la desquamation de l’endomètre à l’origine
menstruations. A noter que l’endomètre conserve la couche basale à partir duquel il peut se régénérer au
cycle suivant.
4. Seuil de recrutement
Chaque follicule antral possède un seuil de FSH. Plus le follicule est riche en récepteur à FSH, plus il va se
développer pour des taux bas de FSH. Son seuil de FSH est bas. (follicule vert sur le schéma).
Contrairement au follicule antral pauvre en récepteur à FSH, il se développe pour un taux très élevé de FSH.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%