La douleur de la personne âgée : évaluation

16 | La Lettre d’ORL et de chirurgie cervico-faciale • n° 323 - octobre-novembre-décembre 2010
DOSSIER THÉMATIQUE
Gériatrie
La douleur de la personne
âgée : évaluation
Pain in elderly: assessment
V. Darees*
* Équipe mobile de soins palliatifs
CHU-93, hôpital Jean-Verdier, Bondy.
L
a douleur est une expérience sensorielle et
émotionnelle désagréable rapportée à une
lésion tissulaire réelle ou virtuelle, ou décrite
“en termes d’un tel dommage” (1). L’expérience de
vie de la personne âgée est plus riche en événe-
ments et en pathologies potentiellement doulou-
reuses que celle de l’adulte. De même, son histoire
médicale est souvent abondante et complexe, avec
des pathologies intriquées ; la chronicisation est
fréquente. Par ailleurs, il y a davantage de risques de
rencontrer chez une personne âgée une pathologie
source de douleur chronique comme l’arthrose, une
séquelle de chirurgie, un zona, une polyarthrite, etc.
La douleur non identifiée et devenue chronique est
source de confusion mentale et d’un retentissement
fonctionnel plus sévère.
Si le vieillissement seul affecte peu le seuil de
perception de la douleur, en revanche, celui-ci est
influencé par la répétition des expériences doulou-
reuses antérieures. Par ailleurs, le retentissement
psychique et social de cette douleur devenue
chronique est souvent plus sévère chez la personne
âgée (douleur provoquée par un soin répété comme
le soin d’escarre, ou la mobilisation pour la toilette
par exemple). Le retentissement de la douleur se
situe à 3 niveaux : somatique, psychique et social.
Si ces 3 niveaux sont atteints, on parle de douleur
totale.
Lorsqu’on parle d’évaluation, il s’agit la plupart
du temps d’évoquer les échelles d’intensité. Il en
sera bien sûr question, avec les résultats d’études
récentes de l’utilisation de ces échelles. Mais
auparavant, passons en revue les différentes
évaluations indispensables à l’approche du patient
douloureux.
Évaluation de l’existence
de la douleur : l’hypothèse
de la douleur
Bien connaître les effets de la douleur sur le compor-
tement est indispensable pour en faire le diagnostic.
L’évaluation des aspects multidimensionnels de la
douleur indique clairement que la sévérité de la
douleur est le facteur primaire déterminant l’impact
de la douleur sur le patient et l’urgence de la mise en
place d’un traitement adapté (2). C’est donc bien le
retentissement de la douleur sur le comportement
qui est le meilleur indicateur de son intensité.
Chez une personne âgée ayant des troubles de la
communication, en particulier, on fera l’hypothèse
de la douleur devant, par exemple, une modifi-
cation du comportement moteur : arrêt de la
déambulation ou au contraire agitation, délire ou
verbalisation inadaptée ou au contraire silence chez
une personne qui verbalisait beaucoup. Le retentis-
sement de la douleur chez la personne âgée peut
être particulièrement sévère et peut provoquer des
troubles du sommeil, voire un isolement social. La
dépression engendrée par la chronicisation de la
douleur peut prendre le masque d’une régression,
d’autant plus qu’il existe des troubles cognitifs et
une poly médication.
La douleur non identifiée, qui n’est donc pas prise
en charge, engendre un phénomène d’habituation
et une adaptation du comportement. Les attitudes
les plus couramment observées sont un évitement
des situations douloureuses pouvant conduire à
un repli. Il semble que le cortex frontal droit soit
impliqué dans la genèse de la mémorisation de l’expé-

La Lettre d’ORL et de chirurgie cervico-faciale • n° 323 - octobre-novembre-décembre 2010 | 17
Points forts
»
La douleur est une expérience sensorielle et émotionnelle désagréable, quel que soit l’âge de la personne.
Son évaluation commence par faire l’hypothèse de son existence, de ses caractéristiques (horaires, loca-
lisation, intensité) ; ensuite seulement viennent les mesures de son intensité et de l’efficacité de la prise
en charge proposée. Celle-ci sera adaptée à la cause supposée et aux caractères décrits.
»
Les échelles d’évaluation de la douleur sont des outils de mesure d’intensité visant à la rendre aussi
indépendante de l’évaluateur que possible. Elles sont un appoint utile en gériatrie devant des situations
complexes et répétitives. Les équipes de soins doivent s’approprier ces outils pour que ce phénomène
subjectif soit évalué et donc pris en charge de façon objective et reproductible.
Mots-clés
Douleur
Gériatrie
Échelles
Évaluation
Complexe
Répétition
Summary
Pain is a sensory and emotion-
ally experience in elderly as in
adult person. Evaluation begins
by imaging its existence, then
the characteristics of the pain
(hours, localisation, intensity)
have to be precise. After that,
it is necessary to measure the
pain with scales of intensity
and to note the result of its
management. This one depends
on aetiology.
Scales of intensity are to be as
independent as possible from
the assesmenter. They are
useful in geriatrics because
situations are complex and
repetitive. Caregivers must
appropriate themselves these
scales as tools. This subjective
phenomenom (pain) must be
assessed and managed as an
objective and reproducible one.
Keywords
Pain
Geriatrics
Elderly
Scales
Assessment
Complex
Repetition
rience douloureuse (3). C’est pourquoi une analyse
fine de ce phénomène est si importante, avec les
questions rituelles : “où avez-vous mal ?”, “quand ?”,
“comment ?”, “pourquoi ?” et “combien ?”, en utilisant
les échelles quantitatives pour la dernière partie.
J’ai personnellement l’habitude de demander aux
malades de me “raconter leur douleur”.
Évaluation du type de douleur :
où ? quand ? comment ?
Pour commencer l’évaluation, il faut connaître les
caractéristiques cliniques de la douleur. Il existe
3 types principaux de douleur.
Les douleurs par excès de nociception sont dues à
un excès de stimulation des nocicepteurs périphé-
riques. C’est le cas des douleurs de fracture, de plaie
ou de compression des tissus par une tumeur cancé-
reuse. Ce sont des douleurs assez faciles à identifier ;
l’évaluateur y trouve une certaine logique et une
correspondance anatomoclinique satisfaisante.
La lésion responsable est souvent visible clini-
quement ou radiologiquement.
Les douleurs neuropathiques sont dues à une
lésion du système nerveux sensitif chargé de la
conduction du message douloureux, par exemple
une lésion physique des nerfs ou des troncs nerveux,
une plaie, une compression ou une tumeur. Il peut
s’agir aussi d’une lésion inflammatoire (comme dans
la sclérose en plaques), d’une atteinte virale (zona)
ou ischémique (accidents vasculaires cérébraux). Ces
douleurs ont un caractère particulier (brûlures, éclairs,
dysesthésies complexes) et doivent être recherchées.
Parfois, les malades ne font pas de description
spontanée de la douleur, car ils craignent de ne pas
être crus (comme dans l’algohallucinose – sensation
douloureuse du membre amputé – par exemple).
Enfin, les douleurs psychogènes sont engendrées
par un stress d’origine psychique (dépression par
exemple). Les lombalgies et les céphalées sont des
exemples fréquents de douleurs psychogènes. C’est
une composante importante de la douleur complexe
à prendre en compte.
Il est important d’évaluer de quel type de douleur il
s’agit, car le traitement qui en découle ne sera pas
le même. Chacune des composantes de la douleur
est à intégrer, avec la prise en charge adaptée qui
s’ensuit.
Évaluation de la cause
de la douleur : pourquoi ?
La prise en charge symptomatique minutieuse
de chaque composante douloureuse n’évite pas
la démarche clinique de la recherche étiologique.
Considérer le malade dans sa globalité permet
d’établir cette analyse : par exemple, s’il est assez
logique d’évoquer une douleur possible chez un
patient ayant subi une fracture récente ou souffrant
d’une plaie, l’appréciation sera plus délicate devant
des douleurs complexes faisant suite à un accident
vasculaire cérébral ou après un zona dont les lésions
auraient disparu.
Évaluation de l’intensité
de la douleur : combien ?
La tendance actuelle est à l’élaboration d’échelles
avec obtention de scores dans tous les domaines
d’approche du patient : la douleur n’y fait pas
exception. L’utilisation d’outils tels que les échelles
est importante pour tenter de comparer des
expériences aussi complexes, subjectives et multi-
dimensionnelles que la douleur. Ils constituent
également un précieux outil, reproductible et aussi
indépendant que possible de l’évaluateur, bien que
la pratique montre que l’évaluation de l’intensité
de la douleur reste un partage d’expérience qui
dépend aussi de l’état émotionnel de l’évaluateur.
Cependant, ces échelles limitent la subjectivité
et présentent l’avantage d’obliger à questionner
le patient, ce qui évite une évaluation aléatoire
connotée d’un jugement de valeur.
Il existe 2 principaux types d’échelles d’évaluation
de l’intensité de la douleur : les échelles d’auto-
évaluation et les échelles d’hétéro-évaluation. À ces
2 types d’échelles s’ajoutent les échelles spécifiques

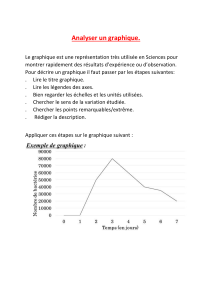
Figure. Réglette d’EVA vue du côté de l’évaluateur (A) et vue du côté du patient (B).
Je n’ai pas mal Ma douleur est intolérable
0 1 2 3 4 5 6 7 8 9 10
B
A
18 | La Lettre d’ORL et de chirurgie cervico-faciale • n° 323 - octobre-novembre-décembre 2010
DOSSIER THÉMATIQUE
Gériatrie La douleur de la personne âgée : évaluation
élaborées pour une pathologie précise (en rhuma-
tologie, en neurologie, etc.).
Avec les échelles d’autoévaluation, le patient mesure
lui-même l’intensité de sa douleur. Cet outil requiert
une certaine capacité d’abstraction : le malade doit
pouvoir définir lui-même les différentes caractéris-
tiques de cette “expérience sensorielle et émotion-
nelle désagréable” (4).
Il existe 3 échelles d’autoévaluation : l’échelle
visuelle analogique (EVA), l’échelle numérique (EN)
et l’échelle verbale simple (EVS).
L’EVA est constituée d’une réglette graduée de 0 à 10
ou de 0 à 100 côté évaluateur (figure). Le patient
ne voit pas la graduation, mais il visualise une ligne
horizontale (le plus souvent de couleur rouge) le long
de laquelle il doit déplacer le curseur. La réglette
est présentée horizontalement : l’extrémité gauche
correspond à l’absence de douleur (cotation 0) et
le côté droit, à la pire douleur que le patient puisse
imaginer (cotation 10). L’évaluateur lit la cotation
de l’autre côté de la réglette.
L’EN consiste à demander au patient de coter
lui-même oralement sa douleur en lui attribuant une
note de 0 (absence de douleur) à 10 (pire douleur
qu’il puisse imaginer).
L’EVS, plus simple à utiliser, consiste à demander
au patient de quantifier sa douleur selon 3 niveaux :
“faible”, “modérée” ou “intense”.
Les patients trouvent parfois difficile de coter leur
douleur, même en l’absence de troubles cognitifs. Ces
échelles sont cependant très utiles, en particulier dans
la douleur aiguë et dans la douleur cancéreuse, pour
suivre l’efficacité d’un traitement et pour différencier
plusieurs douleurs chez un même patient. Tous les
termes sont standardisés pour que l’interrogatoire
soit le plus reproductible possible, donnant aussi
l’occasion de parler de cette douleur avec le malade.
Une récente étude menée par le département de
psychologie de l’université de Catalogne et portant
sur une population de 177 patients de plus de
65 ans visait à comparer les résultats obtenus à
partir de 2 types d’échelles : l’échelle des visages et
une échelle chiffrée nommée “pain thermometer”
(PT). Les scores obtenus étaient comparables et la
relation entre l’intensité de la douleur éprouvée par
le patient et l’affect négatif ressenti était signifi-
cative (5).
Si le patient n’est pas en mesure d’évaluer lui-même
sa douleur, l’équipe peut recourir aux échelles
d’hétéro-évaluation, qui sont fondées sur l’obser-
vation du comportement du patient, en particulier
toute modification de comportement qui pourrait
être attribuée à la douleur.
Différentes échelles validées existent en France :
➤
l’échelle Doloplus 2 en gériatrie (téléchargeable
sur le site du Centre national de ressources de lutte
contre la douleur : www.cnrd.fr), qui est adaptée à
l’évaluation globale du retentissement de la douleur
sur le comportement durant une journée ;
➤
l’échelle ECPA (téléchargeable sur www.cnrd. fr),
adaptée à l’évaluation de la douleur provoquée par
les soins, également applicable en gériatrie. Une
version simplifiée Algoplus (téléchargeable sur
www.cnrd.fr) reprend en 5 items une évaluation de
l’intensité de la douleur provoquée par les soins ou
de l’intensité d’une douleur aiguë ; elle est aisément
reproductible et semble assez indépendante de l’éva-
luateur.
Une équipe française a validé prospectivement une
échelle mise au point par une équipe canadienne.
Il s’agit d’une grille d’évaluation de la douleur conçue
pour les personnes âgées ayant des difficultés à
communiquer (Pain Assessment Checklist for Seniors
with Limited Ability to Communicate [PACSLAC]).
Cette grille a été validée auprès d’une population de
86 personnes âgées souffrant de troubles cognitifs
sévères. Les situations observées étaient “calmes”,
“douloureuses” ou “pénibles”, ce qui correspond au
quotidien des gériatres, qui relèvent souvent des
situations douloureuses à caractère quotidien et
répétitif. Dans cette étude, la grille a été considérée
comme fiable et cohérente. Sa validité discriminante
a été jugée satisfaisante. Elle semble assez longue

La Lettre d’ORL et de chirurgie cervico-faciale • n° 323 - octobre-novembre-décembre 2010 | 19
DOSSIER THÉMATIQUE
Gériatrie
à remplir mais présente l’avantage, selon nous,
d’obliger le soignant à s’interroger sur de petits
signes de modification du comportement pouvant
être révélateurs de douleurs (6).
Le but de l’utilisation d’une échelle est d’objectiver
la douleur en limitant la dimension subjective. Une
équipe norvégienne (7) a croisé l’évaluation de la
douleur par l’échelle Doloplus 2 avec une hétéro-
évaluation non validée laissée à l’appréciation du
soignant : “oui”, “non”, “ne sait pas”. La population
étudiée a plus de 65 ans et vit en établissement
médicalisé. Davantage de patients sont reconnus
comme douloureux avec Doloplus 2 qu’avec l’éva-
luation subjective. L’échelle semble donc avoir sa
place non seulement pour la mesure, mais aussi pour
le dépistage de la douleur. C’est ce que l’on observe
en clinique gériatrique lorsque les patients n’ont
pas de plainte, ni spontanée, ni à la sollicitation.
L’observation “échelle en main” permet souvent de
dépister une douleur que le patient refusait peut-être
d’exprimer pour diverses raisons (culturelle, crainte
du traitement, fierté, etc.).
Une autre étude menée en Suède (8) a comparé
l’EVS et l’EVA. Il s’agissait de savoir si les 2 échelles
sont aussi fiables l’une que l’autre et si elles sont
interchangeables. La population étudiée (sans critère
d’âge) est hospitalisée dans un service de réédu-
cation pour traumatisés de la moelle épinière. Les
patients ont des douleurs musculo-squelettiques
localisées ou projetées, par excès de nociception
ou neuropathiques ; ils sont répartis en 3 groupes
en fonction de l’étiologie de la douleur. Dans cette
étude, l’EVS est divisée en 5 niveaux : 0 (pas de
douleur), 1 (douleur faible), 2 (douleur modérée),
3 (douleur sévère) et 4 (pire douleur imaginable).
Les auteurs concluent que les 2 échelles ne sont
pas interchangeables et que le choix de l’échelle à
utiliser doit être orienté par l’étiologie de la douleur.
Ces auteurs préfèrent l’EVS pour la clinique, et l’EVA
pour la recherche.
À Milan, une autre équipe (9) a comparé l’EN
et l’EVS dans la douleur aiguë paroxystique.
Les patients souffraient de douleurs chroniques
d’origine cancéreuse. Cette étude multicentrique
a rassemblé 240 patients atteints d’un cancer
évolué avec une douleur de fond et des accès
douloureux paroxystiques (ADP) dans les dernières
24 heures, dont l’intensité était supérieure à 6
sur 10. Les résultats ont mis en évidence que l’EN
était plus discriminante entre douleur de fond et
ADP d’une part, et davantage reproductible dans
la mesure des ADP d’autre part. Les auteurs ont
conclu à la supériorité de l’EN dans l’évaluation
de l’intensité douloureuse des ADP dans cette
population.
L’équipe de S.M. Paul (10) a cherché à démontrer qu’il
existait un lien entre EVS et EN. D’autres échelles
plus sensibles comportent des graduations plus
fines et on peut s’interroger sur la pertinence d’une
simple échelle verbale à 3 niveaux. L’expérience a
montré que l’utilisation d’une échelle simple à
utiliser et aisément reproductible, qui augmente
la fiabilité de l’évaluation, était préférable pour
une population gériatrique avec troubles cognitifs
fréquents. Par ailleurs, les antalgiques de la douleur
par excès de nociception ont été classés par l’OMS
en 3 catégories, qu’il est aisé de relier aux niveaux
de douleur (faible, modéré, intense) proposés
dans l’autoévaluation. Enfin, cette classification
en 3 niveaux est aisément reproductible pour les
essais cliniques.
Ces échelles semblent donc avoir leur place dans
de nombreux domaines, et également dans l’éva-
luation de l’intensité de la douleur, puisqu’il est
question d’assurer la reproductibilité de la mesure
d’un phénomène subjectif.
L’équipe de R.C. Serlin (11) a recherché un lien entre
la gradation de la douleur par le patient et la sévérité
de son retentissement sur son activité. Il apparaît
qu’il n’y a pas de relation linéaire entre la sévérité de
la douleur “dite” et son interférence avec les activités
de la vie quotidienne. Cette étude multicentrique
montre également une interférence identique dans
4 pays culturellement et linguistiquement différents.
Par ailleurs, les équipes de douleur cherchent à faire
correspondre les données subjectives de l’EVS avec
une cotation chiffrée. Les résultats varient selon les
pathologies étudiées (rhumatologie, cancérologie,
douleur chronique autre).
Réévaluation
Une fois la douleur soigneusement étiquetée et
une fois le traitement prescrit, la prise en charge
n’est pas pour autant terminée. Il faut s’attacher
à renouveler cette évaluation, à un intervalle qu’il
faudra définir, dans des conditions reproductibles, et
à évaluer l’efficacité du traitement proposé.

20 | La Lettre d’ORL et de chirurgie cervico-faciale • n° 323 - octobre-novembre-décembre 2010
C’est ici que l’ego du clinicien risque de souffrir :
quelques patients ont besoin de leur douleur
pour se sentir exister, sentir leur corps, capter ou
garder l’attention de leur entourage, y compris du
soignant. On note parfois ainsi un épuisement des
équipes de soins face à cette évaluation répétitive et
quelquefois décourageante. On observe également
des comportements résistants de la part de soignants
qui refusent d’entendre la douleur du malade : “Je
suis un bon soignant ; avec moi, les malades n’ont
pas mal.”
Conclusion
L’évaluation de la douleur de la personne âgée est
complexe. Des outils permettent de la mesurer au
mieux. Il est important de garder à l’esprit que les
équipes soignantes doivent s’approprier un outil,
quel qu’il soit, dans ces situations répétitives, pour
rendre cette évaluation objective et reproductible.
Cela étant, la douleur reste un phénomène subjectif,
dont l’évaluation est clinique. ■
1. Merskey H, Spear FG. Pain: psychologiced and psychiatric
aspects. London: Billiere Tindall Gassesell 1967.
2. Anderson KO, Syrjala KL, Cleeland CS. How to assess cancer
pain. In Turk DC, Melzack R (Eds). Handbook of pain assessment,
2nd ed. New York: Guilford Press, 2001, pp.579-600.
3. McNamara P, Oscar-Berman M, Albert M. Frontal lobe function
and pain in elderly. J Adult Dev 2000;7:113-9.
4. Hirzowski F, Boureau F. Nécessité d’évaluer la douleur en
pratique quotidienne. Douleurs 2000;1-1:16-8.
5. Miró J, Huguet A, Nieto R, Paredes S, Baos J. Evaluation of
reliability, validity, and preference for a pain intensity scale for
use with the elderly. J Pain 2005;6:727-35.
6. Aubin M, Verreault R, Savoie M et al. Validité et utilité clinique
d’une grille d’observation (PACSLAC-F) pour évaluer la douleur
chez des aînés atteints de démence vivant en milieu de soins de
longue durée. Can J Aging 2008;27:45-55.
7. Torvik K, Kaasa S, Kirkevold O et al. Validation of Doloplus-2
among nonverbal nursing home patients: an evaluation of
Doloplus-2 in a clinical setting. BMC Geriatr 2010;10:9.
8. Lund I, Lundeberg T, Sandberg L et al. Lack of interchangea-
bility between visual analogue and verbal rating pain scales: a
cross sectional description of pain etiology groups. BMC Med
Res Methodol 2005,5:31.
9. Brunelli C, Zecca E, Martini C et al. Comparison of numerical
and verbal rating scales to measure pain exacerbations in patients
with chronic cancer pain. Health Qual Life Outcomes 2010;8:42.
10. Paul SM, Zelman DC, Smith M, Miaskowski C. Categorizing
the severity of cancer pain: further exploration for establishment
of cutpoints. Pain 2005;113:37-44.
11. Serlin RC, Mendoza TR, Nakamura TR et al. When is cancer pain
mild, moderate or severe? Grading pain severity by its interference
with function. Pain 1995;61:277-84.
Références bibliographiques
Tout au long de l’année 2010, des groupes de travail regroupant
audioprothésistes et assistantes ont en effet confronté leur
pratique de l’appareillage auditif et de son suivi, pour déterminer
ensemble une démarche commune dans la prise en charge
du patient. Résulte de ce travail la définition des protocoles
d’appareillage et de suivi AudioNova.
Les protocoles AudioNova définissent, pour chacun des différents
types de surdité, la séquence de tests auditifs et audio-
prothétiques que l’audioprothésiste doit pratiquer à chacun
de ses rendez vous avec le patient. Ils permettent ainsi
d’adapter la prise en charge du malentendant à sa pathologie,
l’audioprothésiste déterminant, à partir de la prescription
médicale, la série de tests et de données nécessaires à
l’analyse des besoins du patient. Etape par étape, ils
détaillent également l’ensemble des documents et informations
à transmettre au patient pour garantir transparence, pédagogie
de l’appareillage (bénéfices, démarches, durée, limites, travail
de rééducation nécessaire…), et in fine totale implication du
malentendant dans la démarche.
L’objectif de ce travail est de pouvoir apporter à l’ensemble
de nos patients et de nos partenaires une garantie homogène
de qualité d’appareillage. Il s’agit donc pour le réseau AudioNova
d’un outil fondamental dans la construction de son identité
et la mise en adéquation de celle-ci avec la pratique quoti-
dienne de chacun de nos centres d’audition.
Notre challenge pour l’année 2011 sera la mise en place
progressive de ces protocoles dans l’ensemble de nos centres
d’audition. Ceci nous permettra d’améliorer encore notre
pratique du métier de l’audioprothèse pour contribuer à
lever les barrières à l’appareillage auditif et à en réduire les
échecs. Pour autant, il ne s’agit pas d’un outil figé et grâce
aux commentaires de nos partenaires, médecins ORL en tête,
nous poursuivrons continuellement cette démarche qualité.
Bruno Delaunay Fabien Auberger
AudioNova définit
ses protocoles
d'appareillage
1
/
5
100%

![21.Francis PONGE : Le parti pris de choses [1942]](http://s1.studylibfr.com/store/data/005392976_1-266375d5008a3ea35cda53eb933fb5ea-300x300.png)