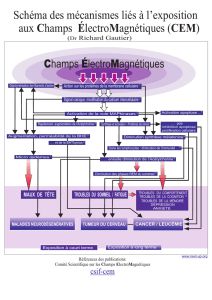
Suite

L’adversité comme élément de
compréhension à la structure de
personnalité: Connaître, reconnaître,
savoir-faire et savoir-être.
Simon Archambault
Travailleur social
11 janvier 2016

Au menu
•1) Connaître les structures de personnalité: la
nomenclature du DSM et celle de James F.
Masterson.
•2) Reconnaître un patient "difficile" sur nos
unités: Un temps d'arrêt nécessaire en équipe.
•3) Comprendre l'intervention/ Se comprendre
dans l'intervention

•Connaître
•Points saillants (Agence de la santé publique du Canada) pour
les TP:
•D'après des données canadiennes et américaines, de 6 % à 9
%de la population souffre d'un trouble de la personnalité.
•Au nombre des hospitalisations pour troubles de la
personnalité dans les hôpitaux généraux, 78 % sont pour des
jeunes/adultes de 15 à44 ans.
•Il y aurait une diminution des cas dans la population
vieillissante.
•Une grande partie des thérapeutes sont issus de famille
dysfonctionnelle…

Deux modèles utilisés en occident:
Le DSM (Diagnostic and Statistical Manual of Mental Disorders)et le CIM (classification
International des Maladies)
C’est un système classification, un outil statistique (ou dites de
« référence universelle), avec un approche purement descriptive,
reposant sur l’observation des symptômes et non leurs causes
présumées.
Selon le DSM, les troubles de la personnalité sont: un mode durable des conduites et de
l’expérience vécue qui dévient notablement de ce qui est attendu dans la culture de
l’individu, qui est envahissant et rigide, qui apparaît à l’adolescence ou au début de l’âge
adulte, qui est stable dans le temps et qui est source d’une souffrance ou d’une altération
du fonctionnement.
Doit être présent dans deux des domaines suivant: la cognition (perception et la vision de
soi-même, d’autrui et des événements), l’affectivité (la diversité, l’intensité, la labilité et
l’adéquation de la réponse émotionnelle), le fonctionnement interpersonnel, le contrôle des
impulsions.

La classification du DSM
Limite: caractérisé par une impulsivité marquée et une instabilité des relations
interpersonnelles, de l’image de soi et des affects.
Narcissique: est caractérisé par des fantaisies ou des comportements grandioses, un
besoin d’être admiré et un manque d’empathie.
Schizoïde: est caractérisé par un détachement des relations sociales et une
restriction de la variété des expressions émotionnelles.
Antisocial: est caractérisé par un mépris et une transgression des droits d’autrui.
Histrionique: est caractérisée par des réponses émotionnelles excessives et une quête
d’attention.
Obsessionnelle-compulsive: est caractérisée par une préoccupation par
l’ordre, la perfection et le contrôle.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%