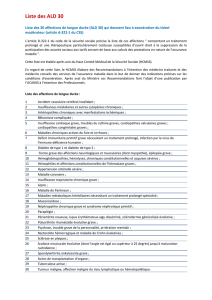
Maladies chroniques

Maladies chroniques
Pr. Alain Baumelou
alain.baumelou@psl.aphp.fr
Vendredi 05 avril 2013
La Pitié Salpetrière

rappel : Maladies chroniques
UE S2: santé et maladie chronique
•Définition de la maladie chronique
•Un exemple de maladie chronique: la
maladie rénale chronique
•Les grandes maladies chroniques

Maladies chroniques
UE S3: santé publique
• L’annonce de la maladie chronique
•Le soin: recommandations, parcours de soin,
programme personnalisé de soin
• Les programmes d’éducation thérapeutique
•La sécurité sanitaire
• Les associations d’usagers
•Les aidants
• L’impact médicoéconomique des maladies
chroniques

Maladie chronique:
•Maladie qui évolue à long terme, souvent associée à
une invalidité ou à la menace de complications
sérieuses, et susceptible de réduire la qualité de vie
du patient
•Une définition plus opérationnelle:
– La présence d’un substratum organique, psychologique
ou cognitif
–Une ancienneté de plusieurs mois
–Un retentissement de la maladie sur la vie quotidienne:
•Avoir une limitation fonctionnelle des activités, de la
participation à la vie sociale
•Présenter une dépendance vis-à-vis d un médicament, d’un
régime, d’une technologie médicale, d’un appareillage, d’une
assistance personnelle
• Avoir besoin de soins médicaux ou paramédicaux, d’aide
psychologique, d’éducation ou d’adaptation

Le terme « maladie chronique »
recouvre des réalités différentes
•Certaines maladies
qu’elles soient
rhumatologiques,
neurologiques ou
générales partagent le
même suivi, le même
profil évolutif
•Une meme maladie
chronique peut avoir un
retentissement
fonctionnel tres variable
Le retentissement de la maladie, d ailleurs variable d’un patient
à l’autre est plus pertinent que l’étiquette diagnostique
Le diagnostic ne donne pas une vision de la personne: une
personne peut avoir plusieurs maladies, une personne peut
avoir pas, une ou plusieurs complications
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
1
/
51
100%