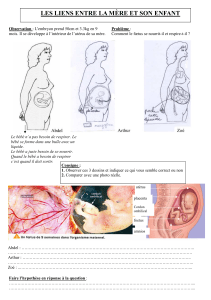
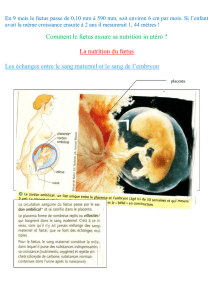
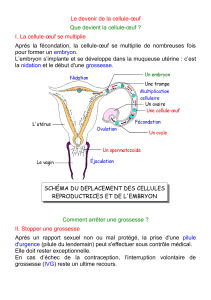
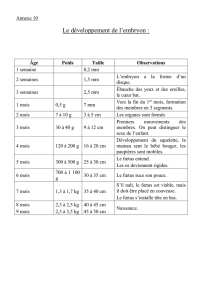
Diaporama

1
Embryologie
http://images.google.ca/imgres?imgurl=http://www.9moisavectoi.com/9mois/in%2520utero/20SEMAINES.jpg&imgrefurl=http://

2
http://www.natisens.com/Articles/Mystere_vie/Premiere_semaine/premiere_semaine.gif
Ce trajet dure environ une semaine, au cours de laquelle, non seulement il va être propulsé lentement vers la cavité utérine
grâce aux mouvements des cils et aux contractions des trompes, mais en plus, il va subir une véritable transformation par
division binaire de ses cellules (mitoses).
Ces divisions successives seront au nombre de 7 à 8 avant la nidation, et vont consister en une séparation en 2 de chaque
cellule à chaque nouvelle mitose.
Au cours de ces divisions, la taille de l'oeuf ne se modifie pas; il va donc comporter un nombre de plus en plus important de
cellules de plus en plus petites (les blastomères).
Du 1er au 3e jour:
L'oeuf entreprend son voyage dans la trompe, tout en se divisant (à raison d'environ une division toutes les 20 à 24 heures).
A la fin de ces 3 premiers jours, l'oeuf se retrouve aux portes de l'antre magique et comporte environ 8 cellules.
4e jour:
L'oeuf va déboucher dans la cavité à la fin de cette journée au cours de laquelle il subira une nouvelle division.
Lorsqu'il atteint cette cavité, il comporte 16 à 32 cellules et est alors appelé morula.
5e jour:
L'oeuf flotte à présent librement, dans la cavité utérine.
Au bout de la 6e division, l'oeuf comporte 32 à 64 cellules et passe du stade morula à celui de blastocyte.
Celui-ci se caractérise par une réorganisation des cellules en 2 grands groupes:
- un groupe organisé en couronne au pourtour de l'oeuf, le trophoblaste, qui donnera naissance au placenta
- et un groupe central qui donnera naissance au futur embryon.
De plus, il apparaît dans l'oeuf, une petite cavité appelée blastocèle.
6e jour:
Au cours du 6e jour, l'oeuf encore entouré de la zona pellucida (sa couche protectrice), va s'en débarasser. celle-ci va se
déchirer et l'oeuf va s'en échapper par la fente ainsi formée. C'est ce qu'on appelle l'éclosion.
Il est dès lors libre de pouvoir s'implanter.
7e jour:
C'est en moyenne entre le 7e et le 8e jour qui suivent la fécondation que l'oeuf s'accole à la paroi de l'utérus (l'endomètre) et
commence à y creuser son petit nid douillet. C'est ce qu'on appelle la nidation.

3
2 cellules 4 cellules
Morula Blastocyste
www.gmfer.ch

4
Éclosion du blastocyste
http://www.la-croix.com/mm/illustrations/Multimedia/Actu/2008/12/11/embryon_article.jpg

5
Après la première semaine…
Nidation
La deuxième semaine après la fécondation des gamètes est caractérisée par de
grandes transformations qui se déroulent en simultané:
- la nidation
- la constitution de l'embryon
- le développement de l'ébauche du placenta.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%