Chapitre 24 Complications de grossesse

1
Chapitre 24 Complications de grossesse, accouchement et post-partum
(Traduction de la p 313)
Aperçu du chapitre
Les pathologies qui affectent la grossesse, l’accouchement et le post-partum se trouvent dans
le chapitre 15 d’ICD-10-CM
- Les codes du chapitre 15 ont la préséance sur les codes des autres chapitres
- Les codes du chapitre 15 ne sont jamais mentionnés dans le dossier des nouveau-nés.
L’attribution du dernier caractère précisant le trimestre doit se baser sur la documentation du
clinicien à propos du trimestre de l’admission ou du contact concerné.
La date d’admission doit être utilisée pour déterminer le nombre de semaines de grossesse
(catégorie Z3A) pour les hospitalisations d’une durée supérieure à une semaine de grossesse.
Les codes Z sont utilisés pour préciser le résultat de l’accouchement.
Un accouchement normal répond à une série de critères.
La liste systématique doit être revue pour tous les codes du chapitre 15 avant d’attribuer le
dernier caractère précisant le trimestre et l’extension correcte à propos des gestations
multiples.
Pour les accouchements non normaux, le diagnostic principal précise la principale
circonstance ou complication de l’accouchement.
Lors de l’attribution des codes du chapitre 15, il est important d’évaluer si la pathologie est
préexistante à la grossesse ou si elle se développe pendant la grossesse ou est due à la
grossesse pour attribuer le code correct.
Les complications du post-partum sont toutes les complications qui se passent dans les 6
semaines qui suivent l’accouchement.
Il y a un code de séquelle à utiliser pour les complications qui surviennent après la période du
post-partum. Ce code suit les codes de la nature de la séquelle.
Il existe des codes pour les techniques d’assistance à l’accouchement telles qu’une rotation de
la tête du fœtus, l’utilisation de forceps ou de ventouse, l’épisiotomie et la césarienne.

2
La prise en charge de la contraception et les mesures de procréation, tant en hospitalisation
qu’en consultation, sont couvertes par une série de codes Z. Des diagnostics secondaires
peuvent être ajoutés à ces codes si une pathologie sous-jacente est présente.
Ce qu’il faut connaître
Après l’étude de ce chapitre, vous devez être capable de :
Coder les complications de grossesse en utilisant correctement les 4° et 5° caractères
Utiliser correctement les codes Z pour mentionner le résultat de l’accouchement
Coder les autres soins obstétricaux concernant l’accouchement
Connaître la différence entre les complications du post-partum et les séquelles de la grossesse,
de l’accouchement et du post-partum.
Différencier les techniques d’assistance à l’accouchement
Coder la prise en charge de la contraception et des mesures de procréation.
Les termes à connaître
Ante-partum : période de la grossesse comprise entre la conception et l’accouchement
Peri-partum : période allant du dernier mois de la grossesse à 5 mois après le postpartum.
Post-partum : période qui débute juste après l’accouchement et qui comprend les 6 semaines
qui suivent.
Puerpéralité : terme clinique pour la période du post-partum
Rappelez-vous
Si le dossier de la mère ne mentionne pas le résultat de l’accouchement, consultez le dossier
du nouveau-né.

3
(Traduction de la p314)
Introduction
Les pathologies qui affectent la prise en charge de la grossesse, de l’accouchement et du post-
partum sont classées dans les catégories O00 à O9A du chapitre 15 d’ICD-10-CM. Les
pathologies des autres chapitres d’ICD-10-CM sont habituellement reclassées dans le chapitre
15 quand elles sont liées ou aggravées par la grossesse, l’accouchement ou le post-partum. Il
est de la responsabilité du clinicien de dire si la pathologie à traiter n’est pas affectée par la
grossesse.
Si le clinicien documentait le caractère incident de la grossesse pour le contact en cours, le
code Z33.1 Etat de grossesse, incident, est attribué à la place des codes du chapitre 15. Les
codes du chapitre 15 prennent la préséance sur les codes des autres chapitres, mais les codes
des autres chapitres peuvent être mentionnés comme diagnostics secondaires quand ils
apportent plus de spécificité. Les codes du chapitre 15 d’ICD-10-CM font référence à la mère
uniquement et sont mentionnés uniquement dans le dossier de la mère. Ils ne sont jamais
mentionnés dans le dossier du nouveau-né ; d’autres codes sont prévus à cet effet. (Voir
chapitre 27 de ce manuel). Les codes des catégories O00 à O08 sont attribués aux grossesses
se terminant par un avortement incluant les grossesses ectopiques, les grossesses molaires et
les avortements. (La sélection des codes pour ces pathologies est discutée dans le chapitre 15).
Les codes des catégories O09 à O9A s’appliquent à l’ensemble des problèmes obstétricaux
débutant dès la conception et se terminant 6 semaines (42 jours) après l’accouchement.
ICD-10-CM divise le chapitre 15 comme suit :
O09 Supervision des grossesses à haut risque
O10-O16 Œdème, protéinurie et troubles hypertensifs au cours de la grossesse, de
l’accouchement et du post-partum
O20-O29 Autres problèmes maternels principalement liés à la grossesse
O30-O48 Soins maternels liés au fœtus, à la cavité amniotique et à des problèmes
possibles lors de l’accouchement
O60-O77 Complications du travail et de l’accouchement
O80, O82 Contact pour accouchement
O85-O92 Complications principalement liées au post-partum
O94-O9A Autres pathologies obstétricales, non classées ailleurs
Le processus du travail et de l’accouchement comporte 3 stades. Le premier stade commence
lors du début des contractions utérines régulières et se termine lorsque le col est
complètement dilaté. Le second stade commence lorsque le col est complètement dilaté et
continue jusqu’à ce que l’enfant ait été complètement expulsé. Le troisième stade commence

4
à l’expulsion de l’enfant et continue jusqu’à ce que le placenta et les membranes aient été
expulsés et que la contraction utérine soit complète. Le post-partum débute à la fin du
troisième stade du travail et dure 6 semaines.
Occasionnellement, la grossesse se prolonge au-delà du terme habituel de la grossesse et est
considérée comme une grossesse prolongée. Dans ce cas, les 2 codes qui suivent sont utilisés :
O48.0 Grossesse post-terme (40 à 42 semaines complètes de gestation)
O48.1 Grossesse prolongée (au-delà de 42 semaines complètes de gestation)
Dernier caractère précisant le trimestre
La majorité des codes du chapitre 15 d’ICD-10-CM possède un dernier caractère indiquant le
trimestre de la grossesse. Notez que la liste systématique doit être revue pour l’attribution du
caractère final précisant le trimestre car les codes mentionnés dans l’index des maladies et des
traumatismes ne sont pas complets.
(Traduction de la 315)
La délimitation dans le temps des trimestres de la grossesse est indiquée au début du chapitre
15 et est définie par la note d’instruction comme suit :
Premier trimestre : moins de 14 semaines, 0 jour
Second trimestre : 14 semaines, 0 jour à moins de 28 semaines, 0 jours
Troisième trimestre : 28 semaines, 0 jour jusqu’à l’accouchement.
L’attribution du dernier caractère précisant le trimestre doit s’appuyer sur la documentation
du soignant concernant le trimestre (ou nombre de semaines) du contact ou de l’admission
actuelle. Ceci fait référence à la notion de soignant telle qu’elle est définie dans les règles
officielle d’ICD-10-CM pour le codage et l’enregistrement : «Médecin ou tout autre soignant
qualifié légalement comme responsable dans l’établissement du diagnostic du patient ». Cette
définition s’applique à l’attribution du trimestre pour les pathologies préexistantes ainsi que
pour les pathologies qui se développent pendant ou qui sont dues à la grossesse. La
documentation du soignant à propos du nombre de semaines peut être utilisée pour attribuer
correctement le caractère final précisant le trimestre. Par exemple, si la documentation précise
que la patiente est à 20 semaines complètes, le code approprié pour le second trimestre peut
être sélectionné ; le soignant ne doit pas documenter « explicitement » second trimestre.

5
Tous les codes du chapitre 15 n’ont pas obligatoirement un caractère précisant le trimestre. Si
le trimestre n’est pas un composant du code, c’est que soit la pathologie se développe au cours
d’un trimestre spécifique, soit le concept de trimestre de la grossesse ne s’applique pas. Par
exemple, la catégorie, O48 Grossesse tardive, n’inclut pas la notion de trimestre car par
définition, cette catégorie est utilisée pour les grossesses qui durent plus de 40 semaines
complètes. Certains codes ont un caractère uniquement pour certains trimestres car la
pathologie ne se rencontre pas tous les trimestres, mais peut arriver dans plus d’un. Par
exemple, la catégorie O60.0 Travail prématuré est utilisée pour le travail spontané avant 37
semaines complètes de gestation ; c’est pourquoi, il n’y a pas de code pour le premier
trimestre (moins de 14 semaines).
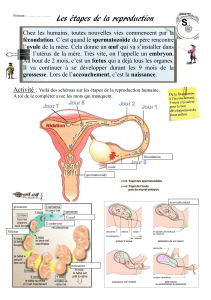
Figure 24.1 Organes génitaux féminins
Ovaires ; trompes de Fallope ; utérus ; col ; vagin
(Traduction de la 316)
Si une pathologie compliquant la grossesse se développe avant l’admission (contact) actuelle
ou représente une pathologie préexistante, il faut attribuer au caractère trimestre la valeur du
trimestre correspondant à l’admission (contact) actuelle. Par exemple, une patiente enceinte
de 16 semaines (2° trimestre) a un diabète sucré de type I préexistant à la grossesse et est
admise pour un cerclage pour raccourcissement du col. Attribuez comme diagnostic principal
le code O26.872 Raccourcissement du col, 2° trimestre. Le code O24.012 Grossesse avec
diabète sucré préexistant, type I, 2° trimestre est attribué pour le diabète, ainsi qu’un code de
la catégorie E10 pour toute manifestation diabétique et qu’un code Z3A.16 pour identifier le
nombre de semaines de grossesse. Pour le placement du cerclage, attribuez également le code
0UVC7DZ Restriction du col avec appareil intraluminal, voie naturelle ou artificielle.
Occasionnellement, l’hospitalisation d’une patiente peut concerner plus d’un trimestre, quand
une patiente est admise à l’hôpital pour complication de grossesse durant un trimestre et reste
hospitalisée le trimestre suivant. Dans de telles circonstances, le trimestre de la complication
ante-partum doit être assigné en fonction du trimestre durant lequel la complication apparaît et
non en fonction du trimestre de la sortie. Par exemple, une femme est admise à l’hôpital à 27
semaines complètes de grossesse, avec une appendicite aiguë compliquant sa grossesse. Elle
requiert en urgence une appendicectomie par laparoscopie qu’elle tolère bien. Elle reste
hospitalisée 2 semaines après l’intervention au cours desquelles des antibiotiques sont
administrés par voie intraveineuse pour fièvre postopératoire. Comme cette appendicite aiguë
se développe pendant le second trimestre, le code O99.612 Maladie du système digestif
compliquant la grossesse, second trimestre est attribué plutôt que le code O99.613. Attribuez
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%