télécharger - Cours-univ

IMMUNOLOGIE
I) Introduction générale
L’Immunité: Propriétés d’un organisme a être réfractaire à certains agents pathogènes
(antigènes) et aux maladies.
L’immunologie : Etude des phénomènes immédiats et secondaires consécutifs à l’introduction
dans un organisme d’éléments, vivants ou non, que l’organisme est capable de reconnaître
comme différents de ces propres constituants.
La notion importante est celle du soi et du non soi, mais il peut exister des problèmes comme
dans le cas de cellules cancéreuses (soi à détruire). L’antigène est l’élément contre lequel
l’organisme va se défendre.
Objectifs :
Comprendre les bases moléculaires et cellulaires du fonctionnement du Système Immunitaire
(S.I), intégrer l’ensemble des connaissances acquises lors de la réponse d’un organisme contre
un pathogène (GFI), mettre en évidence l’universalité des mécanismes biologiques utilisés par
le S.I.
Les questions fondamentales à résoudre sont la reconnaissance d’une infinité de pathogènes :
Diversité du répertoire antigénique, la distinction entre le soi et le non soi et la mémoire
immunologique (vaccins).
II) Vue d’ensemble du fonctionnement du S.I.
Le système immunitaire assure l’intégrité de l’organisme vis-à-vis d’éléments extérieurs mais
aussi vis-à-vis d’éléments constitutifs mais anormaux (cellules tumorales).
Le Système Immunitaire permet de contenir le développement et la dissémination des
pathogènes dans l’organisme et permet leur élimination.
Les pathogènes sont des virus (Grippe, Polio), des parasites (Malaria, Helminthes), des
levures (Candida albicans), des bactéries (Bacilles,Staphyloccoques).
Les critères déterminant la réponse immune sont le mode de développement des pathogènes
(extracellulaire (bactéries, parasites) ou intracellulaire (virus)) et la taille.
Les bactéries peuvent avoir comme mode d’action des toxines ayant des effets sur la cellule
(par exemple le système nerveux) et l’arrêt de l’infection consiste en la destruction de ces
toxines. C’est différent de la réponse contre un virus.
1) Historique
Dès l’antiquité, on rapporte lors d’épidémie de peste, des personnes résistantes à la maladie.
La première tentative d’immunisation systématique remonte au XVème siècle a été faite par
les chinois lors d’une épidémie de variole. Jenner et la vaccination moderne apparaissent au

XVIIIème siècle : on découvre que vaccine et variole ont des déterminants communs et une
réaction croisée. Pasteur et la microbiologie moderne étudient le cholera aviaire (atténuation
de la virulence) et la rage.
Le principe de la vaccination est d’utiliser un virus atténué. Dans le cas du choléra aviaire,
une souche virale avait été utilisée pour des expériences, mais après avoir laissé vieillir (et
s’affaiblir) le virus, les animaux ne tombaient non seulement plus malades mais en plus
résistaient à une autre souche !
2) Caractéristiques générales de la réponse immunitaire
Deux Aspects Fonctionnels:
L’immunité naturelle (innée, non spécifique), première ligne de défense qui sert à contenir
l’infection et ce quelque soit la nature du pathogène.
L’immunité spécifique (acquise, adaptative), spécifique du pathogène et mémorisée.
Des effecteurs cellulaires et moléculaires :
Des leucocytes circulants (fluides biologiques: sang, lymphe,…) et résidents dans les organes
lymphoïdes.
Des molécules solubles (anticorps, cytokines, complément,…).
2-1) Immunité naturelle, innée ou non spécifique : la réaction inflammatoire
Première ligne de défense.
Rapide (quelques heures 1 à 12h).
Identique quelque soit le pathogène.
Identique chez tous les individus d’une même espèce.
2-1-1) Les Barrières
a- Les barrières physiques (épithélium) : peau, cils, poils
Dans les bronches et les intestins, on a une couche épithéliale et du tissu conjonctif.
Le mucus qui a un rôle de protection des épithéliums est localisé dans les poumons, estomac,
intestin, utérus,… Il est constitué (~150 µm) de mucines (glycoprotéines), acides aminés,
leucocytes,…
b- Les barrières chimiques : sueur (pH 3 à 6) et suc gastrique (~pH1)
Leur mode d’action est d’empêcher la prolifération
c- Les barrières biologiques (enzymes) :
La «fièvre ».
Les sécrétions enzymatiques : larmes (lysozyme,…), salive (Amylase, Lysozyme), suc
gastrique (pepsine, cathepsine, lipase,…), bile (estérases, phospholipases,…), suc
pancréatique (amylase, peptidases, trypsinogène, chymotrypsinogène, carboxypeptidase,…),
les bactéries commensales (intestin) et les défensines : peptides antimicrobiens, antifongiques
et antiviraux synthétisées par un certain nombre de cellules épithéliales présentes dans
l’intestin.
2-1-2) Les effecteurs cellulaires.
a- Les Polynucléaires ou granulocytes : basophiles (colorés en bleu) pour la phagocytose,
éosinophiles (granules colorés par l’éosine) par des sécrétions, les neutrophiles (pas de
coloration) par excrétion de grannules. Ce sont des effecteurs de l’immunité innée.

b- Les phagocytes (macrophages)
Cellules résidentes dans les tissus (portes d’entrée des pathogènes) :
Poumons : Macrophages alvéolaires.
Rate : Macrophages spléniques.
Foie : Cellules de Kupffer.
Cerveau : Cellules microgliales
Liquide synovial.
Ils ont un rôle majeur pour l’immunité innée, mais sont aussi un relais pour la réponse
spécifique. Une fois activés leur membrane a un développement important
c- Les cellules NK
Une fois activées, elles sécrètent des effecteurs solubles (Interféron γ) et lysent les cellules
infectées par un virus et les cellules cancéreuses.
Les cellules immunitaires oscillent entre un état de repos (quiescent) et un état activé.
L’activation implique :
une prolifération qui conduit à n cellules filles identiques.
une différentiation en cellules ayant une fonction effectrice donnée :
Par exemple : un macrophage activé qui exerce une fonction de sécrétion mais aussi une
activité de phagocytose.
2-1-3) Les effecteurs moléculaires.
a- Les défensines
Molécules amphipatiques à action :
antibactérien
antifongiques
antiparasitaire
antiviral
Elle désolidarise la membrane bactérienne
Elle est sécrétée par les cellules endothéliales de
la crypte intestinale (cellules de Paneth) et les
Neutrophiles.
b- Les protéines de phase aigue.
Glycoprotéines plasmatiques : la PCR, synthétisées par les hépatocytes stimulés par IL6 Elles
permettent l’opsonisation des bactéries (agrégats) et leur élimination grâce aux protéines du
complément (lyse et/ou phagocytose). Cette protéine traduit l’infection, disparaît du sang
quand l’infection prend fin.
c- Le complément : un ensemble de plus de 30 protéines plasmatiques ou membranaires
synthétisées majoritairement dans le foie, Souvent sous forme de proenzymes (zymogènes).
Activation par protéolyse générant un fragment inhibiteur et un fragment à activité catalytique
et régulation possible avec amplification.
Le mode d’action des protéines du complément est de faire un pore permettant la lyse directe
des cellules cibles. Les débris bactériens sont pris en charge par les cellules phagocytaires.
d- Les interférons
Sécrétés par :
Leucocytes activés : INF α.

Fibroblastes infectés: INF β.
Fonctions : Inhibition de la réplication virale et résistance virale, notamment par dégradation
d’ARNm et inhibition de synthèse protéique.
Lymphocytes T activés et NK activées : INF γ
L’Interaction ligand–récepteur est la première étape de l’activation cellulaire.
Des éléments chimiques peuvent interagir entre eux, principalement de façon non covalente.
L’affinité est très importante. La transduction du signal à l’intérieur de la cellule (sous la
membrane) va provoquer la libération de messagers (molécules, modifications de protéines…)
ce qui active des gènes…
2-1-4) Mise en place de la Réaction Inflammatoire
Il faut arriver à éliminer le pathogène. Il existe des pathologies où la réaction inflammatoire
est trop importante, comme les maladies auto immunes. Cette réaction se met en place lorsque
le pathogène est rentré dans l’organisme (barrières pas efficaces dues aux lésions).
1- Une lésion : lésion tissulaire ou lésion d’un capillaire, d’un vaisseau,…
2- Les premières étapes de la coagulation : recrutement des plaquettes, induction des facteurs
de coagulation (facteur XII, thrombine, fibrine,…) et libération d’amines vasoactives
(sérotonine,…)
3- Dégranulation des mastocytes, libération des médiateurs de l’inflammation (histamine).
L’Histamine augmente le flux sanguin et la perméabilité vasculaire.
4- Activation des macrophages : libération des cytokines inflammatoires (le macrophage
effectue également la phagocytose)
IL1: Sécrétée par macrophages activés
Stimule les hépatocytes (synthèse de la PCR)
Stimule les neurones hypothalamiques (fièvre)
TNF α (tumor necrosis factor) ou cachectine :
Sécrétée par les macrophages activés
Effet pyrogène (fièvre)
Stimule les hépatocytes (protéine de phase aigüe)
Active le catabolisme lipidique (perte de poids, cachexie).
5- Adhérence des leucocytes à l’endothélium vasculaire.
6- Migration des leucocytes dans le tissu (chimiotactisme et diapédèse) : le leucocyte adhère
(adhésine) puis il faut expression de certaines protéines sur le leucocytes et les cellules
endothéliales pour l’interaction.
7- La phagocytose, suivie de la réparation du tissu, les fibroblastes refont la matrice…
2-2) Immunité spécifique, acquise ou adaptative
2-2-1) Caractéristiques générales :
S’établit après la réponse innée.
Nécessite plusieurs jours pour s’établir.
Dépendante du pathogène (antigène).
Sait distinguer le soi et le non soi (tolérance au soi).
Mémorisée (vaccins).

Immunité humorale : immunité passive, sérothérapie, pouvant être transféré par un transfert
de fluide biologique et se trouvant au niveau de la lymphe et du plasma.
Les Lymphocytes B
Les Immunoglobulines (Ig) ou anticorps
Immunité cellulaire : efficace contre les infections virales, transfert de cellule à cellule.
Les Lymphocytes T
Les cellules T « helpers » (Th) : sécrètent des cytokines, se fixent sur des récepteurs. Il
existe des Th régulatrices pouvant être activatrices ou inhibitrices.
Les cellules T cytotoxiques (Tc) : tueuses, elles reconnaissent les cellules infectées
(généralement par un virus) et libèrent des produits (cytokines) et déclenchent l’apoptose
(suicide cellulaire) par libération de perforine.
Les cytokines
Les points communs entre B et T :
Un récepteur spécifique de l’antigène (BCR et TCR).
Une seule spécificité antigénique exprimée par cellule (B ou T).
Une infinité de cellules B et T (Comment gérer la diversité?).
Acquisition de la tolérance au soi lors de la différentiation.
La sélection clonale : activation, prolifération et différentiation des cellules B et T spécifiques
(dont le récepteur est complémentaire à l’antigène).
Les différences entre les compartiments :
Le mode de reconnaissance de l’antigène :
Entier ou natif : cellules B
Sous forme de peptides : cellules T
Les fonctions effectrices :
Les anticorps (BCR « soluble »)
Les Th sécréteurs de cytokines
Les Tc cytotoxiques.
2-2-1-1) Immunité humorale
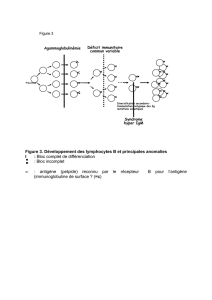
BCR membranaire reconnaît l’antigène (Immunoglobuline de surface)
BCR “circulant” neutralise l’antigène (anticorps circulant), synthétisé par le plasmocyte, qui
est un état particulier de différenciation finale du LB.
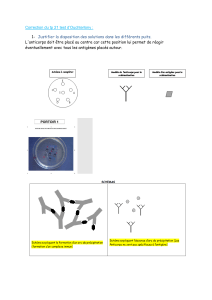
Lymphocytes B Anticorps lie les épitopes
(BCR) circulant externes d’un
antigène intact
ANTIGENE
EPITOPES EXTERNES
EPITOPES INTERNES
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%