16 Jan

Lobo ferrera Inès
Physio lundi 16/01/06
PHYSIOLOGIE RESPIRATOIRE
I – INTRODUCTION
A – DEFINITIONS – DIFFERENTES ETAPES
La respiration est l’ensemble des mécanismes par lesquels les cellules procèdent à des
échanges gazeux avec le milieu extérieur.
La respiration n’est donc pas que l’appareil thoraco-pulmonaire mais aussi l’appareil
circulatoire.
La respiration est divisée en 5 étapes :
o la VENTILATION
o les ECHANGES ALVEOLO-CAPILLAIRES
o le TRANSPORT
o les ECHANGES HEMATO-TISSULAIRES
o la RESPIRATION CELLULAIRE
L’adaptation de la ventilation aux besoins se fait grâce à une commande nerveuse de la
ventilation.
B – ELEMENTS D’ANATOMIE FONCTIONNELLE
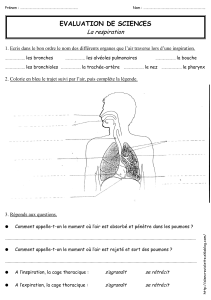
La respiration se fait par le nez et par la bouche, suivis de la
trachée qui se divise en un certain nombre de bronches.
L’arbre bronchique connaît 23 générations de division
successives. Jusqu’à la 16ème division, elles s’effectuent sur un mode
dichotomique ; il n’existe alors aucune alvéole pulmonaire, ces
bronches ne sont dés lors que des zones de conduction ne participant
pas aux échanges.
L’air contenu dans cet espace ne participe pas aux échanges.
C’est le volume mort anatomique.
app. thoraco-pulmonaire
app. circulatoire
non traité

Malgré cet inconvénient, cet espace joue un rôle essentiel dans la ventilation, il
intervient dans le conditionnement de l’air :
o Epuration de l’air, les particules sont trappées
o Humidification de l’air
o Réchauffement de l’air
o Conditionne l’air inspiré
Les deux circulations (pulmonaire et systémique) sont en série, elles partagent donc le
même débit.
Dans la petite circulation, il est important de noter que les artères transportent du sang
veineux, désaturé et que les veines transportent du sang artériel, saturé.
La petite circulation est une circulation fonctionnelle, il convient de noter qu’il existe
aussi une circulation nourricière, la circulation bronchique.
C – NOMENCLATURE INTERNATIONALE DES ABREVATIONS


II – VENTILATION PULMONAIRE
A – DEFINITION
Elle se définit comme le déplacement des gaz dans les voies aériennes pour entraîner
un constant renouvellement de l’air des alvéoles.
Il s’agit d’un phénomène alternatif et périodique :
o une phase d’entrée : l’inspiration
o une phase de sortie : l’expiration
La ventilation pulmonaire peut être plus ou moins profonde et plus ou moins rapide,
elle connaît des variations.
La mobilisation des volumes d’air se fait avec des débits d’air plus ou moins
important.
B – VOLUMES ET DEBITS
1 – METHODES D’ETUDE
a - SPIROGRAPHIE
Principe : cloche en métal léger avec un contre poids au niveau du stylet
A l’inspiration, le stylet remonte.
A l’expiration, le stylet s’abaisse.
Pour éviter les fuites, le sujet est muni d’un
embout buccal et d’un pince-nez.
Le spirographe est un système fermé, il existe
donc un système de compensation en O2 et de trappage du
CO2 (chaux sodée) pour maintenir le pourcentage en O2 de
20% (en altitude on a le même pourcentage, c’est la
pression barométrique qui diminue).
De plus, l’appareil est muni d’un système de pompe pour compenser les résistances
dues à la longueur des tuyaux.
b – PNEUMOTACHOGRAPHIE
Loi d’Ohm : V = R . I
: débit
P = R .
DP : variation de pression
Principe : = P / R
R : résistances
Le passage de l’air dans les tubes capillaires
rend son écoulement laminaire. Il répond alors
à la loi de Poiseuille :
R = 8l / r4 = K (connu : constructeur)
= K ( P1 – P2 )
Le débit étant une dérivé du volume :
∫= V

c - PLETHYSMOGRAPHIE CORPORELLE
Les variations de pression et de volume dans la cabine
sont induites par le sujet.
Grâce à l’informatique, cette méthode est devenue la
méthode de référence. Le pneumotachographe est inclus dans
l’appareil (cette méthode est assez complexe, elle n’est pas
développée en cours).
2 – RESULTATS
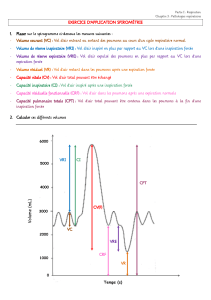
Les valeurs (volume et capacité) dites dans les limites de la normale sont fonction du
sexe, de l’age, de la taille et de la position du sujet (assise le plus souvent).
D’autre part, la validité des résultats demande la pleine coopération du patient.
a – VOLUMES ET CAPACITES
 6
6
 7
7
 8
8
1
/
8
100%