Sclérose en plaques - Association Neuro Bretagne

tome 137
|
n° 3
|
MARS 2015
Le ConCoURS méDICAL
|
1
Pr Catherine Lubetzki
Département des maladies
du système nerveux
Groupe hospitalier
La Pitié-Salpêtrière, Paris
Conseillère scientifique
Sclérose en plaques
Adapter le parcours de soins à l’hétérogénéité des chemins
cliniques
PARCOURS DE SOINS
DR
Dossier coordonné par Brigitte Némirovsky
000. Diagnostic précoce : l’IRM, examen clé.
Dr Anne-Caroline Papeix
000. Comment annoncer la maladie. Pr Thibault Moreau
1
étape
000. Bilan de la maladie: évolutivité, handicap, facteurs
du pronostic. Pr Jean Pelletier
000. Choix des traitements spécifiques : décision
complexe, souvent collégiale. Pr Bruno Stankoff
000. Prendre en charge les symptômes dès le début
de la maladie. Dr Hélène Zéphir
000. Troubles vésico-sphinctériens : importante
de l’évaluation de première ligne. Pr Gérard Amarenco
000. Troubles cognitifs : possibles dès les stades
initiaux. Pr Bruno Brochet, Dr Aurélie Ruet
000. Éducation thérapeutique : « mieux vivre
avec la maladie ». Marie-Hélène Colpaert
2
étape
000. Dix-sept réseaux, un objectif majeur : l’approche
globale de la maladie. Dr Véronique de Burghgraeve
000. Une clinique rennaise spécialisée, inspirée du
modèle canadien. Pr Gilles Edan, Dr Emmanuelle Le Page
000. Le design du parcours de soins reste imposé par
l’évolutivité de la maladie. Entretien avec le Pr Michel Clanet
{
000. Nouveaux traitements de fond : impact
sur l’organisation des soins. Dr Élisabeth Maillart
000. Accompagnement psycho-médico-social :
l’indispensable trait d’union. Entretien avec Laetitia Capelli
000. Répondre à la forte demande d’autonomisation
des patients. Entretien avec Bernard Gentric
000. Le médecin du travail face au risque de désinsertion
professionnelle. Pr Sophie Fantoni-Quentin
000. Rééducation et réadaptation : maintenir qualité
de vie et vie sociale. Dr Michèle Mane, Dr Lucie Gagneur,
Pr Philippe Thoumie
3
étape

2
|
Le ConCoURS méDICAL
tome 137
|
n° 3
|
MARS 2015
Sclérose en plaques
{
PARCOURS DE SOINS
Les premières manifestations de la maladie ne
sont pas toujours évidentes à reconnaître. La
grande diversité des symptômes puis leur dis-
parition spontanée en quelques jours rendent leur
identification souvent difficile.
Les premiers symptômes : souvent difficiles
à identifier
Les premiers symptômes peuvent être très
gênants ou à l’inverse discrets, n’incitant pas toujours
à consulter un médecin. Il n’est pas rare non plus qu’ils
soient interprétés à tort comme des manifestations
non neurologiques. Des fuites urinaires sont ainsi
bien souvent mises sur le compte de précédentes
grossesses, et des vertiges sur un dysfonctionnement
de l’oreille interne alors que ces signes peuvent être
une des premières manifestations de la maladie.
Si les premiers symptômes de la SEP sont parfois
discrets et transitoires n’incitant pas toujours de ce
fait à consulter un médecin, dans certains cas, ils
peuvent d’emblée être très gênants et associés à une
fatigue inhabituelle ou à des troubles de concentra-
tion. Ainsi, une baisse d’acuité visuelle douloureuse,
des troubles sensitivomoteurs des quatre membres,
des difficultés de marche et de l’équilibre peuvent
inaugurer la maladie. Une diplopie ou une paralysie
faciale s’observent plus rarement (encadré).
Ces premiers symptômes s’installent en quel-
ques jours, et peuvent disparaître spontanément
ou après des perfusions de corticoïdes ; c’est le cas
des formes évoluant par poussées. Dans les formes
évoluant sur un mode progressif, les symptômes
s’installent de façon plus insidieuse et s’aggravent
lentement de façon irréversible.
Une grande variabilité individuelle
et interindividuelle
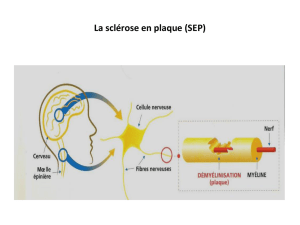
La SEP est une maladie neurologique chroni-
que multifocale. Ses signes sont très variés chez
un même individu et très variables d’un sujet à
l’autre. Cette diversité de symptômes s’explique
par la dissémination des plaques de démyélini-
sation qui sont distribuées au hasard de l’inflam-
mation. Les plaques peuvent ainsi être localisées
au niveau du nerf optique, de l’encéphale, de la
moelle épinière et du cervelet.
Une névrite optique se manifeste généralement
par un flou visuel ou une tache opaque au centre
du champ de vision associé souvent à une dou-
leur localisée autour de l’œil, et dont l’intensité
augmente lors des mouvements de l’œil.
D’autres manifestations visuelles sont possi-
bles, comme une diplopie en rapport avec une
paralysie de la sixième paire crânienne.
Diagnostic précoce : l’IRM, examen clé
Dr Anne-Caroline Papeix ([email protected]), département des maladies du système nerveux, groupe hospitalier La Pitié-Salpêtrière, Paris
La sclérose en plaques (SEP) est la deuxième cause de handicap acquis de l’adulte jeune. Les avancées
récentes de la recherche médicale ont considérablement modifié sa prise en charge. Ainsi, les progrès
de l’imagerie permettent désormais un diagnostic dès les stades précoces de la maladie, et les grandes
avancées ces dernières années dans le domaine de la recherche en immunologie ont permis la mise au
point de plusieurs traitements efficaces pour la prévention des rechutes de la maladie dès ses premières
manifestations. Cependant, le bénéfice de ces traitements reste modeste sur le handicap à long terme, et
une prise en charge multidisciplinaire reste indispensable.
1
étape
Symptômes les plus fréquents
de la sclérose en plaques
• Flou visuel d’un œil
• Fourmillements d’un
membre
• Lourdeur d’un membre
• Troubles de l’équilibre
• Boiterie
• Vertiges
• Surdité
• Besoins urgents
d’uriner
• Différents symptômes
peuvent être associés.
Il peut également s’y
associer une fatigue
inhabituelle
ou des troubles
de la concentration

tome 137
|
n° 3
|
MARS 2015
Le ConCoURS méDICAL
|
3
Sclérose en plaques
2
3
1
Des paresthésies des membres, du torse ou de
la face, un fauchage ou un steppage limitant le
périmètre de marche, durant quelques jours ou
quelques semaines, orientent vers une atteinte
des voies sensitivomotrices sur leur trajet médul-
laire ou cérébrale. Le signe de Lhermitte (sensa-
tion de décharge électrique dans les membres à la
flexion du cou) est le plus souvent le signe d’une
myélite cervicale. Des réflexes vifs, diffusés, poly-
cinétiques, un signe de Babinski, une abolition
des réflexes cutanés abdominaux sont les signes
d’examens témoins d’une irritation pyramidale,
spécifique d’une atteinte du système nerveux
central.
Une marche instable, avec des embardées,
avec élargissement du polygone de sustentation,
des gestes maladroits imprécis, une écriture
brouillonne sont les témoins d’une plaque sur les
voies cérébelleuses.
Le besoin impérieux d’uriner est un des premiers
symptômes fréquents de la maladie. Il s’associe
à des envies d’uriner répétées suivies d’émission
de petite quantité d’urine. À l’inverse, une dysu-
rie peut être observée, nécessitant une pression
pelvienne manuelle pour chaque miction. Ces
symptômes très fréquents sont le signe d’une
dyssynergie vésico-sphinctérienne secondaire à
une plaque médullaire.
Dans les formes évoluant par poussées, ces
symptômes et signes cliniques s’installent géné-
ralement en quelques jours pour être au maxi-
mum en deux à trois semaines, puis s’atténuent
en quatre à six semaines. Dans 40 % des cas, des
séquelles plus ou moins invalidantes persistent.
La réalisation de perfusion de méthylpredniso-
lone en intraveineux au rythme d’une perfusion
de 1 g trois à cinq jours de suite accélère le délai
de récupération sans pour autant modifier le pro-
nostic à moyen terme.
IRM cérébrale en coupe axiale
(Séquence FLAIR - séquence T1 après injection de gadolinium)
Le diagnostic repose sur
un faisceau d’arguments

4
|
Le ConCoURS méDICAL
tome 137
|
n° 3
|
MARS 2015
Sclérose en plaques
{
PARCOURS DE SOINS
En cas de suspicion, comment aller vers
la confirmation du diagnostic ?
Si l’identification de l’origine neurologique de
ces symptômes constitue une première étape
indispensable pour établir le diagnostic, la réalisa-
tion d’examens d’imagerie et de tests biologiques
est une deuxième étape nécessaire pour avancer
vers un diagnostic plus précis.
L’IRM permet de visualiser les lésions respon-
sables des symptômes. Leur taille, leur localisa-
tion, l’intensité de leur signal renseignent sur leur
nature. Dans la SEP, l’IRM révèle sur les séquen-
ces pondérées en T2 des hypersignaux de forme
ovoïde, de taille supérieure à 3 mm, disséminés
dans la substance blanche (illustration p. X). Au
niveau encéphalique, leur disposition est le plus
souvent perpendiculaire à l’axe des ventricules.
Au niveau médullaire, les hypersignaux sont
surtout observés à l’étage cervico-dorsal et le
plus souvent de localisation postérieure. Sur les
séquences pondérées en T1, les plaques les plus
anciennes apparaissent en hyposignal. L’injection
de produit de contraste permet d’identifier les
plaques les plus récentes.
Ainsi l’IRM encéphalique renseigne sur le siège,
le nombre et l’âge des plaques. Dans certaines
situations, les informations apportées par l’IRM
manquent de spécificité, et d’autres examens sont
nécessaires pour préciser la nature des lésions.
La ponction lombaire apportera des informa-
tions sur la composition en cellules, en sucre et
protéines du liquide céphalo-rachidien (LCR). La
recherche de protéines spécifiques de l’inflam-
mation dans le LCR renseigne sur l’état inflam-
matoire du cerveau, des nerfs optiques et de la
moelle épinière. Si le taux de certaines protéines,
comme les immunoglobulines, est augmenté dans
le LCR, alors qu’il est normal dans le sang, cette
synthèse intrathécale d’immunoglobulines est le
signe qu’il existe une inflammation au sein du
système nerveux central.
Les potentiels évoqués renseignent sur le fonc-
tionnement des nerfs et en particulier sur la
vitesse de conduction de l’influx électrique. Ces
examens électrophysiologiques peuvent donner
des informations sur la vitesse de conduction des
voies motrices, sensitives ou visuelles.
Les prélèvements sanguins sont surtout utiles
pour éliminer des diagnostics de maladies qui
miment la SEP, notamment des maladies inflam-
matoires générales qui affectent le système ner-
veux central mais aussi d’autres organes (sarcoï-
dose, maladie de Behçet, lupus ou le syndrome
de Goujerot-Sjögren). Certaines maladies infec-
tieuses vont aussi être recherchées, telles que la
maladie de Lyme.
Aucun test clinique, radiologique ou biologi-
que ne permet à lui seul d’établir le diagnostic de
SEP. Le diagnostic repose donc sur un faisceau
d’arguments cliniques, biologiques et radiologi-
ques. Des critères tenant compte de tous ces élé-
ments permettent, s’ils sont remplis, de porter le
diagnostic : différents critères ont été proposés,
ayant tous pour objectif de faire la preuve que
la maladie est une affection chronique, démyé-
linisante et inflammatoire du système nerveux
central. Longtemps, les critères de Poser(1) ont
prévalu. Ils ont ensuite été supplantés par les
critères de McDonald(2) qui donnent une place
plus importante à l’IRM. Ces critères révisés en
2010 (tableau 1) permettent un diagnostic pré-
coce de la maladie.
Tableau 1. Diagnostic de SEP selon les critères de McDonald(2) révisés (2010)
Dissémination spatiale Dissémination temporelle
≥ une lésion T2 dans au moins deux des quatre terri-
toires du système nerveux central considérés comme
caractéristiques de SEP
• juxta-cortical
• périventriculaire
• sous-tentoriel
• médullaire*
*En cas de syndrome médullaire ou du tronc cérébral, les lésions
symptomatiques sont exclues des critères diagnostiques et ne
participent pas au compte des lésions.
Une nouvelle lésion T2 et/ou une lésion prenant
le gadolinium sur une IRM de suivi quel que soit le
moment de l’IRM initiale
La présence simultanée de lésions asymptomatiques
rehaussées ou non par le gadolinium à n’importe
quel moment
SCI :syndrome clinique isolé
Tableau 2. Immunomodulateurs et premier événement neurologique
Étude Traitement Présentation clinique
du SCI IRM
% de réduction
de 2e événement/
placebo
CHAMPS5Avonex
30 µg/semaine
Mono-symptomatique 2 HS T2 (dont
1 ovalaire ou
périventriculaire)
44 %
ETOMS4Rebif
22 µg/semaine
Mono- (39 %) et
polysymptomatiques
4 HS T2 35 %
BENEFIT3Bêtaféron
8 MUI/2 jours
Mono- (53 %) et
polysymptomatiques
2 HS T2 (> 3 mm) 50 %
PRECISE6Copaxone
20 mg/j
Monosymptomatique 2HS T2 (> 6 mm) 45 %
TOPIC7Tériflunomide
14 mg/j
Mono- et
polysymptomatiques
2 HS T2 (> 3 mm) 43 %

tome 137
|
n° 3
|
MARS 2015
Le ConCoURS méDICAL
|
5
Sclérose en plaques
Un diagnostic précoce est-il possible
et nécessaire ?
Les avancées récentes de la recherche médi-
cale ont révolutionné la prise en charge de la SEP.
Ainsi, les progrès de l’imagerie ont permis un dia-
gnostic dès les stades précoces de la maladie, et
les grandes avancées ces dernières années dans
le domaine de la recherche en immunologie ont
permis la mise au point de plusieurs traitements
efficaces pour la prévention des rechutes de la
maladie. Certains d’entre eux comme les inter-
férons bêta 1a ou 1b, l’acétate de glatiramère,
sont utilisés depuis une dizaine d’années dès les
stades précoces de la maladie. Récemment, des
traitements par voie orale (tériflunomide, dimé-
thylfumarate) peuvent être prescrits dès que le
diagnostic de SEP est porté selon les critères
de McDonald 2010(2), soit dès le premier évé-
nement clinique. Ces autorisations d’utilisation
ont été délivrées à la suite de plusieurs études
de phase III(3-7) qui avaient révélé leur efficacité
en prévention des poussées dès le premier évé-
nement clinique (tableau 2) sauf pour le dimé-
thylfumarate, qui n’a pas fait l’objet d’une étude
spécifique après un premier événement clinique
isolé. Bien que ces études n’aient montré qu’un
effet modeste sur le handicap à long terme, plu-
sieurs études apportent des arguments en faveur
d’un traitement précoce dans les formes de la
maladie évoluant par poussées. Ainsi Scarfali et
al.(8) ont montré que le nombre élevé de poussées
durant les deux premières années était corrélé à
la sévérité du handicap à long terme. Weinshenker
et al.(9) se sont intéressés à la corrélation entre le
délai séparant les deux premières poussées et le
handicap à long terme : plus celui-ci était court
plus le handicap à long terme était sévère. Enfin,
des études d’imagerie ont révélé que l’atrophie
cérébrale, témoin d’une perte neuronale, appa-
raissait très précocement dans l’évolution de la
maladie, dès les premiers signes cliniques(10). Plus
celle-ci était importante plus l’évolution clinique
était péjorative, notamment marquée par l’appa-
rition précoce de troubles cognitifs(11) et par la
survenue d’un handicap à long terme(12). Les trai-
tements immunomodulateurs ayant un effet sur
la prévention des poussées après un premier évé-
nement neurologique et ayant un effet bénéfique
sur le volume cérébral à cinq ans(13) pourraient
modifier le pronostic à long terme.
La SEP est une maladie neurologique chronique
invalidante dont les manifestations cliniques sont
polymorphes. Grâce aux progrès de l’imagerie, son
diagnostic est désormais possible dès le stade de
début. Sa prise en charge repose sur l’instaura-
tion précoce de traitements immunomodulateurs
modifiant l’évolution de la maladie et sur les soins
d’une équipe pluridisciplinaire impliquée dans l’in-
formation et l’éducation thérapeutique. •
L’auteure déclare…
1. Poser CM, P aty DW, Scheinberg L, et al. New diagnostic criteria
for multiple sclerosis: guidelines for research protocols. Ann Neurol
1983;13(3):227-31.
2. Polman CH, Reingold SC, Banwell B, et al. Diagnostic criteria for
multiple sclerosis: 2010 revisions to the McDonald criteria. Ann Neurol
2011;69(2):292-302.
3. Kappos L, Polman C, Freedman MS, et al. Treatment with interferon
beat 1b delays conversion IFN beta 1-b delays conversion to clinically
denite and Mac Donald MS in patients with clinically isolated syndromes.
Neurology 2006;67:1242-9.
4. Filippi M, Rovaris M, Inglese M, et al. Interferon beta-1a for brain tissue
loss in patients at presentation with syndromes suggestive of multiple
sclerosis: a randomised, double-blind, placebo-controlled trial. Lancet.
2004;364(9444):1489-96.
5. Jacobs LD, Beck RW, Simon JH, et al. Intramuscular interferon beta 1a
therapy initiated during a rst demyelinating event in multiple sclerosis. N
Engl J Med 2000;343:898-904.
6. Comi G, Martinelli V, Rodegher M, et al. Effects of early treatment with
glatiramer acetate in patients with clinically isolated syndrome. Mult Scler
2013;19(8):1074-83.
7. Miller AE, Wolinsky JS, Kappos L, et al; TOPIC Study Group. Oral
teriunomide for patients with a rst clinical episode suggestive of multiple
sclerosis (TOPIC): a randomised, double-blind, placebo-controlled, phase 3
trial. Lancet Neurol 2014;13(10):977-86.
8. Scalfari A, Neuhaus A, Degenhardt A, et al. The natural history of
multiple sclerosis: a geographically based study 10: relapses and long-term
disability. Brain 2010;133(Pt 7):1914-29.
9. Weinshenker BG, Rice GP, Noseworthy JH, et al. The natural history of
multiple sclerosis: a geographically based study. 4. Applications to planning
and interpretation of clinical therapeutic trials. Brain 1991;114:1057-67.
10. Fisher E, Lee JC, Nakamura K, et al. Gray matter atrophy in multiple
sclerosis: a longitudinal study. Ann Neurol 2008;64(3):255-65.
11. Deloire MS, Ruet A, Hamel D, et al. MRI predictors of cognitive outcome
in early multiple sclerosis. Neurology 2011;76(13):1161-7.
12. Fisher E, Rudick RA, Simon JH, et al. Eight-year follow-up study of brain
atrophy in patients with MS. Neurology 2002;59(9):1412-20.
13. Khan O1, Bao F, Shah M, et al. Effect of disease-modifying therapies on
brain volume in relapsing-remitting multiple sclerosis: results of a ve-year
brain MRI study. J Neurol Sci 2012;312(1-2):7-12.
2
3
1
La ponction lombaire
recherche une
synthèse intrathécale
d’immunoglobulines
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
1
/
41
100%