Le syndrome de Raynaud

http://www.rhumato.net/
Le syndrome de Raynaud
Par Didier Alcaix (Le Havre)
Décrit en 1862 par Maurice Raynaud, la prévalence du syndrome est de 3 à 5 % de la population en
fonction des groupes ethniques et de la répartition géographique. Le phénomène de Raynaud est
secondaire à la vasoconstriction des artères, artérioles précapillaires et shunt artério-veineux cutanés
des doigts.
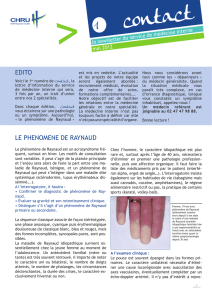
Le déroulement du spasme est assez stéréotypé : après exposition au froid ou à une situation
émotionnelle, les doigts deviennent brusquement pâles puis cyanosés (sensation de doigts morts)
avec une démarcation nette avec la peau saine. Cette phase dont la durée et la sévérité est variable
est suivie d’une phase érythémateuse (sensation de brûlure) liée au retour du flux sanguin lors de la
brutale levée du spasme. Il est parfois limité à une seule phase. Il concerne un ou plusieurs doigts
souvent bilatéralement et peut atteindre les orteils, les oreilles ou le nez.
Ce phénomène est bénin dans la majorité des cas mais est responsable dans environ de 10% des
cas d’ulcération superficielle ou de nécrose avec gangrène et parfois amputation.
Le diagnostic est souvent anamnestique basé sur les notions de sensibilité des doigts au froid (12%
de la population), de modification de leur couleur, blanche et/ou bleue 5% de la population). Une
photo peut être utile. De nombreux tests de provocation existent : immersion des doigts dans l’eau
froide, diverses mesures de la température ou du flux sanguin cutané des doigts.
Le syndrome peut être primaire ou secondaire.
Le phénomène primaire
Il n’est associé à aucune étiologie et peut être défini par les critères proposés par Medsger et LeRoy
(cf. encadré). L’ age de début moyen est de 14 ans et seuls 27 % des cas commencent après 40 ans.
Les crises sont sévères chez 12% des patients et dans 25% des cas existe une histoire familiale.
Lorsque les critères de Raynaud primaire sont remplis, une méta-analyse comportant 639 patients a
montré que 12,6 % de patients développaient une affection secondaire (quasiment toujours une
connectivite) dans les 2 ans suivant (mais pas après).
Encadré 1
CRITERE DIAGNOSTIQUE DU RAYNAUD PRIMAIRE
• Accès vasospastique au froid ou lors d’émotions
• Accès symétrique affectant les 2 mains.
• Absence de nécrose ou de gangrène
• Absence d’anamnèse ou de signes cliniques évocateurs d’une maladie de système
• Capillaroscopie normale
• Vitesse de sédimentation normale
• Auto-anticorps antinucléaire, latex Waaler Rose négatifs
Le phénomène secondaire
Il est soupçonné devant un age de début supérieur à 30 ans, des épisodes sévères, asymétriques, la
présence de lésion ischémique ou de manifestations cliniques associées ( arthrite etc…),
d’autoanticorps ou d’anomalie de la capillaroscopie. Une cause n’apparaît que dans 2% des cas où le
Raynaud est isolé sans antinucléaire ou facteur rhumatoïde.

http://www.rhumato.net/
Les causes sont nombreuses (cf encadré), et sont parfois évidentes (engin vibratoire, canal carpien,
syndrome du défilé des scalènes quand positionnel…) mais souvent un bilan est nécessaire.
Encadré 2
ETIOLOGIE DES PHENOMENES DE RAYNAUD SECONDAIRE
Diagnostic d’anamnèse :
Les médicaments :
interféron,
béta-bloquants,
sympathicomimétiques,
narcotiques,
ciclosporine,
chimiothérapie,
ergotamine…
Les toxiques :
cocaïne,
chlorure de polyvinyle
La profession :
vibrations de la main,
marteau hypothénar
…et d’examen :
syndrome du canal carpien
Si unilatéral ou unidigital :
Echo-doppler, artériographie, angio-IRM… : athérome, embolie artérielle, thromboangéïte oblitérante,
vascularite, syndrome du défilé…
Si associé à manifestation systémique
positivité des autoanticorps spécifiques, latex Waaler Rose :
Sclérodermie, lupus systémique, MCTD, dermato-polymyosite, Sjögren, UCTD…
ou présence d’autres anomalies :
Hypothyroïdie, syndrome des agglutinines froides, POEMS, cryoglobulinémie, cryofibrinogène,
vascularite
Quel bilan ?
Il a été discuté de nombreuses fois. Il semble que l’on puisse retenir outre l’anamnèse (signes
associés, médicaments absorbés…) et l’examen clinique, la réalisation d’une NFS plaquettes, VS,
AAN, LWR, C3 C4, d’une capillaroscopie. Secondairement ou en cas de doute persistant, peuvent
être recherchés les AAC spécifiques ( anti topoisomérases, anticentromère, anti DNA , anti tissus,
ANCA, etc…), une cryoglobuline, et analysés un bilan thyroïdien , une électrophorèse des protides.
Dans d’autres cas, un écho-doppler voire une artériographie seront effectués.
Dans certains cas, malgré une enquête précise, il ne sera pas possible de classer le syndrome : dans
ces cas, la surveillance évolutive d’au moins 2 ans est nécessaire : elle peut être clinique et / ou
biologique
Quels traitements ?

http://www.rhumato.net/
Les mesures non médicamenteuses et notamment la protection contre le froid suffisent souvent.
L’arrêt de médicaments inducteurs quand il est possible, des thérapies comportementales peuvent
aider.
Les traitements médicamenteux ne doivent être utilisés qu’en cas de sévérité. Ils font appels en
premier aux inhibiteurs des canaux calciques, parfois à la prazocine, au losartan, à la fluoxétine.
Les applications locales de nitroglycérine ou l’absorption de pentoxyphylline n’ont pas démontré leur
efficacité. Enfin, l’administration de prostaglandines ( iloprost, epoprosténol, alprostadil) est réservé
aux formes graves et au milieu hospitalier. La sympathectomie est parfois utilisée bien que son utilité
ne soit pas formellement établie.
En conclusion
Les phénomènes de Raynaud sont fréquents et souvent bénins quand ils sont primaires. Ils pourraient
cependant s’associer à la migraine ou au Prinzmétal. Ils justifient un examen soigneux et un bilan
biologique minimal et un suivi d’au mois 2 ans pour affirmer leur caractère primaire ou secondaire.
Leur traitement médicamenteux est réservé aux formes sévères.
Références
Wigley FM. Raynaud's Phenomenon.
N Engl J Med 2002 Sep 26;347(13):1001-8
Retrouvez l’abstract en ligne
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Retrieve&db=PubMed&list_uids=12324557&dopt=
Abstract
1
/
3
100%