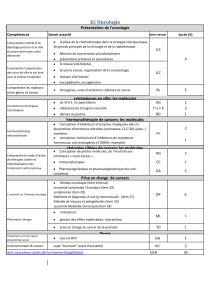
Item n° 102 : Pathologie infectieuse chez les migrants

160
Pilly - Préparation ECN - Item 102 - ©CMIT
Item n° 102 : Pathologie infectieuse chez les migrants
OBJECTIFS TERMINAUX
I. Diagnostiquer les pathologies infectieuses fréquentes dans les populations de migrants
II. Donner des conseils d’hygiène et de prévention adaptés aux conditions de vie des migrants
INTRODUCTION
Les migrants sont des personnes venues d’autres pays ou territoires, qui séjournent, vivent, travaillent sur le territoire métropolitain français.
Les origines géographiques sont très variées (Europe, Afrique, Asie, DOM-TOM).
Le statut de ces personnes est lui-même varié : travailleurs en situation régulière, clandestins, réfugiés politiques, étudiants, enfants adoptés, tou-
ristes, auxquels il convient d’ajouter l’immigration familiale qui vient surtout du Maghreb, du Portugal et de Turquie.
Plus de la moitié des migrants d’origine étrangère vit dans trois régions : Île de France, Rhône Alpes et Provence-Alpes-Côte d’Azur.
Les infections constatées sont de deux types :
Pathologie d’importation, c’est-à-dire contractée dans le pays d’origine. Elle doit être recherchée tout spécialement chez :
- les travailleurs migrants et leur famille (femme, enfants) primo-arrivants
- les personnes retournant régulièrement dans leur pays d’origine
- les réfugiés politiques et les clandestins
Pathologie d’acquisition en métropole.
Les maladies sont favorisées par les conditions insalubres de logement, d’alimentation, de travail, la pauvreté, la précarité, la promiscuité et les diffi-
cultés d’adaptation sociale.
L’enquête étiologique est parfois difficile du fait de difficultés linguistiques ou du statut du migrant (clandestin).
IDIAGNOSTIQUER LES PATHOLOGIES INFECTIEUSES FRÉQUENTES DANS LES POPULATIONS
DE MIGRANTS
1. Diagnostic positif
1-1. Arguments épidémiologiques
Pays d’origine.
Date d’arrivée en métropole, retours dans le pays d’origine.
Antécédents médicaux et chirurgicaux.
Conditions de vie.
Terrain (statut vaccinal, hémoglobinopathie).
Contage (tuberculose).
Vaccinations.
1-2. Arguments cliniques
1-2-1. Signes généraux
Fièvre
Altération de l’état général
Perte de poids.
1-2-2. Signes fonctionnels
Respiratoires (toux, dyspnée, hémoptysie).
Cutanéomuqueux (prurit).
Digestifs (diarrhée, douleurs abdominales)
Neurologiques (céphalées).
1-2-3. Signes physiques d’orientation
Respiratoires : syndrome pulmonaire ou pleural.
Cardiovasculaires : œdème.
Cutanés : lésion(s) cutanée(s) et/ou muqueuse(s).
Digestifs : hépato ou splénomégalie, ictère.
Urogénitaux : hématurie, IST (item 95).
Neurologiques : syndrome méningé, neuropathie périphérique

161
Item 102
Pilly - Préparation ECN - Item 102 - ©CMIT
1-3. Examens complémentaires
Ils sont orientés par les arguments cliniques. Certains doivent être envisagés en première intention :
hémogramme à la recherche d’une hyperéosinophilie ;
CRP ;
vitesse de sédimentation ;
frottis sanguin, goutte épaisse, à la recherche de plasmodium en cas de fièvre, si origine géographique compatible ;
coproculture, examen parasitologique des selles (en règle 3 jours) ;
sérologies (VIH, VHB, VHC) ;
IDR si originaire d’un pays de forte endémie tuberculeuse.
2. Diagnostic étiologique
2-1. Maladies infectieuses importées
2-1-1. Parasitoses
Paludisme. (Cf. Item 99)
À évoquer systématiquement devant toute fièvre survenant dans les 2 mois suivant le départ d’une zone d’endémie.
Parasitoses intestinales (Cf. Item 100)
Elles sont d’une très grande fréquence :
amœbose et lambliase : diarrhée chronique, dysenterie. L’amœbose peut être colique (diarrhée non fébrile) ou hépatique (hépatomégalie douloureuse
et fébrile, syndrome inflammatoire. Le diagnostic repose sur échographie, la TDM et la sérologie).
ascaridiose, ankylostomose (anémie) et anguillulose.
Elles sont responsables d’hyperéosinophilie sanguine parfois fluctuante. L’anguillulose risque d’évoluer vers la dissémination et la malignité chez les
migrants infestés, traités par une corticothérapie prolongée ou immunodéprimés, sans traitement antiparasitaire préalable.
hydatidose hépatique, particulièrement fréquente en Afrique du Nord, et de découverte clinique (hépatomégalie) et/ou échographique ou révélée par
une complication (fissuration, rupture ou infection de kyste).
taeniasis. La cysticercose, due aux cysticerques de T. solium se rencontre chez des migrants originaires de régions d’élevage porcin : la neurocysti-
cercose est à évoquer systématiquement devant une comitialité chez un migrant venant d’une zone d’endémie (TDM, IRM, sérologie).
Filarioses
Filarioses lymphatiques
Répartition géographique large (Asie, Afrique, Amérique intertropicale).
Le plus souvent : hyperéosinophilie.
Aspects cliniques : lymphangite aiguë précoce, manifestations chroniques lymphatiques.
Diagnostic : microfilarémie de périodicité nocturne (minuit).
Loase
Répartition géographique limitée (Afrique centrale).
Aspects cliniques : asymptomatique ou généralement diagnostiquée devant une hyperéosinophilie, des œdèmes, dits de Calabar ou le passage
d’un ver adulte sous la conjonctive.
Diagnostic : microfilarémie de périodicité diurne (midi)
Onchocercose, rare
Bilharzioses (ou schistosomoses)
Phase d’invasion
- Fièvre, urticaire, toux, céphalées
- Hyperéosinophilie : diagnostic sérologique.
Phase d’état
- bilharziose urogénitale (Schistosoma haematobium) : hématurie macroscopique, infection urinaire, hydronéphrose.
- bilharziose intestinale (S. mansoni), bilharziose hépatosplénique (S. japonicum, S. mekongi) : diarrhée, douleurs abdominales.
- diagnostic : mise en évidence des œufs (urines, selles, biopsies).
Distomatoses
Hyperéosinophilie.
Diagnostic : repose sur l’examen parasitologique des selles, l’échographie abdominale.
Leishmanioses
Cutanées, évoquées devant des lésions chroniques chez un sujet venant d’Afrique, ou d’Amérique du Sud (Guyane française) : examen direct (frottis de
grattage du pourtour d’une lésion ; biopsie ; PCR).
Viscérales (Kala-azar), plus rares : fièvre, splénomégalie, pancytopénie. Diagnostic sur myélogramme et sérologie.
Trypanosomiases africaine (maladie du sommeil) et américaine (maladie de Chagas)
Frottis sanguin et médullaire, sérologie. Rares, mais la maladie du sommeil est en progression.
Gale (Cf. Item 79).

162
Pilly - Préparation ECN - Item 102 - ©CMIT
Item 102
2-1-2. Mycoses
Essentiellement dermatophyties des phanères (teignes, favus, onyxis, kérion) et de la peau glabre.
Parmi les mycoses profondes, les histoplasmoses africaines et américaines peuvent s’observer.
2-1-3. Infections bactériennes
Tuberculose (Cf. Item 106)
C’est la principale maladie endémique dans les pays en développement (95 % des cas annuels).
Son évolution peut s’accélérer après l’arrivée en France, du fait de la précarité et des mauvaises conditions de vie, en particulier chez les migrants
clandestins.
Le risque d’émergence est le plus important dans les 5 premières années après l’arrivée en Europe.
Association fréquente avec le VIH et fréquence plus élevée de souches résistantes.
Importance du suivi médico-social, de la déclaration obligatoire, du rôle des centres de lutte antituberculeuse (CLAT) qui peuvent aider à l’obser-
vance
Lèpre
Le plus souvent dans sa forme tuberculoïde, non contagieuse.
2-1-4. Infections virales
Infection par le VIH (Cf. Item 85)
Prévalence élevée dans certains pays.
À rechercher systématiquement en présence d’une tuberculose, de certaines infections opportunistes (histoplasmose à H. capsulatum en Amérique
latine, pénicilliose en Asie).
Infection par le virus HTLV1
Chez les migrants venus de zone d’endémie (Antilles).
Responsable de complications tardives, neurologiques (paraparésie spastique tropicale) ou hématologiques malignes (lymphome T).
Infection par le virus de l’hépatite B et le VHC (Cf. Item 83)
Hépatite chronique, cirrhose, cancer du foie.
Forte incidence en Afrique, Amérique latine et Asie.
2-2. Maladies infectieuses acquises
En raison des nombreux facteurs de risques évoqués, les maladies infectieuses sont plus fréquentes et plus graves chez les migrants et leur famille.
Il s’agit surtout de :
infections bactériennes et virales, respiratoires (hautes et basses) et intestinales
la tuberculose sous toutes ses formes
les infections sexuellement transmissibles
les infections pneumococciques et salmonelloses (non typhiques) peuvent être graves chez le drépanocytaire.
3. Prise en charge pratique
En dehors des soins délivrés par des associations caritatives ou ONG, la prise en charge des migrants comme celle des autres patients doit justifier d’un
accès aux droits, et par là aux soins. Les travailleurs sociaux ont un rôle majeur dans la prise en charge et son succès.
II CONSEILS D’HYGIÈNE ET DE PRÉVENTION ADAPTÉS AUX CONDITIONS DE VIE DES MIGRANTS
1. Dépistage et traitement précoces - vaccinations
À l’arrivée :
bilan de santé
dépistage des pathologies fréquentes dans le pays d'origine
mise à jour des vaccinations.
2. Mesures préventives en cas de retour au pays
2-1. Vaccinations
Mise à jour du calendrier vaccinal.
Vaccinations spécifiques selon le lieu du séjour.
2-2. Prophylaxie anti-palustre adaptée au pays
2-3. Hygiène corporelle et générale
Lavage fréquent des mains.

163
Pilly - Préparation ECN - Item 102 - ©CMIT
2-4. Conseils nutritionnels
Consommation d’eau traitée filtrée bouillie ou désinfectée par le chlore ou minérale en bouteille
Hygiène des mains
Prudence avec les aliments crus.
Expliquer aux parents la conduite à tenir en cas de diarrhée.
2-5. Nécessité de consultation médicale lors de symptômes au retour, et surtout en cas de fièvre
Le suivi de ces mesures est lié aux conditions socio-économiques du migrant (coût des vaccins et des chimioprophylaxies).
En résumé, le migrant peut développer toutes les affections communautaires contractées en France, la pathologie du retour (Cf. item 107) et les affec-
tions tropicales.
L’ouverture des droits pour le migrant et sa famille, est l’élément indispensable à une bonne prise en charge.
Item 102
1
/
4
100%