Juin 2014 / PDF

actualitésmédicales
– le magazine régional de santé
En collaboration avec la Clinique des Tilleuls SA
à Bienne et d’autres institutions de santé de la région
Juin 2014 | Edition Jura bernois
Altérations des yeux avec l’âge
Quand la vue baisse
Douleurs aux genoux
L’entraînement
protège le genou
Prothèses mammaires
De femmes
à femmes
Cancer du côlon
Les signes d’alarme:
sang dans les selles
actualitésmédicales

2 actualitésmédicales
Tomographie volumique numérisée
Personnes de contact
Dr Pierre Magnin et
Dr Odette Engel Brügger
Médecins-dentistes SSO spécialisés en chirurgie orale
et titulaires du «Master of Science in Oral Implantology»
Cabinet:
Oralsurgery
Crêt-des-Fleurs 91, 2503 Bienne
Tél. 032 365 33 44
info@oralsurgery.ch
www.oralsurgery.ch
Consulter
le site Internet
du cabinet
Oralsurgery
Un vrai «plus» pour la sécurité
Une nouvelle technique radiologique en 3D révolutionne le diagnostic en méde-
cine dentaire: la TVN permet notamment de simuler les implantations dentaires
et de les planifier de manière précise, diminuant ainsi le risque de complications.
Les Drs Pierre Magnin et Odette Engel Brügger, mé-
decins-dentistes biennois, sont des experts sollicités
dans le domaine des implants dentaires et de la
chirurgie orale; dans leur cabinet, ils utilisent un
appareil de TVN. Le Dr Magnin nous explique com-
ment l’usage du tout nouveau diagnostic en 3D as-
sure aux patients un traitement dentaire optimal.
Dr Magnin, que signifie TVN?
Le tomographe volumique numérisé (TVN) est un
appareil de radiologie high-tech spécialement conçu
pour la région de la tête. Il permet d’analyser les
dents ainsi que leurs racines, les canaux radiculaires
et les structures maxillaires de manière détaillée,
puis de les représenter sous forme électronique à
l’aide d’images tridimensionnelles très précises et de
haute résolution.
Quels sont les avantages concrets de cette technique?
Il est à présent possible d’analyser précisément, et
donc de soigner de manière adéquate, des régions
inaccessibles à la radiographie conventionnelle (par
exemple, la largeur exacte de l’os maxillaire ou le
trajet des voies nerveuses importantes). La TVN nous
permet aussi de dépister des problèmes dentaires
avec une précision accrue. Cela est, par exemple, très
utile lors de la planification et de l’insertion d’im-
plants dentaires ou d’extractions difficiles des dents
de sagesse, mais aussi lors du traitement de fractures
radiculaires, de kystes ou d’abcès maxillaires, ou en-
core d’anomalies dentaires et maxillaires. Les infor-
mations fournies par la TVN permettent de dépister
d’éventuelles difficultés non pas pendant l’opération,
mais avant l’intervention, permettant ainsi d’en par-
ler avec le patient dès la phase préparatoire. Tout cela
donne aux patients une plus grande sécurité et crée
une atmosphère apaisante. Au final, le risque de
complications est nettement réduit.
Quel est le rôle de la TVN lors, par exemple, de la
pose d’implants dentaires?
Les enregistrements TVN tridimensionnels (voir
l’image à droite) permettent de simuler en amont et
de planifier de manière optimale la pose de l’implant
à l’ordinateur, en tenant compte de la trajectoire des
nerfs et en exploitant au mieux possible le tissu os-
seux disponible. Ces données permettent aussi de
choisir les implants de manière très précise, sur me-
sure. L’enregistrement des données via TVN dure
moins d’une minute, le patient étant assis ou debout.
De plus, la TVN est une technique à faible radiation,
entièrement indolore, et qui convient également aux
claustrophobes et aux enfants.
Que signifie «à faible radiation»?
Un seul balayage (un arceau de l’appareil passe une
fois autour de la tête du patient en moins d’une mi-
nute et enregistre toutes les informations néces-
saires) induit un rayonnement d’environ 200 µSv
(microsievert), soit un rayonnement près de 70 % in-
férieur à celui d’un scanner traditionnel.
Combien coûte un enregistrement TVN et les frais
sont-ils couverts par l’assurance-maladie?
Les frais occasionnés par une TVN sont compris
entre 350 et 500 francs en fonction de l’ampleur de
l’enregistrement et ne sont pas couverts par l’assu-
rance-maladie. Pour le moment, ces frais sont donc
à la charge des patients.
Et pour terminer, Dr Magnin, votre consœur, le Dr
Odette Engel Brügger, et vous êtes titulaires du
titre de «Master of Science in Oral Implantology».
Qu’est-ce que cela implique pour les patients?
Ce titre atteste que nous disposons d’une formation
particulièrement solide en chirurgie orale et en im-
plantologie que ce soit d’un point de vue clinique ou
scientifique.
Dr Magnin, nous vous remercions pour cet entretien.

actualitésmédicales 3
Mentions légales Le magazine «actualités médicales» est
publié en collaboration avec la Clinique des Tilleuls SA à Bienne
et des autres institutions de santé de la région qui assument
elles-mêmes leur responsabilité pour le contenu de leurs articles
Tirage: 25 000 exemplaires
Éditeur: kummerundpartner gmbh, kommunikationsmanagement+
medien, Dählenweg 6, 2503 Biel, Tel. 032 373 30 30,
info@kplusr.ch, www.kummerundpartner.ch
Rédaction: kummerundpartner gmbh, Kerstin Wälti
(chef de rédaction), Marianne Kaiser, Bernhard Kummer,
Sabine Vontobel, Rolf Gerber (graphique)
Traduction: Global Translations, Sutz-Lattrigen
Production et correction: Vogt-Schild Druck AG, Derendingen
Distribution: Direct Mail Company Biel-Bienne DMB AG, Bienne
Editorial | Sommaire
4 Altérations des yeux avec l’âge
Quand la vue baisse
6 Bas de compression
Vivre avec entrain
7 Prothèses mammaires
De femmes à femmes
8 Cancer du côlon
Les signes d’alarme: sang dans les selles
10 Cancer du poumon
Dites non à la cigarette
13 Kératose actinique
Traitement par la lumière rouge
14 Douleurs aux genoux
L’entraînement protège le genou
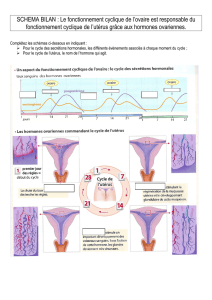
16 Ablation de l’utérus
Quand la «féminité» fait mal
18 Assurance-maladie
Une seule pour tous ou le libre choix?
20 Laxité des paupières
Mieux voir grâce à une opération
Conférence spéciale à Courtelary
10 septembre
Obésité: perdre du poids –
mais encore?
Conférenciers: Dr. med. Jérôme Tschudi,
Médecin spécialiste FMH en chirurgie,
Aline Gerber, diététicienne dipl. HES
Lieu: Restaurant Buffet de la Gare, Courtelary
Heure: 19h 00
Horloge biologique
et cancer du poumon
A quel âge est-on vieux? A 40, 50, 60, 70 ans? Selon les cher-
cheurs, l’espérance de vie moyenne sera de 80 ans chez les hommes
et de 85 ans chez les femmes d’ici au milieu du siècle. L’âge de la re-
traite, un «marqueur» du passage au statut de senior, sera alors pro-
bablement atteint à 70 ans. Mais tenons-nous-en aux faits: l’hor-
loge biologique tourne chez tout le monde. Certes, notre organisme
se régénère en permanence, de nouvelles cellules remplaçant les an-
ciennes: les cellules cutanées sont remplacées toutes les deux se-
maines, les cellules sanguines tous les quatre mois, les cellules mus-
culaires et osseuses tous les 15 à 16 ans. Mais il est incontestable que
cette régénération devient de moins en moins efficace avec l’âge:
en dépit des crèmes et des liftings, les années et notre mode de vie
laissent des traces. Ainsi, la vue baisse à un moment ou à un autre, les
articulations et les os s’usent et, malheureusement, des cancers se dé-
clarent souvent. Nous vous invitons à lire, à ce propos, les articles des
Drs Maria Wegmann Burns et Aris D’Ambrogio (pages 4 et 8). Mais il
ne faut pas oublier que la vieillesse n’est ni une maladie, ni un adieu
à la vie! Il s’agit d’une étape de la vie qui se développe progressive-
ment chez chacun de nous, qu’on le veuille ou non. Et cette deuxième
moitié de la vie n’a rien d’«ennuyeux», bien au contraire! Elle peut se
révéler extrêmement riche et réserver des difficultés et des contraintes
aussi bien que des joies, de la créativité et des distractions!
A qui la faute? «Mais laissez-nous décider nous-mêmes de le faire
ou non... Ce paternalisme est écœurant... On ne m’enlèvera pas ma li-
berté.» Tels sont les propos d’un homme recueillis dernièrement sur un
forum Internet, semblables aux déclarations ou aux pensées d’autres
toxicomanes. De nombreux non-toxicomanes se disent au contraire:
«Tant pis, ils ne peuvent s’en prendre qu’à eux-mêmes.» Est-ce vrai?
Les fumeurs sont-ils vraiment responsables de leur propre toxicoma-
nie? Quelle est la part de responsabilité de l’industrie du tabac? Cette
industrie qui fabrique et vend, en toute légalité, des produits met-
tant en grand danger la santé d’autrui. Cette industrie qui contribue
comme aucune autre au développement de tumeurs pulmonaires ma-
lignes. Cette industrie en partie responsable du fait que le cancer du
poumon, maladie autrefois rare, est aujourd’hui la forme de cancer la
plus mortelle chez les hommes et la deuxième forme de cancer chez
les femmes par sa mortalité. Cette industrie qui, selon les estimations
de l’OMS, a assassiné 100 millions de personnes au XXe siècle, un
«chiffre d’affaires» qui n’apparaît dans le bilan d’aucun producteur
de tabac, d’où sa mention ici. Nous vous invitons à découvrir com-
ment de nouvelles méthodes thérapeutiques augmentent les chances
de guérison dans l’article des deux médecins biennois Urs Aebi et
Lukas von Rohr (page 10).
Bernhard Kummer
Editeur

4 actualitésmédicales
Altérations des yeux avec l’âge
Important: des contrôles
ophtalmologiques régu-
liers permettent de trai-
ter les altérations assez
tôt.
Quand la vue baisse
Il est très important de bien voir jusqu’à un âge avancé. D’une part, cela permet de gérer la vie
quotidienne et de rester autonome le plus longtemps possible. D’autre part, avoir de bons yeux
est bien entendu aussi synonyme de qualité de vie.
Les yeux, notre organe sensoriel le plus important,
nous sont utiles toute notre vie, de notre naissance
jusqu’à ce que nos paupières se closent une dernière
fois, au crépuscule de notre vie. Comme le reste du
corps humain, nos yeux sont soumis au temps qui
passe et subissent de fortes modifications avec l’âge.
Les premières lunettes de lecture A partir d’en-
viron 45 ans, la lecture des petits caractères se fait
de plus en plus pénible; on ne voit nettement qu’en
tendant les bras et en mainte-
nant le texte éloigné de soi.
Celles qui portent déjà des lu-
nettes en raison d’une myopie
remarquent qu’elles doivent
les retirer lorsqu’elles lisent.
La presbytie se manifeste lors-
qu’il y a perte d’élasticité du
cristallin humain, lequel ne
parvient plus à se déformer
aussi rapidement et fortement que pendant la jeu
-
nesse pour permettre l’accommodation et, ainsi, la
mise au point de près. Les premières lunettes de lec-
ture deviennent indispensables.
Les premières lunettes à verres progressifs
Après
les premières lunettes de lecture, certaines personnes
remarquent, vers 50 ans, une baisse de leur acuité
visuelle de loin. Ce phénomène est dû à une hyper-
métropie préexistante, ou à une longueur axiale de
l’œil trop courte, qui était aussi compensée jusqu’alors
par la déformation du cristallin. Il faut donc généra-
lement se procurer de premières lunettes à verres
progressifs qui, grâce à un même verre, rendent la
vision nette de près comme de loin.
Brouillard et voile Une fois l’habitude des lunettes
et même des verres progressifs acquise, il arrive de
plus en plus souvent, en général à partir de 65 ans,
que la vision devienne brumeuse ou se voile. Il s’agit
des symptômes les plus fréquents de la cataracte, une
opacification naturelle du cristallin humain qui ap-
paraît au fil des années. Il peut également arriver que
la correction des lunettes portées jusqu’alors soit per-
çue comme trop faible ou trop forte, l’opacification
du cristallin pouvant aussi s’accompagner d’une mo-
dification de sa puissance (les lunettes ne semblent
plus adaptées). En cas de nette baisse de l’acuité vi-
suelle, une opération de la cataracte s’impose. Il s’agit
d’une intervention ambulatoire durant laquelle le
cristallin opaque est retiré et son enveloppe préser-
vée. Un cristallin artificiel est ensuite implanté dans
l’ancienne enveloppe, s’y attache et reste ainsi fixé.
Ce cristallin reste alors dans l’œil jusqu’à la fin de la
vie.
Ondulations, taches noires
La dégénérescence ma-
culaire liée à l’âge (DMLA) est une maladie réti-
nienne fréquente pouvant apparaître avec l’âge, le
plus souvent entre 70 et 80 ans. Au stade initial, des
druses se forment sous la rétine. Il s’agit de dépôts
issus du métabolisme qui restent au centre de la ré-
tine (macula). Au fil du temps, les druses et la mort
graduelle des cellules visuelles induisent une baisse
progressive de la capacité de lecture, car la lecture
n’est possible que grâce à la macula. Il peut même
arriver que la lecture devienne impossible malgré
des lunettes ou des loupes. Les lignes de texte appa-
raissent courbes ou ondulées et les personnes tou-
chées perçoivent une image «agitée» en lisant.
On distingue la forme sèche et la forme humide de
dégénérescence maculaire. En effet, outre les druses
et la perte de récepteurs visuels définissant la forme
sèche de dégénérescence maculaire, de nouveaux
vaisseaux pathologiques peuvent se former sous la
rétine dans environ 20 % des cas lors d’une DMLA
humide d’où, en général, une diminution forte et ra-
pide de la vue dans la région centrale.
En guise de traitement standard de la DMLA de type
humide, on injecte différentes substances dans le
corps vitré. Ces substances ont pour rôle de détruire
les nouveaux vaisseaux dont la prolifération sous la
rétine est pathologique, de manière à arrêter les hé-
morragies et à stabiliser, si possible, l’acuité visuelle.
Ces traitements exigent beaucoup d’endurance et de
patience de la part des patients, car une répétition
des injections est nécessaire dans la plupart des cas
et le gain d’acuité visuelle est le plus souvent relati-
vement faible.
Un traitement aussi précoce que possible de la DMLA
humide est important pour en assurer le succès. C’est
la raison pour laquelle il faut consulter un /une oph-
talmologue sans délai en cas de dégradation sou-
daine de la vue d’un œil pendant la lecture, en cas

actualitésmédicales 5
L’auteur
Dr med. Maria Wegmann Burns
Médecin spécialiste FMH en ophtalmologie
Spécialité: ophtalmochirurgie
Médecin agréé de la Clinique des Tilleuls SA
Cabinet:
Rue Centrale 45 /47, 2502 Bienne
Tél. 032 323 61 41
praxis@drwegmann.ch
de perception nouvelle d’ondulations ou lors de l’ap-
parition d’une tache grise au milieu du texte à lire.
Il n’existe pour l’heure aucun traitement efficace éta-
bli de la forme sèche de dégénérescence maculaire,
que ce soit en prévention ou pour ralentir la progres-
sion de cette maladie rétinienne.
L’origine de la DMLA Plusieurs études ont examiné
l’effet protecteur de certaines vitamines dans la ré-
tine. Mais les résultats les plus récents montrent que
les vitamines ne peuvent en aucun cas prévenir la
DMLA, ni en ralentir le développement. Il existe de
nombreuses théories concernant l’origine de la
DMLA. Les facteurs de risque les plus importants
connus à ce jour sont un âge avancé, le tabagisme et
une tension artérielle élevée. Par ailleurs, on men-
tionne souvent le soleil comme facteur déclencheur
de la dégénérescence maculaire. En outre, on suppose
une certaine prédisposition génétique, les femmes
étant plus fréquemment touchées. Il est très impor-
tant pour les personnes touchées de savoir que, même
à un stade avancé, la DMLA ne rend jamais entière-
ment aveugle: bien que les altérations endommagent
progressivement le centre de la rétine et que la capa-
cité de lecture puisse fortement diminuer, le reste des
cellules visuelles périphériques est tout de même pré-
servé. Ainsi, dans la plupart des cas, l’acuité visuelle
reste suffisante pour gérer le quotidien de manière
plus ou moins autonome.
Une tension oculaire élevée Le glaucome est un
autre type d’affection oculaire apparaissant plus fré-
quemment à un âge avancé. Dans ce cas, une tension
oculaire trop élevée provoque l’endommagement
progressif du nerf optique, pouvant entraîner une
cécité complète. Le glaucome se caractérise par l’ab-
sence de symptômes (douleur, baisse de la vue ou
autres) à son stade initial. Lorsque le patient re-
marque une barre noire ou un rétrécissement de son
champ visuel, le glaucome est déjà à un stade avan-
cé et le nerf optique fortement lésé. Ces lésions sont
irréversibles, même sous le meilleur traitement. Des
collyres diminuant la tension oculaire sont prescrits
à tout patient présentant une tension oculaire élevée
et un risque de lésion du nerf optique. Ces gouttes
doivent être administrées quotidiennement, le plus
souvent à vie. Le glaucome ne fait l’objet d’un trai-
tement chirurgical que dans des cas de résistance au
traitement, car l’opération ne réussit pas toujours et
doit généralement être répétée en raison de cicatri-
sations dans la région opérée. La prédisposition au
glaucome est elle aussi inéluctable. Des contrôles
précoces (et à répéter) de la tension oculaire per-
mettent néanmoins de s’assurer que la tension ocu-
laire reste dans une fourchette normale et que le nerf
optique est en bon état.
Le diabète et les yeux Le vieillissement s’accom-
pagne aussi d’un risque accru de diabète. Une lésion
grave de la rétine peut apparaître en cas de mauvaise
régulation de la glycémie, le plus souvent associée à
une tension artérielle élevée. Là encore, le diabétique
doit se rendre chez l’ophtalmologue une fois par an
à partir du moment où le diabète est diagnostiqué. Si
la rétine présente un début d’altération, il est géné-
ralement possible de limiter les lésions, soit par un
meilleur contrôle de la glycémie et de la tension ar-
térielle, soit éventuellement par des traitements au
laser au sein de la rétine elle-même et, depuis peu,
de plus en plus souvent par des injections de subs-
tances spéciales dans le corps vitré.
Larmoiement, brûlures, grattements Un peu
moins dangereux, le larmoiement constant des yeux
durant la vieillesse est néanmoins très gênant. Il
s’intensifie en cas de vent, de froid ou de soleil. Ce
phénomène est généralement déclenché par une com-
binaison de paupières flasques (paupières tombantes),
de sécheresse de la cornée (qui déclenche via le cer-
veau la production de liquide lacrymal par les
glandes lacrymales) ainsi que de l’influence de l’en-
vironnement. Il n’y a souvent rien de dangereux ni
de grave. A titre préventif, on peut porter des lu-
nettes de soleil à l’extérieur, maintenir un bon climat
ambiant à l’intérieur (ne pas trop chauffer, augmen-
ter l’humidité de l’air, éventuellement à l’aide d’un
humidificateur), utiliser des collyres pour humidifier
la cornée et veiller à un apport de liquide suffisant
en cas de grattement et de brûlure. La correction de
la position des paupières via une opération chirurgi-
cale, réalisée uniquement dans les cas très graves,
entraîne généralement une amélioration des symp-
tômes.
Il n’est possible ni de prévenir, ni d’interrompre cer-
taines altérations oculaires liées à l’âge, car elles se
produisent de manière inéluctable au fil des ans et
du fait de la nature des yeux, organes sensoriels de
haute performance. Nous pouvons toutefois ménager
notre vue, même pendant la vieillesse, grâce à une
hygiène de vie saine et raisonnable et des contrôles
ophtalmologiques réguliers, afin de voir notre monde
avec des yeux perçants le plus longtemps possible.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%