Fiche transversale de physiologie digestive Philippe Pulwermacher

Fiche transversale de physiologie digestive
1
Philippe Pulwermacher-Blanchard
I) Digestion et absorption des glucides
Les glucides sont digérés de la bouche au grêle pour être transformés en molécule simple (= monosaccharides)
Digestion
Absorption
Bouche, pharynx,
œsophage
- Amylase salivaire :
Coupe liaison α 1-4 glucosidique de l’amidon
Libère le maltose (disaccharide) et des oligosaccharides (<10 glucoses)
Agit à pH neutre
Action limitée = inhibée par l’acidité gastrique (temps d’action très court)
Pancréas exocrine
- Enzymes glycolytiques du suc pancréatiques interviennent dans la digestion des constituants du chyme (grêle +
côlon)
Grêle
- Les sucres proviennent des apports alimentaires :
Polysaccharides : proviennent de l’amidon + cellulose (non dégradée).
Disaccharides : saccharose + lactose.
Monosaccharides en petite quantité
Digestion intra-luminale (duodénum + jéjunum proximal) : l’amylase pancréatique réalise une
coupure des liaisons α1-4 glucosdiques.
Digestion membranaire : enzymes de la bordure en brosse (hydrolyse oligo et disaccharides en
monosaccharides qui seront absorbés (glucose, galactose, fructose)).
- Voie para-cellulaire (20%) : passage au travers des pores situés sur les jonctions serrées.
Diffusion simple en descendant le gradient de concentration.
- Voie imperméable aux grosses molécules : Seulement pour ions, eau et monosaccharides.
- Voie transcellulaire (80%) :
Côté apical:
Co-transport avec Na+ (transport actif IIaire) = Na+ dépendant non saturable pour glucose et
galactose (SGLUT1).
Non Na+ dépendant : fructose (GLUT 5).
Côté basal:
Transport passif GLUT2
Côlon
- Cellulases de la flore bactérienne hydrolysent cellulose.
- Monosaccharides, pour leur propre métabolisme, dégradés en AGCC
- Gaz intestinaux
II) Digestion et absorption des lipides
Digestion
Absorption
Bouche, pharynx,
œsophage
- Lipase linguale = produite par les Ȼ séreuses de la langue et agit sur les TG à chaine moyenne à pH bas
(nouveau-né). Chez l’adulte, rôle réduit (digestion 10-30%) sauf si lipase pancréatique absente ou insuffisante.
Pancréas exocrine
Suc pancréatique (enzymes lipolytiques) :
TG lipase : rompt liaisons ester en positions 1 et 3 des TG = 2 monoglycérides + AG.
Phospholipases lécithinase après activation de la trypsine dans la lumière intestinale.
Grêle +++
- Action conjointe des enzymes lipolytiques pancréatiques et des sels biliaires.
- Lipides déjà un peu émulsionnés dans l’estomac pénètrent dans le grêle sous forme de grosses gouttelettes
insolubles dans l’eau. Les enzymes lipolytiques ne peuvent agir que sur la surface des gouttelettes.
- Nécessité des sels biliaires = émulsions plus fines ( surface de contact entre lipides et enzymes).
- Second rôle des sels biliaire = formation de micelles hydrosolubles qui peuvent atteindre la
membrane de l’entérocyte pour y être absorbés.
Foie
- Sels biliaires : acides biliaires Iaire synthétisés à partir à partir du cholestérol et réabsobés.
Les 2 principaux = acide cholique + acide chénodésoxycholique.
Acides secondaires IIaire à partir Iaire par bactéries choliques réabsorbées.
Conjugaison dans le foie = hydrophiles = facilitation digestion des graisses.
- L'intégration des lipides :
De la bile avec les phospholipides et le cholestérol
Chyme avec les phospholipides, le cholestérol et les acides gras.
Maintien des lipides en solution
Transport avec la bordure en bosse
On a donc une facilitation de l'absorption des graisses.

Fiche transversale de physiologie digestive
2
Philippe Pulwermacher-Blanchard
III) Protéines
- Proviennent d’apports exogènes (alimentation) et endogènes dus aux sécrétions digestives
- Transformées en molécules simples = acides aminés
- Digestion au niveau de l’estomac et du grêle
Grêle :
Digestion intraluminale (incomplète) = enzymes gastriques (pepsine) et pancréatiques
Digestion membranaire = peptidase de la bordure en brosse AA et oligopeptides pouvant être absorbés.
Digestion entérocytaire = hydrolyse des oligopeptides absorbés en AA.
IV) Sécrétion salivaire
Macroscopique
- 3 glandes : parotide, sous-maxillaires, sublinguales
Microscopique
- Parenchyme des glandes = plusieurs lobules = acinus + canaux
Acini : sécrète la salive primaire (eau + électrolytes + mucine) proche du plasma
Canaux : excrète la salive définitive qui est hypoosmolaire par rapport au plasma
- Salive = 95 % eau (1.5 l/ jour) : sert à l’humidification, au compactage, à la dissolution et à la fonction
gustative
Electrolytes (composition minérale) : dépend de l’état d’hydratation de l’organisme :
Si débit est faible faible osmolarité par rapport au plasma
Si débit est élevé osmolarité identique au plasma
Na + / Cl- : - que le plasma ; HCO3- / K + : + que le plasma
Protéines :
Mucines (sécrété par les cellules muqueuses) : protège les épithéliums de l’appareil digestif
Enzymes : amylase salivaire, lisosyme, lactoferrine, lipase linguale, IgA, proline
Innervation
- Parotide = neurone bulbaire du noyau salivaire inférieur, IX, relais au niveau du ganglion otique
- Sous-maxillaire et sublinguale = neurone salivaire supérieur, VII, relais au niveau du ganglion sous-
mandibulaire
V) Echanges d’eau
- Entrée :
Alimentation : 2L.
Glandes salivaires : 1.5 L.
Estomac : 2L.
Foie + vésicule biliaire : 0.5L.
Pancréas : 1.5L.

Fiche transversale de physiologie digestive
3
Philippe Pulwermacher-Blanchard
Intestinale : 1.5L.
- Sortie :
Grêle : 7-8L.
Selles : 0.15L.
95% des 9 litres d’eau ingérés ou sécrétés sont absorbés dans le grêle par osmose. Chaque fois qu’il existe une différence d’osmolarité (maintenue par le
transport actif (Na+ +++) de soluté, de part et d’autre des membranes des entérocytes ou des jonctions serrés, on a une absorption.
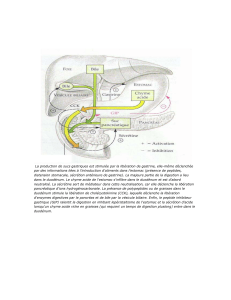
VI) La bile
Rôle de la bile dans l’activité
du TD
- Electrolytes : neutralisation du pH acide du chyme gastrique.
- Biliverdine bilirubine urobilinogène ou stercobilinogène.
- Sels biliaire : facilitation de la digestion des graisses + absorption des graisses.
Rôle des constituants de la bile
- Dans le foie :
Biliverdine (dégradation et recyclage de l’hème) = pigments qui formera la bilirubine qui sera excrétée par les voies biliaire
(donnera couleur de la bile).
- Dans l’intestin :
Bilirubine déconjuguée puis métabolisée en urobilinogène (urine) ou stercobilinogène (selles).
- Sels biliaires : facilite la digestion des lipides et leur absorption.
- Si voie biliaire principale obstruée = cholestase (absence de bile), urine foncée, ictère, non digestion des lipides.
VII) Fonctions des principaux peptides gastro-intestinaux
Gastrine
- Ȼ G de l’antre de l’estomac, du duodénum et du jéjunum : essentiellement stimulante.
- Sécrétion acide de l’estomac, de facteurs intrinsèques et de pepsinogène.
- Motricité gastrique et des voies biliaires.
CCK
- (Ȼ endocrines du duodénum et du jéjunum): essentiellement stimulante.
- Stimule sécrétion enzymatique du pancréas, sécrétion HCO3-, potentialisation des effets de la sécrétine via le pancréas
exocrine.
- Contraction de la vésicule biliaire, relâchement du sphincter d’Oddi, contraction du pylore (inhibe vidange gastrique)
Sécrétine
- Ȼ endocrines, Ȼ S du duodénum et du jéjunum : essentiellement stimulante.
- Stimule sécrétion HCO3- (pancréas + foie), enzymes du pancréas (potentialisation effets CCK), sécrétion biliaire d’eau et
d’électrolytes.
- Inhibe : sécrétion acide de l’estomac (+++), production gastrine quand gastrinome.
- Inhibe contractions de l’antre gastrique
GIP
- Ȼ endocrines, Ȼ K du duodénum et du jéjunum : essentiellement stimulante.
- Stimule libération d’insuline par le pancréas exocrine si glycémie > 1.2 g/L.
- Inhibe contractions de l’antre gastrique
VIII) Processus moteurs du TD

Fiche transversale de physiologie digestive
4
Philippe Pulwermacher-Blanchard
- Pharynx déglutition = formation du bol alimentaire.
- Œsophage = transport du bol alimentaire.
- Estomac :
Mélange + transport (péristaltisme).
Broyage, brassage (sucres, enzymes, acides) = digestion partielle.
- Grêle :
Essentiel de la digestion et de l’absorption.
Transport + propulsion du bol alimentaire = segmentation.
- Gros intestin :
Mise en réserve au niveau de l’anus avant la défécation
- Motilité :
Participe digestion + absorption.
Fragmentation (mastication).
Brassage (estomac)
Mise en contact avec la paroi intestinale.
Assure transit (+++) progression du sens oral et aboral (contraction coordonnée des deux couches musculaires).
IX) La sécrétion pancréatique exocrine
Suc pancréatique
- Alcaline (riche en HCO3-) = pH 8 (favorise action enzymes pancréatiques).
- Production 1.5 l/jour.
- ≠ enzymes :
Glycolytiques.
Lipolytiques (TG lipase, pro-colipase, phospholipase, cholestérol hydrolase…).
Protéolytiques (endopeptidases (trypsine, chymotrypsinogène…) + exopeptidases).
Nucléolytiques (nucléases sous forme active).
Sécrétions hydro-
électrolytiques
- Ȼ acineuses et surtout ductaires ou canalaire).
Cations (Na+/K+).
Anions (HCO3- plus riche que le plasma, Cl- moins que le plasma).
Contrôles
- Nerveux (via le nerf X et l’acétylcholine):
Phase céphalique = présentation des repas et début de la consommation.
Phase gastrique : distension de l’estomac.
- Humoral (phase intestinale):
Sécrétine : augmente sécrétion HCO3-.
CCK : augmente sécrétion enzymatique.
Neurensine : renforce sécrétion de CCK.

Fiche transversale de physiologie digestive
5
Philippe Pulwermacher-Blanchard
X) L’estomac
Sécrétion gastrique
Mécanisme et rôles
Contrôle nerveux
- Sécrétion acide :
H+ par cellules bordantes pariétales.
Proviennent de la dissociation de H2O et CO2 (anhydrase carbonique) ions H+ et HCO3-
Sortie des H+ (associée à l’entrée de Cl- plasmatique) par le pôle apical = pompe à protons (antiport
H+/K+)
Sortie d’ions HCO3- par le pôle basal vers le sang grâce à un antiport Cl-/HCO3-
Facteurs stimulants : acétylcholine (nerf X) active Ȼ à gastrine et histamine.
Facteurs inhibant : SST, sécrétine, GIP.
Rôle : digestion.
- Gastrine : en réponse à un repas entrainant la distension de l’estomac (+++), en présence de petits peptides, en
présence de calcium.
accélération motricité estomac distal + augmentation capacité estomac proximal.
- SST, GRP et VIP : ralentissement au niveau du duodénum.
- : inhibe sécrétion acide de l’estomac, stimule la sécrétion d’eau de NaCl, inhibe motilité gastrique +
VIP
intestinale.
- : inhibe gastrine, CCK, GIP et sécrétion acide, stimule les sécrétions enzymatiques et de HCO3- du pancréas,
SST
inhibe motilité gastrique et intestinale, stimule contraction vésicule biliaire.
- : stimule sécrétion acide + gastrine, inhibe motilité gastrique.
GRP
- : protection muqueuse.
Mucus
- : sécrétée par les cellules principales,
Pepsinogène
digestion protéines. (en milieu acide = pepsine ph optimal = 2-3).
- Facteur intrinsèque : par cellules bordantes, permet absorption de la vitamine B12.
-Phase céphalique (excitation) : deux types de reflexes innés absolus (réponse à stimulation des récepteurs gustatifs
conditionnels/réponse à une simulation olfactive et visuelle, habitude)
Réflexe long vagaux paraΣ avec stimulation cellules bordantes et cellules à histamine qui vont inhiber les cellules à
SST.
- Phase gastrique (excitation puis inhibition) :
Distension estomac, augmentation pH, alcool, café = stimuli.
Libération gastrine (endocrine).
Sécrétion H+.
Ca2+ AMPc activité pompe à H+ sécrétion acide.
- Phase intestinale (inhibition)
Mécanisme hormonal.
Sécrétion sécrétine (inhibition gastrine).
Stimulation CCK, VIP et GIP.
Motricité
Estomac proximal
Estomac distal
- Relaxation muscle lisse (nerf X) = remplissage de l’estomac.
Peu de contractions (quelques contractions lentes) : distension de la paroi.
Contenance = 500 mL (vide), 1.5 L (pleins).
- Contrôle :
Nerveux :
OrthoΣ : action relaxatrice directe.
ParaΣ : réflexe de relaxation réceptive (anticipation de l’arrivée des aliments et réaction suite à
l’entrée de la nourriture).
Hormonal :
Gastrine, CCK et sécrétine baissent la pression endoluminale et augmentent la capacité.
- Brassage ( pression), action péristaltique (oral aboral) 0.5
cm/sec.
- Refoulement des particules volumineuses (pylore).
- + le contenu est liquide, + le temps gastrique est rapide.
- Contrôle :
Nerveux :
Intrinsèque : gastrogastrique ( vitesse de vidange
gastrique) et enterogastrique ( vitesse de vidange
gastrique).
Extrinsèque : Σ ( vitesse) et paraΣ (vitesse).
Hormonal :
Motiline, gastrine et CCK ( vitesse).
Sécrétine, GIP, VIP, SST et GRP ( vitesse).
1
/
5
100%