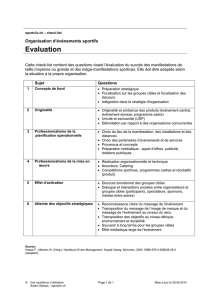
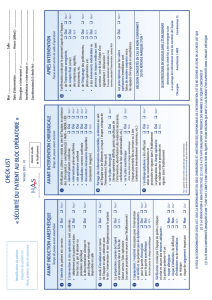
Documents obligatoires au bloc opératoire : sécurité et traçabilité

LES DOCUMENTS OBLIGATOIRES
AU BLOC OPERATOIRE
09/03/2016 F BOUKARA

PLAN
I. LA CHECK-LIST SÉCURITÉ PATIENT DE LA HAS
I. Définition
II. Objectifs
III. Ce que n’est pas la check-list
IV. La C/L comment cela marche?
V. C/L et certification
VI. Avantages et limites
II. LA TRAÇABILITÉ AU BLOC OPÉRATOIRE
I. Définition
II. Quelques dates
III. Tracer: quoi? Pourquoi? Comment?
III. LA CHARTE DE FONCTIONNEMENT DU BLOC OPÉRATOIRE
I. Objectifs
II. Fonctions
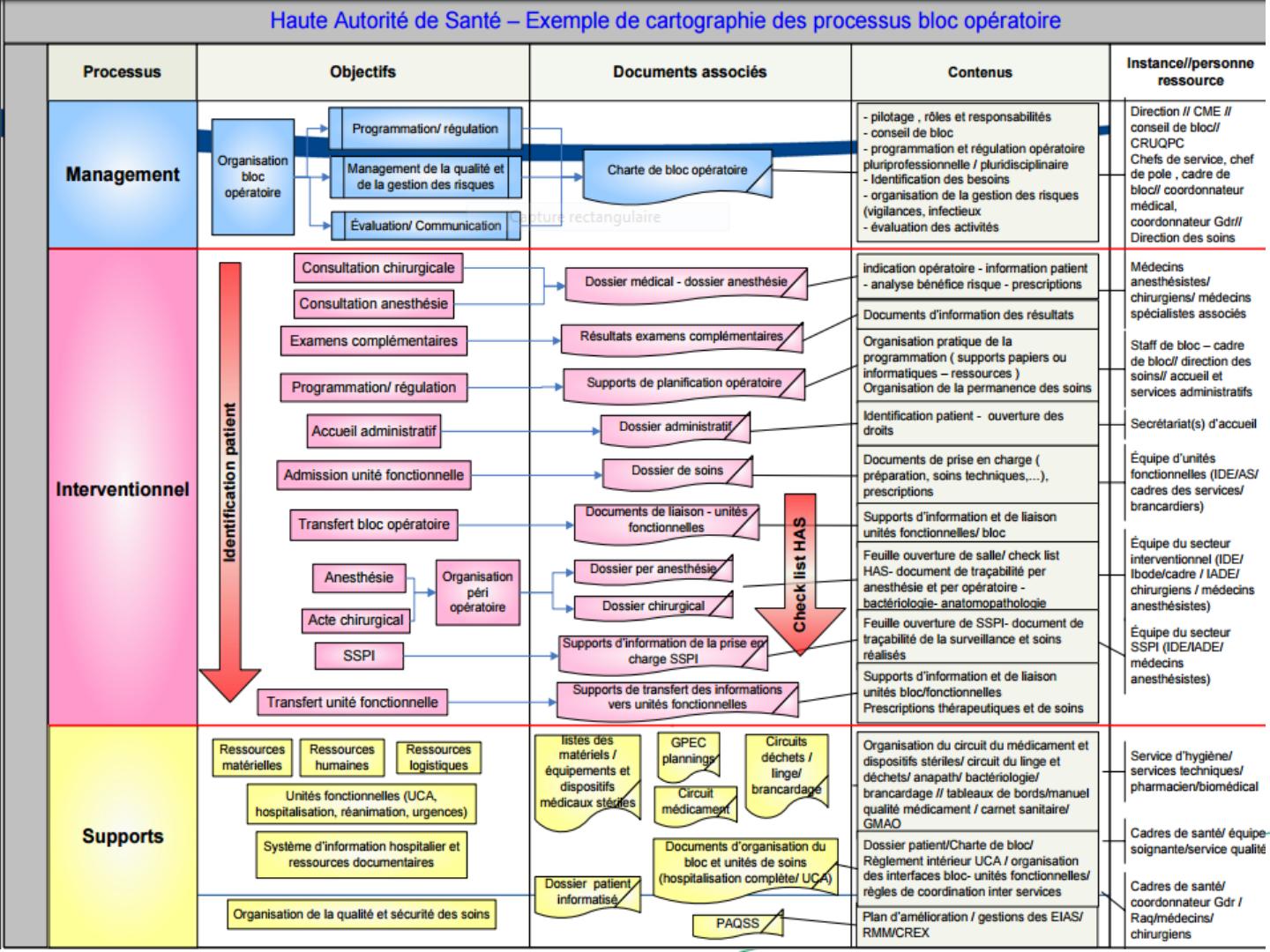

DOCUMENTS OBLIGATOIRES AU BO ET GESTION DES
RISQUES
•Ils sont un gage de qualité et de prise en compte des risques pour
le patient.
•Ce ne sont pas uniquement l’application de directives mais une
volonté de transparence et d’anticipation des risques afin de:
–Assurer la sécurité du patient
–Protéger les acteurs de santé
–Limiter les dysfonctionnements
–Déterminer les responsabilités en cas de problème
– Prouver qu’un service de qualité est mis en œuvre et qu’il est un complément
indispensable d’assurance qualité

LA GESTION DES RISQUES AU BO
Evolution forte de l ’approche des risques:
- autrefois centrée sur le « produit soin »
- actuellement centrée sur une approche systémique
Ex: parcours de l’opéré
BO = secteur à risque – organisation complexe _
procédures et acteurs multiples → optimisation
- De la sécurité de la prise en charge des patients
- De la sécurité des professionnels
(HAS – ce qu’il faut savoir sur l’évaluation de la démarche qualité et gestion des
risques au bloc opératoire – Mars 2015)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%