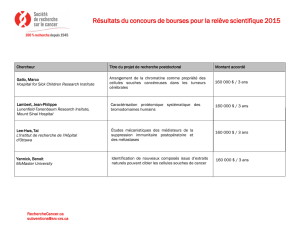
Informations sur différentes maladies

Stammzellen und regenerative Medizin
Nationales Forschungsprogramm NFP 63
Cellules souches et médecine régénérative
Programme national de recherche PNR 63
Stem Cells and Regenerative Medicine
National Research Programme NRP 63
Module 2
Exercice 2: Informations sur différentes maladies
(informations de fond)
Ce document offre un aperçu des maladies traitées dans l’exercice 2 et indique les principaux
problèmes rencontrés jusqu’à présent concernant les approches de traitement basées sur les
cellules souches.
1. Insuffisance cardiaque
a) Tableau clinique et traitement classique (adapté d’après Wikipedia)
On appelle insuffisance cardiaque l’incapacité du cœur à pomper suffisamment de sang pour
maintenir la circulation sanguine dont le corps a besoin. L’insuffisance cardiaque peut avoir
plusieurs causes, dont par exemple des lésions des types cellulaires suivants:
• cellules vasculaires
• cellules du myocarde
• cellules des valvules cardiaques
Les causes et conséquences d’une insuffisance cardiaque sont variées:
Maladie coronarienne: les cellules épithéliales des vaisseaux sanguins sont détruites, des
substances/cellules se déposent sur les parois et réduisent nettement le volume des
vaisseaux. Le rétrécissement des artères coronaires porte atteinte à l’oxygénation du
myocarde.
Hypertension artérielle: l’hypertension crée une très forte résistance au niveau de la
circulation sanguine et du cœur, les cavités cardiaques se dilatent et le myocarde épaissit.
Infarctus du myocarde: lors d’un infarctus du myocarde, une partie des tissus du muscle
cardiaque se nécrosent, c’est-à-dire meurent. La zone du myocarde concernée ne peut donc
plus participer activement à l’activité de pompage.
Modifications du myocarde: dans certains cas rares, on observe une dilatation des cavités
cardiaques, ce qui entraîne une insuffisance cardiaque évolutive. L’inflammation du muscle
cardiaque peut aussi entraîner une insuffisance cardiaque passagère ou durable.
Valvulopathies: les valvulopathies congénitales ou acquises peuvent entraîner un
rétrécissement des valves cardiaques ou une communication, parfois les deux à la fois. Le
cœur est alors obligé de pomper contre une résistance accrue ou de pomper une partie du
sang plusieurs fois. Dans les deux cas, une insuffisance cardiaque en est la conséquence à
long terme.
Traitement de l’insuffisance cardiaque
Médicaments (usage symptomatique)

Page 2 of 16
Stammzellen und regenerative Medizin
Nationales Forschungsprogramm NFP 63
Cellules souches et médecine régénérative
Programme national de recherche PNR 63
Stem Cells and Regenerative Medicine
National Research Programme NRP 63
Afin d’éviter les complications et d’améliorer l’espérance de vie, tous les patients ayant subi
un infarctus du myocarde reçoivent aujourd’hui des médicaments (traitement
symptomatique). Voici les principaux types de médicaments utilisés:
• Anticoagulants: les anticoagulants visent à «fluidifier le sang» pour empêcher la
formation de caillots sanguins susceptibles de déclencher un accident vasculaire
cérébral (attaque cérébrale).
• Les bêtabloquants sont des médicaments qui inhibent l’effet d’hormones du stress sur
le cœur, ce qui améliore le processus de guérison après un infarctus.
• Les hypocholestérolémiants visent à abaisser le taux de cholestérol dans le sang. Ils
inhibent la formation de cholestérol dans le foie.
• Les inhibiteurs ACE font diminuer la tension artérielle ce qui soulage le cœur.
• Les vasodilatateurs sont utilisés contre les douleurs dans la poitrine. Ils peuvent être
utilisés en prévention ou pour soulager à court terme.
b) Approche régénérative de guérison
Patients ayant subi un infarctus du myocarde
Ces dernières années, plusieurs centres de cardiologie ont réalisé les premières études
cliniques de thérapie cellulaire après un infarctus du myocarde en utilisant des cellules
souches de la moelle osseuse. Deux études réalisées à Hanovre et à Francfort ont révélé une
amélioration significative de l’état du cœur dans les premiers mois suivant la greffe de
cellules (par rapport à un groupe témoin n’ayant pas reçu ce traitement). Lors d’un examen
de suivi réalisé 18 mois plus tard, il n’y avait cependant plus d’effet bénéfique visible. On ne
sait donc pas quels mécanismes sous-tendent l’amélioration du fonctionnement. Le fait
qu’elle soit statistiquement mesurable mais très faible au cours des premiers mois rend
d’autres études nécessaires. Les études cliniques réalisées jusqu’à présent n’ont pas pu
démontrer indubitablement que le traitement par cellules souches adultes apporte une
amélioration de la santé des patients.
Des cellules souches pour réparer le cœur
http://sante.lefigaro.fr/actualite/2012/03/27/17847-cellules-souches-pour-reparer-coeur

Page 3 of 16
Stammzellen und regenerative Medizin
Nationales Forschungsprogramm NFP 63
Cellules souches et médecine régénérative
Programme national de recherche PNR 63
Stem Cells and Regenerative Medicine
National Research Programme NRP 63
Reprogrammation
Fibroblastes
ou autres cellules
similaires
Inhibition
de l’apoptose
Mort
Activation du
cycle cellulaire
Inhibiteurs du
cycle cellulaire
Cellules
souches
cardiaques
Stimulation de
la régénération
Autres cellules
souches (extra-
cardiaques)
Cardiomyocytes
transdifférenciés
Cellules souches
pluripotentes
Cellules souches ou précurseurs (exogènes)
Inhibition de la mort cellulaire
Cellules souches et précurseurs (endogènes)
Stimulation de la
prolifération cellulaire
Figure 1: Stratégies visant à augmenter le nombre de cellules dans le cœur.
Diverses possibilités sont envisageables: réactivation de la division cellulaire chez des cellules
existantes; inhibition de la mort cellulaire; différenciation de cellules souches pluripotentes et
injection/transplantation de celles-ci dans le cœur; dans tous les cas, des recherches intensives
sont actuellement en cours sur les possibilités de réguler la division cellulaire ciblée.
Patients atteints de valvulopathies et de maladies du système circulatoire
Il existe toute une série d’études dans lesquelles on essaye, à partir de cellules souches, de
développer en laboratoire de nouveaux tissus vivants de valvules cardiaques ou de vaisseaux
sanguins (c’est ce qu’on appelle l’ingénierie tissulaire). On a déjà pu démontrer qu’il est
possible de produire ainsi des valvules cardiaques et des vaisseaux sanguins. De plus, des
premiers essais précliniques d’implantation de telles valvules cardiaques ont déjà été réalisés.
Cependant, ces essais sont encore loin d’une large utilisation à l’hôpital.

Page 4 of 16
Stammzellen und regenerative Medizin
Nationales Forschungsprogramm NFP 63
Cellules souches et médecine régénérative
Programme national de recherche PNR 63
Stem Cells and Regenerative Medicine
National Research Programme NRP 63
Illustration 1: Mise en place d'une valvule cardiaque mécanique. Actuellement, les chercheurs
essayent de créer des valvules cardiaques vivantes à l'aide de cellules souches.
Projet de recherche sur les valvules cardiaques
www.remedi.uzh.ch/lifevalve.html (document en anglais)
www.remedi.uzh.ch/lifevalve/lifevalve-press.html (vidéo sur l’ingénierie tissulaire)
Film: La thérapie cellulaire est une des façons de réparer le cœur après un infarctus. Alain
Ducardonnet reçoit Patricia Lemarchand (Unité Inserm 915, Institut du thorax, Nantes).
http://www.aviesan.fr/fr/aviesan/accueil/toute-l-actualite/les-therapies-cellulaires
Film: Soigner par des cellules souches les patients victimes d’un infarctus (Université de
Rostock, durée: 7 minutes, en allemand)
http://www.cardiac-stemcell-therapy.com/aufgaben.php

Page 5 of 16
Stammzellen und regenerative Medizin
Nationales Forschungsprogramm NFP 63
Cellules souches et médecine régénérative
Programme national de recherche PNR 63
Stem Cells and Regenerative Medicine
National Research Programme NRP 63
2. Maladie de Parkinson
a) Tableau clinique (adapté d’après Wikipedia)
C’est en 1817 que James Parkinson découvrit la maladie qu’il appela paralysis agitans ou
shaking palsy et qui porte aujourd’hui son nom. La maladie de Parkinson est une maladie
neurodégénérative, c’est-à-dire que les neurones du système nerveux central, plus
particulièrement du cerveau, meurent progressivement. Pendant les premières années de la
maladie, ce sont surtout les neurones de la substantia nigra (substance noire ou locus niger)
du mésencéphale, responsables de la production du neurotransmetteur dopamine, qui sont
touchés. La carence en dopamine qui en résulte se traduit par divers troubles moteurs.
Ceux-ci se soignent bien par un précurseur de la dopamine: la substance L-Dopa. Mais dès
un stade précoce de la maladie, d’autres neurones meurent dans d’autres régions du
cerveau. Ceci entraîne toute une série de symptômes (p. ex. troubles du système nerveux
autonome, douleurs, troubles du sommeil, symptômes psychiques) qui deviennent de plus en
plus pénibles pour le patient à mesure que la maladie évolue. Il n’existe pratiquement pas
actuellement de traitement pour ces symptômes.
b) Approche régénérative de guérison
Depuis que l’on sait que la destruction des neurones producteurs de dopamine est sans
doute la principale cause à la base de la maladie de Parkinson, on s’efforce de remplacer ces
cellules. Les premiers essais thérapeutiques apparemment couronnés de succès misaient sur
la transplantation de tissus nerveux du mésencéphale de fœtus. Pour cette forme de thérapie
cellulaire, trois points importants ont pu être démontrés:
• Premièrement, la survie du tissu transplanté a été prouvée.
• Deuxièmement, on a démontré que les cellules transplantées produisaient de la
dopamine comme on l’avait espéré.
• Troisièmement, un échange cellulaire entre les cellules transplantées et les autres
neurones du patient s’est mis en place.
Toutefois, deux études très poussées réalisées aux États-Unis en 2001 et 2003 ont montré
que cette opération n’apportait pas d’avantages cliniques indubitables. Par ailleurs, les
examens de contrôle ont mis en lumière l’éventualité de graves effets indésirables: mauvaises
liaisons des cellules transplantées, réactions de rejet, transplantation involontaire d’autres
cellules (contamination du greffon). Enfin, dernier problème et non des moindres, de graves
questions d’éthique se sont posées car lors des interventions, une quantité relativement
importante de tissus (quantité de cellules) a été transplantée, nécessitant un grand nombre
d’embryons.
L’avenir est-il dans les cellules souches?
http://www.parkinson.ch/index.php?id=342&L=1
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%