un trouble dépressif, un trouble anxieux

NOUVEAU PROGRAMME
ITEM 64
DIAGNOSTIQUER : un trouble dépressif, un trouble anxieux
généralisé, un trouble panique, un trouble phobique, un trouble
obsessionnel compulsif, un état de stress post-traumatique, un trouble
de l'adaptation (de l'enfant à la personne âgée), un trouble de la
personnalité
- Argumenter l'attitude thérapeutique et planifier le suivi aux différents âges et à tous les stades de ces différents troubles.
Zéros
TROUBLE DEPRESSIF
Troubles de l’humeur :
- ATCD familiaux ++
- Maladie bipolaire :
type 1, 2, 3,
dépressions
récurrentes, trouble à
cycle rapide
Dépression :
- Risque suicidaire ++
- Présentation :
pauvreté de la
mimique
- Trouble de l’humeur :
douleur morale,
tristesse, anhédonie,
dévalorisation
- Ralentissement
psychomoteur :
bradypsychie,
apragmatisme
- Désir de mort
- Syndrome de
Cotard : mélancolie
délirante avec
négation d’organe et
du monde, damnation
1. Définition – Epidémiologie :
Définition
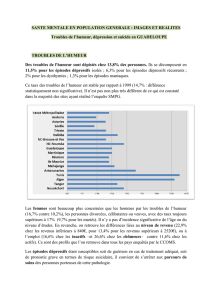
- Affection psychiatrique courante associée à un risque élevé de suicide
- Isolée ou réactionnelle, seule ou associée à un autre trouble psychiatrique
- Correspond à l’épisode dépressif caractérisé (anciennement majeur)
Epidémiologie
- 100 millions de cas annuels dans le monde : première cause de handicap
- Prévalence sur vie entière : 11% chez l’homme et 22% chez la femme
- Sex-ratio ½
Psychopathologie
- Psychanalytique : réactivation des situations d’abandon
- Cognitive : biais négatif dans le traitement de l’information
- Neurobiologique : dysfonction des neurotransmetteurs mono-aminergiques
2. Le syndrome dépressif :
Perturbation
de l’affectivité
Perturbation
de l’humeur
- Humeur triste, sentiment pénible et envahissant
- Prédomine le matin et s’améliore au cours de la journée
Psychologie
dépressive
- Sentiment de dévalorisation : perte de l’estime de soi
- Culpabilité : reproches pour des actes banals
- Sentiment de dette envers la famille, d’être un poids
Anhédonie
- Perte d’intérêt et du plaisir
- Peut aller jusqu’à l’aboulie ou l’apragmatisme
- Dans tous les domaines : vie privée et professionnelle
Ralentissement
ou agitation
Ralentissement
psychomoteur
- Psychique : bradypsychie et ruminations
- Moteur : Bradykinésie, hypomimie
Bradyphémie, voix monocorde
Clinophilie et incurie
Agitation
- Peut alterner ou être associée au ralentissement
- Déambulations permanentes, impossibilité de s’asseoir
- Lié à un état de tension interne
Signes associés
Idéations
suicidaires
- Simples pensées centrées sur la mort
- Peut aller jusqu’à un plan précis pour se suicider
Perturbation
du sommeil
- Insomnie : réveils nocturnes/difficultés d’endormissement
- Ou hypersomnie
Asthénie
- Prédomine généralement le matin
Modification de
l’appétit
- Anorexie fréquente
- Parfois, augmentation de l’appétit
Cognitifs
- Difficultés de concentration, troubles mnésiques
Autres
- Baisse de la libido
- Troubles digestifs, urinaires, cardio-vasculaires
3. Critères du DSM-V :
A
- Rupture avec l’état antérieur, au moins 5 symptômes (dont le 1 ou le 2) 2 semaines :
Humeur dépressive
Anhédonie
Altération du poids/appétit
Altération du sommeil
Agitation/ralentissement psychomoteur
Asthénie quotidienne
Dévalorisation/Culpabilité
Troubles de concentration
Idéations suicidaires
B
- Les symptômes induisent une détresse cliniquement signification ou une altération de fonction
C
- Symptômes non imputables aux effets directs d’une substance/d’une affection médicale
D
- Ne répond pas aux critères d’un trouble schizo-affectif, d’un trouble psychotique
E
- Absence d’’antécédent d’épisode maniaque ou hypomaniaque

NOUVEAU PROGRAMME
Syndrome de
Cotard :
- Forme d’épisode
dépressif
caractérisé avec
caractéristiques
psychotiques
- Négation d’organe
- Négation du
temps (immortalité)
- Négation du
monde
Facteurs de
mauvais
pronostic :
- Sexe féminin
- Histoire familiale
de trouble de
l’humeur
- Age de début
précoce
- Nombre
d’épisodes passés
- Durée plus longue
que l’épisode index
- Persistance de
symptômes
résiduels dépressifs
- Présence de
comorbidités
psychiatriques ou
non-psychiatriques
4. Caractéristiques et formes cliniques :
Sévérité
- Léger : symptômes juste suffisants pour le diagnostic, peu de retentissement
- Moyen : plus de symptômes que nécessaire, retentissement modéré
- Sévère : quasiment tous les symptômes, retentissement majeur
Formes
cliniques
Avec
mélancolie
- Intensité sévère avec risque suicidaire élevé
- Ralentissement moteur, parfois associé à un mutisme
Psychotique
- Présence d’idées délirantes, d’hallucinations
- Thème : ruine, incapacité, maladie, mort, indignité…
- Caractéristiques psychotiques congruentes à l’humeur
Mixte
- Présence de symptômes maniaques ou hypomaniaques
Atypique
- Réactivité de l’humeur qui s’oppose à l’humeur triste
Détresse
anxieuse
- Signes d’anxiété au premier plan
- Sentiment de tension interne, d’agitation
- Sensation de perte de contrôle de soi-même
Troubles
dépressifs
- Trouble dépressif caractérisé isolé : un seul épisode
- Trouble dépressif caractérisé récurrent : 2 épisodes séparés d’au moins 2 mois
- Trouble dépressif persistant : Humeur dépressive présente toute la journée
Pendant la majorité des jours pendant 2 ans
- Trouble dysphorique prémenstruel : Symptômes dépressifs, labilité émotionnelle
Signes physiques : tension des seins, arthralgie
Au cours des cycles menstruels
- Trouble dépressif induit par une substance ou un médicament
- Trouble dépressif dû à une affection médicale
5. Diagnostic :
Anamnèse
- Antécédents personnels et familiaux
- Antécédents psychiatriques : épisode maniaque, troubles psychiatriques
- Recherche de comorbidités : Anxieuses
Addictives : consommation éthylique, de drogue
Trouble schizophrénique
Trouble des conduites alimentaires
Trouble de la personnalité
- Recherche du risque suicidaire
Examen
physique
- PA, FC, FR, T°C, IMC
- Elimine une pathologie organique
Paraclinique
- Bilan général : Biologie : NFS
Ionogramme sanguin, urée, créatinine
Glycémie à jeun
Bilan hépatique complet, TSH
Recherche de toxiques selon contexte
Imagerie cérébrale injectée si pas d’antériorité : TDM ou IRM
ECG
EEG
- Bilan pré-thérapeutique
6. Pronostic et évolution :
Evolution
- Variable : un seul épisode à récurrence d’une fréquence variable
- Rémissions partielles entre les épisodes
- Possibilité de chronicisation : évolution > 2 ans
Complications
- Risque suicidaire
- Désinsertion socio-professionnelle
- Comorbidités psychiatriques et non-psychiatriques
7. Diagnostics différentiels :
Trouble de
l’humeur
- Troubles bipolaires de type I ou II
- Trouble cyclothymique
Psychose
chronique
- Trouble schizo-affectif
- Schizophrénie
- Psychoses chroniques non dissociatives
Pathologies
médicales
- Neurologiques : maladie de Parkinson, SEP, démences, lésions cérébrales
- Endocriniennes : hypothyroïdie, hypercorticisme
- Générales : maladies de système ou infectieuses
- Iatrogènes : corticoïdes, interféron, bétabloquants, L-Dopa
- Toxiques : alcool, cannabis, cocaïne

NOUVEAU PROGRAMME
Indications
d’hospitalisation :
- Episode sévère
- Formes atypiques,
mélancoliques ou
psychotiques
- Risque suicidaire
élevé
- Comorbidités
psychiatriques
- Isolement socio-
familial
- Altération de
l’autonomie ou de
l’observance
- Résistance
actuelle ou passée
au traitement
- Etat médical
préoccupant
- Age extrême
8. Prise en charge :
Orientation
- En ambulatoire si dépression non compliquée et patient observant
- Hospitalisation si besoin, parfois sous contrainte
Symptomatique
- Anxiolytiques par benzodiazépines si besoin
- Hypnotiques en cas de trouble du sommeil associé
Traitement
médicamenteux
- Pour les formes modérées à sévères
- Première intention : Inhibiteur sélectif de la recapture de la sérotonine (ISRS)
Augmentation progressive de la posologie
Explication du délai d’action de plusieurs semaines
- Formes psychotiques : association à un traitement antipsychotique
- Traitement poursuivi 6 mois à 1 an après la rémission
- Arrêt par paliers
- Traitement d’entretien en cas de trouble dépressif récurrent
Traitement
physique
- Electro-convulsivothérapie : Formes sévères ou résistante au traitement
Contre-indication au traitement médicamenteux
Psychothérapie
- De soutien, toujours indiquée
- Autres : analytique, cognitive, familiale, interpersonnelle…
Surveillance
- Efficacité : Symptomatologie dépressive
Risque suicidaire
- Tolérance : effets secondaires, virage maniaque
- Observance du traitement
- Complications : Retentissement socio-professionnel
Addictions
Conduites suicidaires
Mesures
associées
- Arrêt de travail si besoin
- Education du patient : délai d’action du traitement, observance
TROUBLES ANXIEUX GENERALISE
- Anxiété chronique
pendant plus de 6
mois
- Inquiétudes
permanentes et
durables
- Association à des
symptômes
fonctionnels
chroniques
- Complications :
épisode dépressif
caractérisé, conduites
addictives
- Psychoéducation
- Thérapies cognitives
et comportementales
- Traitement
médicamenteux si
besoin
1. Trouble panique :
Définition
- Symptomatologie anxieuse chronique évoluant pendant plus de 6 mois
Epidémiologie
- Prévalence sur la vie entière de 5%
- Sex-ratio de 2 femmes pour un homme
Psychopathologie
- Vulnérabilité génétique
- Facteurs environnementaux
2. Sémiologie psychiatrique :
Anxiété et
soucis
excessifs
- Inquiétudes et ruminations diverses
- Anxiété excessive : non justifiée et non contrôlable
- Association à des troubles de concentration
- Hyper-vigilance avec réaction de sursaut au moindre bruit/surprise
Symptômes
fonctionnels
chroniques
- Symptômes variés : myalgies, céphalées, troubles digestifs
- Troubles du sommeil
- Asthénie, troubles de concentrations, irritabilité
3. Diagnostic positif :
Anamnèse
- Antécédents personnels somatiques, médico-chirurgicaux
- Antécédents personnels et familiaux psychiatriques
- Prise de traitement ou de toxique
- Symptomatologie anxieuse : Anxiété et soucis excessifs > 6 mois
Difficultés à contrôler cette préoccupation
≥ 3 parmi : Agitation ou sensation d’être à bout
Fatigabilité
Difficultés de concentration
Irritabilité
Tension musculaire
Perturbation du sommeil
- Comorbidités psychiatriques : autres troubles anxieux
Examen
physique
- PA, FC, FR, T°C, IMC
- Elimine une pathologie organique
Paraclinique
- Non systématique, selon orientation clinique
4. Diagnostic différentiels :
Pathologies
non
psychiatriques
- Cardio-vasculaires : angor, HTA, troubles du rythme
- Respiratoire : asthme
- Neurologiques : migraine, SEP, AIT
- Endocriniennes : hypoglycémie, dysthyroïdie, phéochromocytome, Cushing
Toxiques
- Amphétamines, cocaïne, cannabis, hallucinogène
- Syndrome de sevrage
Pathologies
psychiatriques
- Autres troubles anxieux : Etat de stress post-traumatique
Trouble de l’adaptation avec anxiété
Trouble panique
Trouble obsessionnel compulsif
- Episode dépressif caractérisé

NOUVEAU PROGRAMME
5. Complications et évolution :
Complications
- Episode dépressif caractérisé
- Pathologies addictives
- Répercussion socio-professionnelle
Evolution
- Chronique avec fluctuations
6. Prise en charge :
Orientation
- En ambulatoire, hospitalisation exceptionnelle
Psycho-
éducation
- Mesures hygiéno-diététiques : Arrêt des excitants : café, alcool, tabac
Equilibre alimentaire, activité physique
Hygiène du sommeil
- Techniques de relaxation
- Informations sur le risque d’abus des anxiolytiques
Psychothérapie
- Thérapies cognitivo-comportementales
Traitement
médicamenteux
- Indication dans les formes sévères et invalidantes
- Traitement de fond : ISRS ou IRSNA
- Traitement ponctuel : benzodiazépines
Surveillance
- Efficacité, tolérance et observance
TROUBLES PANIQUE
- Trouble anxieux
chronique
- Répétition d’attaques
de panique qui
peuvent être
spontanées et
imprévisibles
- Présence d’une
anxiété anticipatoire
- Peut se compliquer
d’agoraphobie
- Diagnostics
différentiels :
pathologies médicales
générales, prise de
toxiques
- Risque suicidaire
- Risque de conduites
addictives
- Psycho-éducation
- Thérapies cognitives
et comportementales
- Antidépresseur
1. Introduction :
Définition
- Trouble anxieux chronique
- Répétition d’attaques de panique et la peur de leur survenue
Epidémiologie
- Prévalence sur la vie entière de 1 à 3%
- Age de début entre 20 et 30 ans
Psychopathologie
- Vulnérabilité génétique
- Facteurs environnementaux
Formes cliniques
- Trouble panique avec agoraphobie
- Trouble panique sans agoraphobie
2. Sémiologie psychiatrique :
Répétition
des attaques
de panique
- Attaques de panique de survenue spontanée et imprévisible au début
- Evolution secondaire vers une anxiété anticipatoire
- Déclenchement par des situations redoutées : agoraphobie
Anxiété
anticipatoire
- Anticipation permanente de la survenue d’une attaque de panique
- Préoccupations concernant les conséquences possibles de l’attaque de panique
- Tous les symptômes d’une attaque débutante peuvent déclencher l’attaque
Agoraphobie
- Peut venir compliquer le trouble panique
- Crainte des situations dont il serait difficile de s’échapper
- Le patient finit par éviter ces situations
3. Critères DSM-V :
A
- Attaques de panique récurrentes et inattendues
- Association pendant plus de 1 mois à un ou plusieurs symptômes parmi :
Crainte persistance d’avoir d’autres attaques de panique
Préoccupations à propos des implications ou conséquences de l’attaque
Changement de comportement important en relation avec les attaques
B
- Absence ou présence d’une agoraphobie selon le type
C
- Les attaques ne sont pas dues à la prise d’une substance ou médicament
D
- Attaques non liées à un autre trouble mental
4. Diagnostics différentiels :
Pathologies non
psychiatriques
- Cardio-vasculaires : angor, HTA, troubles du rythme
- Respiratoire : asthme, embolie pulmonaire
- Neurologiques : migraine, SEP, AIT
- Endocriniennes : hypoglycémie, dysthyroïdie, phéochromocytome, Cushing
- ORL : pathologies de l’oreille interne
Prise de toxique
- Amphétamines, cocaïne, cannabis, hallucinogène
- Syndrome de sevrage
Pathologies
psychiatriques
- Autres troubles anxieux : Etat de stress post-traumatique
Trouble de l’adaptation avec anxiété
Trouble obsessionnel compulsif
- Episode dépressif caractérisé

NOUVEAU PROGRAMME
5. Pronostic et évolution :
Complications
- Episode dépressif caractérisé
- Pathologies addictives
- Répercussion socio-professionnelle
Evolution
- Chronique
- Facteurs pronostiques : Durée de l’évolution du trouble
Comorbidités psychiatriques et addictologiques
Importance du retentissement sur la vie quotidienne
- Amélioration partielle possible spontanément à long terme
6. Prise en charge :
Orientation
- En ambulatoire, hospitalisation exceptionnelle
Psycho-
éducation
- Mesures hygiéno-diététiques : Arrêt des excitants : café, alcool, tabac
Equilibre alimentaire, activité physique
Hygiène du sommeil
- Techniques de relaxation
- Informations sur le risque d’abus des anxiolytiques
Psychothérapie
- Thérapies cognitivo-comportementales
Traitement
médicamenteux
- Indication dans les formes sévères et invalidantes
- Traitement de fond : ISRS ou IRSNA
- Traitement ponctuel : benzodiazépines ou hydroxyzine
Surveillance
- Efficacité, tolérance et observance
TROUBLE PHOBIQUE
- Trouble anxieux
chronique
- Peur intense,
incontrôlable et
irrationnelle d’un objet
ou d’une situation
donnée
- A l’origine d’une
anticipation anxieuse
et de conduites
d’évitement
- Phobies spécifiques :
limitées à un objet ou
des situations
particulières
- Phobie sociale : peur
d’agir de façon
embarrassante ou
humiliante sous le
regard ou le jugement
d’autrui
- Evolution chronique
- Risque d’usage de
toxiques
- Risque d’épisode
dépressif caractérisé
- Thérapies cognitivo-
comportementales
1. Introduction :
Définition
- Peur très intense et souvent incontrôlable
- Déclenchée par la confrontation à un objet/situation sans danger objectif
- Cette peur entraine des conduites d’évitement
Epidémiologie
- Prévalence au cours de la vie de 10 à 12%
Psychopathologie
- Terrain de vulnérabilité biologique lié à des facteurs génétiques
- Influences environnementales
2. Sémiologie psychiatrique :
Phobies
spécifiques
Clinique
- Crainte irraisonnée et incontrôlable d’un objet/situation
- Spécifiques : limitées à un seul « objet »
- Peut entrainer une attaque de panique
- Apparaît en présence de l’objet ou de sa représentation
- Deux types de réaction : Sidération
Conduites d’évitement
- Attitude de réassurance : utilisation d’objet contraphobique
- Attitude d’hypervigilance anxieuse dans l’idée de la confrontation
- Fréquentes et non pathologiques chez l’enfant
Sous-types
- Typiques : Animaux : araignées, insectes, serpents…
Eléments naturels : orages, vide…
Sang : peut entrainer des lipothymies
Situationnelles : tunnel, lieu clos
- Atypiques : Nosophobie : peur de contracter une maladie
Impulsion : troubles obsessionnel compulsif
- Phobie scolaire : phobie de situation chez l’enfant
Phobie
sociale
Clinique
- Crainte d’agir de façon embarrassante sous le regard d’autrui
- Peut entrainer une attaque de panique
- Anxiété anticipatoire
- Evitements multiples des situations sociales
Formes
cliniques
- Limitées à une ou deux situations : manger/parler en public
- Confrontantes : évitement par la froideur, l’agressivité, l’ironie
- Associées à une personnalité évitente
Agoraphobie
- Peur des espaces d’où il serait difficile de s’échapper
- Association à des attaques de paniques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%