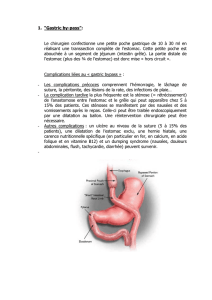
Rapport abrégé : E_SOR_Estomac_rapport_abrege_20

Prise en charge des patients atteints d’adénocarcinomes de l’estomac
Janvier 2004 - rapport abrégé
Copyright © FNCLCC - Tous droits réservés
FÉDÉRATION NATIONALE DES CENTRES DE LUTTE CONTRE LE CANCER
Standards, Options, Recommandations
101, rue de Tolbiac - 75654 Paris cedex 13
Tél. : 01.44.23.04.04 – Fax : 01.44.23.04.17
Site Web : http://www.fnclcc.fr/sor.htm
E-mail : [email protected]
Recommandations pour la pratique clinique : Standards,
Options et Recommandations 2003 pour la prise en charge
des patients atteints d’adénocarcinomes de l’estomac
(cancers du cardia, autres types histologiques exclus)
(rapport abrégé) Nouveautés
Validation du rapport original : janvier 2004
Membres du groupe de travail
Comité de rédaction
M. Ychou, oncologue médical, Centre Val d’Aurelle, Montpellier (coordonnateur)
G. Gory-Delabaere, pharmacien, FNCLCC, Paris (méthodologiste)
P. Blanc, gastro-entérologue, CHU Saint-Éloi, Montpellier
L. Bosquet, FNCLCC, Paris (méthodologiste)
J. Duffour, médecin santé publique, Centre Val d’Aurelle, Montpellier
M. Giovannini, gastro-entérologue, Institut Paoli Calmette, Marseille
F. Guillemin, chirurgien, Centre Alexis Vautrin, Vandœuvre-lès-Nancy
C. Lemanski, radiothérapeute, Centre Val d’Aurelle, Montpellier
F. Marchal, chirurgien, Centre Alexis Vautrin, Vandœuvre-lès-Nancy
B. Masson, radiologue, Centre Val d’Aurelle, Montpellier
Y. Merrouche, oncologue médical, Institut de Cancérologie de la Loire, Saint-Étienne
G. Monges, pathologiste, Institut Paoli Calmette, Marseille
Comité associé
A. Adenis, oncologue médical, Centre Oscar Lambret, Lille
J.F. Bosset, Oncologue radiothérapeute, CHU Hôpital Jean Minjoz, Besançon
O. Bouché, gastro-entérologue, CHR Hôpital Robert Debré, Reims
T. Conroy, oncologue médical, Centre Alexis Vautrin, Vandœuvre-lès-Nancy
D. Pezet, chirurgien, CHU Hôpital Hôtel Dieu, Clermont Ferrand
J.P. Triboulet, chirurgien, CHRU Lille Hôpital Huriez, Lille

Prise en charge des patients atteints d’adénocarcinomes de l’estomac
Janvier 2004 - rapport abrégé
Copyright © FNCLCC - Tous droits réservés
Contributeurs
P. Artru, gastro-entérologue, Clinique Saint-Jean, Lyon
G. Auclerc, oncologue médical, CHU Hôpital Pitié-Salpêtrière, Paris
P. Baldet, pathologiste, CHU Hôpital Lapeyronie, Montpellier
B. Barreau, radiologue, Institut Bergonié, Bordeaux
Y. Becouarn, oncologue médical, Institut Bergonié, Bordeaux
F. Borie, chirurgien, Clinique Saint-Éloi, Montpellier
A. Boutan laroze, oncologue médical, CHU Hôpital Victor Dupouy, Argenteuil
JM. Canard, gastro-entérologue, Hôpital européen Georges Pompidou, Paris
L. Cany, oncologue médical, Polyclinique Francheville, Périgueux
M.F. Carette, radiologue, Hôpital Tenon, Paris
P. Cellier, oncologue radiothérapeute, Centre Paul Papin, Angers
B. Chauffert, oncologue médical, Centre Georges-François Leclerc, Dijon
O. Clouet, oncologue médical, Hôpital Léon Touhladjian, Poissy
G. Dabouis, oncologue médical, CHU Hôpital Hôtel-Dieu, Nantes
F. De Carvalho, chirurgien, Centre Val D'Aurelle, Montpellier
B. Detroz, oncologue radiothérapeute, CHU de Liège, Liège
J.B. Dubois, oncologue radiothérapeute, Centre Val d'Aurelle, Montpellier
D. Elias, chirurgien, Institut Gustave Roussy, Villejuif
P.L. Etienne, oncologue médical, Clinique Armoricaine, Saint-Brieuc
J. Fraisse, chirurgien, Centre Georges-François Leclerc, Dijon
J.P. Gerard, oncologue radiothérapeute, Centre Antoine Lacassagne, Nice
H. Johanet, chirurgien, Clinique Sainte-Marie, Pontoise
H. Lauche, oncologue radiothérapeute, Clinique Clémentville, Montpellier
P. Maingon, oncologue radiothérapeute, Centre Georges-François Leclerc, Dijon
P.Y. Marcy, radiologue, Centre Antoine Lacassagne, Nice
L. Mineur, oncologue radiothérapeute, Clinique Sainte-Catherine, Avignon
F, , Mithieux, chirurgien, Centre Léon Bérard, Lyon
E. Mitry, gastro-entérologue, CHU Hôpital Ambroise Paré, Boulogne-Billancourt
M. Moro, oncologue radiothérapeute, Cabinet de Radiologie, Nice
H. Orfeuvre, oncologue médical, Hôpital Fleyriat, Bourg-en-Bresse
R. Palau, pathologiste, Centre d’anatomocytopathologie, Toulon
J.M. Phelip, hépato-gastro-entérologue, CHU, Grenoble
J.L. Raoul, oncologue médical, Centre Eugène Marquis, Rennes
R. Regal, oncologue radiothérapeute, Clinique Clémentville, Montpellier
A. Roth, oncologue médical, Hôpital universitaire de Genève, Genève
J.C. Sabourin, pathologiste, Institut Gustave Roussy, Villejuif
J.P, Suchaud, oncologue radiothérapeute, Hôpital de Roanne, Roanne
E. Tiret, chirurgien, Hôpital Saint-Antoine, Paris
P. Troufléau, radiologue, Centre Alexis Vautrin, Vandœuvre-lès-Nancy
J. Vigneron, pharmacien, CHU Hôpital Brabois, Vandœuvre-lès-Nancy
J.J. Voigt, pathologiste, Institut Claudius Regaud, Toulouse
P. Wolff, hépato-gastro-entérologue, Cabinet médical gastro-entérologie, Nîmes

Prise en charge des patients atteints d’adénocarcinomes de l’estomac
Janvier 2004 - rapport abrégé
Copyright © FNCLCC - Tous droits réservés
Comité d’organisation des SOR
T. Philip, directeur des SOR, pédiatre, FNCLCC, Paris (Bureau exécutif)
B. Fervers, directeur adjoint des SOR, oncologue médical, FNCLCC, Paris (Bureau exécutif)
P. Bey, représentant du Conseil d’administration de la FNCLCC, radiothérapeute, FNCLCC, Paris (Bureau exécutif)
D. Maigne, délégué général de la FNCLCC, FNCLCC, Paris (Bureau exécutif)
A. Bataillard, coordinatrice des SOR spécialistes, médecin généraliste, FNCLCC, Paris (SOR spécialistes)
G. Gory-Delabaere, méthodologiste, pharmacien, FNCLCC, Paris (SOR spécialistes)
L. Bosquet, méthodologiste, FNCLCC, Paris (SOR spécialistes)
N. Fabre, méthodologiste, FNCLCC, Paris (SOR spécialistes)
S. Rousmans, méthodologiste adjoint, FNCLCC, Paris (SOR spécialistes)
E. Luporsi, méthodologiste associé, oncologue médical, FNCLCC, Paris (SOR spécialistes)
S. Theobald, méthodologiste associé, médecin de santé publique, FNCLCC, Paris (SOR spécialistes)
F. Farsi, référent réseau, médecin de santé publique, FNCLCC, Paris (SOR spécialistes)
J. Carretier, méthodologiste, responsable des SOR SAVOIR PATIENT, chargé de mission en santé, FNCLCC,
Paris (SOR SAVOIR PATIENT)
S. Brusco, méthodologiste, FNCLCC, Paris (SOR SAVOIR PATIENT)
V. Delavigne, linguiste, FNCLCC, Paris (SOR SAVOIR PATIENT)
E. Esteves, assistante, FNCLCC, Paris (SOR SAVOIR PATIENT)
L. Leichtnam-Dugarin, méthodologiste, chargée de mission en santé, FNCLCC, Paris (SOR SAVOIR PATIENT)
M. Haugh, responsable SOR projets internationaux, biochimiste, FNCLCC, Paris (Projets internationaux)
V. Millot, assistante de gestion, FNCLCC, Paris (Projets internationaux)
S. Guillo, documentaliste scientifique, FNCLCC, Paris (Documentation)
A.G. Guy, technicienne documentaliste, FNCLCC, Paris (Documentation)
S. Debuiche, responsable administrative, FNCLCC, Paris (service administratif et éditorial)
H. Borges-Paninho, chargée de la gestion des documents, FNCLCC, Paris (service administratif et éditorial)
D. Gouvrit, assistante, FNCLCC, Paris (service administratif et éditorial)
L. Pretet, assistante, FNCLCC, Paris (service administratif et éditorial)
E. Sabatier, secrétaire, FNCLCC, Paris (service administratif et éditorial)

Prise en charge des patients atteints d’adénocarcinomes de l’estomac
Janvier 2004 - rapport abrégé
Copyright © FNCLCC - Tous droits réservés
LE PROGRAMME SOR DE RECOMMANDATIONS POUR LA PRATIQUE CLINIQUE ................... 7
Contexte ............................................................................................................................................... 7
Objectif ................................................................................................................................................. 7
Partenariat scientifique......................................................................................................................... 7
Méthodes.............................................................................................................................................. 8
Méthode d’élaboration et d’actualisation .............................................................................................. 8
Méthode de veille technologique et scientifique................................................................................... 8
Participation des groupes concernés ................................................................................................... 8
Définitions des Standards, Options et Recommandations et des niveaux de preuve.......................... 8
Conflits d’intérêts.................................................................................................................................. 9
Publication et diffusion des documents SOR ....................................................................................... 9
Propriété intellectuelle ........................................................................................................................ 10
Sources de financement..................................................................................................................... 10
Remerciements .................................................................................................................................. 10
Responsabilités .................................................................................................................................. 10
1. INTRODUCTION............................................................................................................................ 11
1.1 Définition....................................................................................................................................... 11
Définition du cancer de l’estomac....................................................................................................... 11
Définition du cancer du cardia............................................................................................................ 11
Adénocarcinome superficiel de l’estomac .......................................................................................... 11
Linite plastique de l’estomac .............................................................................................................. 11
1.2. Fréquence ................................................................................................................................... 11
1.2. Pronostic...................................................................................................................................... 11
2. OBJECTIFS ................................................................................................................................... 13
3. METHODES ................................................................................................................................... 14
3.1 Critères de sélection des études .................................................................................................. 14
3.1.1 Types de population .................................................................................................................. 14
3.1.2 Types d’intervention .................................................................................................................. 14
3.1.3 Types d’études .......................................................................................................................... 14
3.2 Stratégie de la recherche bibliographique.................................................................................... 14
3.3 Critères d’évaluation..................................................................................................................... 14
3.2.1 Évaluation des interventions thérapeutiques............................................................................. 14
3.2.2 Évaluation des interventions diagnostiques .............................................................................. 14
3.2.3 Facteurs pronostiques............................................................................................................... 15
3.4 Processus de revue...................................................................................................................... 15
4. SYNTHESE DES STANDARDS, OPTIONS ET RECOMMANDATIONS...................................... 16
4.1 Bilan diagnostique et d’extension................................................................................................. 16
Standards ........................................................................................................................................... 16
Options ............................................................................................................................................... 16
4.2 Quelle classification utiliser ? ....................................................................................................... 16
Standard............................................................................................................................................. 16
Option................................................................................................................................................. 16
4.3 Quels facteurs pronostiques utiliser? ........................................................................................... 16
Standard............................................................................................................................................. 16
4.4 Type de gastrectomie................................................................................................................... 16

Prise en charge des patients atteints d’adénocarcinomes de l’estomac
Janvier 2004 - rapport abrégé
Copyright © FNCLCC - Tous droits réservés
Standards ........................................................................................................................................... 16
Option................................................................................................................................................. 16
4.5 Curage ganglionnaire ................................................................................................................... 17
Standard............................................................................................................................................. 17
Option................................................................................................................................................. 17
Recommandations.............................................................................................................................. 17
4.6 Reconstruction après gastrectomie distale subtotale................................................................... 17
Standard............................................................................................................................................. 17
Option................................................................................................................................................. 17
Recommandation ............................................................................................................................... 17
4.7 Reconstruction après gastrectomie totale ....................................................................................17
Standard............................................................................................................................................. 17
Options ............................................................................................................................................... 17
Recommandation ............................................................................................................................... 17
4.8 Chirurgie palliative........................................................................................................................ 17
Standards ........................................................................................................................................... 17
Option................................................................................................................................................. 17
Recommandations.............................................................................................................................. 17
4.9 Mucosectomie .............................................................................................................................. 18
Standard............................................................................................................................................. 18
Option................................................................................................................................................. 18
Recommandation ............................................................................................................................... 18
4.10 Radiothérapie externe adjuvante................................................................................................ 18
Standard............................................................................................................................................. 18
4.11 Place de la radiochimiothérapie adjuvante................................................................................. 18
Standards ........................................................................................................................................... 18
Option................................................................................................................................................. 18
Recommandations.............................................................................................................................. 18
4.12 Chimiothérapie adjuvante........................................................................................................... 18
Standard............................................................................................................................................. 18
Option................................................................................................................................................. 18
Recommandation ............................................................................................................................... 18
4.13 Place de l’immunochimiothérapie............................................................................................... 18
Standard............................................................................................................................................. 18
Option................................................................................................................................................. 19
Recommandation ............................................................................................................................... 19
4.14 Chimiothérapie néoadjuvante dans les cancers de l'estomac non résécables .......................... 19
Standard............................................................................................................................................. 19
Option................................................................................................................................................. 19
Recommandation ............................................................................................................................... 19
4.15 Chimiothérapie néoadjuvante dans les cancers de l'estomac résécables ................................. 19
Standard............................................................................................................................................. 19
Option................................................................................................................................................. 19
Recommandation ............................................................................................................................... 19
4.16 Chimiothérapie des formes métastatiques ................................................................................. 19
Standard............................................................................................................................................. 19
4.17 Modalités de la chimiothérapie des formes métastatiques......................................................... 19
Standard............................................................................................................................................. 19
Options ............................................................................................................................................... 19
Recommandations.............................................................................................................................. 19
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%