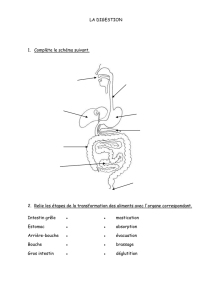
BOYER Judith le 19 - Roneo Pharma Tours

BOYER Judith le 19.10.10
CHALOPIN Amélie Physio
Karine MAHEO
L’APPAREIL DIGESTIF (suite)
IV. L’estomac (suite)
1. Motilité (suite)
Les facteurs qui augmentent la force des contractions gastriques sont ceux qui
augmentent également l’activité de sécrétion gastrique.
2. Sécrétion gastrique
La muqueuse gastrique est constituée d’un certain nombre de cellules :
-Cellules muqueuses sécrétant du mucus
-Cellules bordantes également appelées cellules pariétales, sécrètent du HCl et
des facteurs intrinsèques qui sont des glycoprotéines permettant l’absorption de la
vitamine B12 dans l’intestin grêle
-Cellules principales synthétisant un précurseur d’enzymes protéolytiques : le
pepsinogène
-Cellules G : cellules endocrines situé au fond des glandes gastriques et sécrétant
de la gastrine
L’ensemble des sécrétions des différentes cellules de la muqueuse gastrique est appelé suc
gastrique.
HCl
Cette sécrétion confère à l’estomac une acidité très importante puisque le pH gastrique = 1-2
Ce pH acide va permettre de tuer les nombreuses bactéries ingérées par les aliments et il est
nécessaire à l’activation de la pepsine.
Pepsinogène
Il est clivé sous action du HCl en pepsine qui va permettre de débuter la digestion chimique
des protéines. La pepsine permet de couper les protéines pour former des polypeptides. La
pepsine est une enzyme active à pH acide (estomac) et inactive à pH alcalin (duodénum où
pH = 7).Il y a synthèse de précurseurs pour éviter la digestion des protéines à l’intérieur
même des cellules productrices.

Mucus
Il forme une épaisse couche au niveau de la muqueuse gastrique, cette couche est considérée
comme une barrière protectrice car elle est riche en bicarbonate ce qui permet d’inactiver
l’action de la pepsine.
Rq : la muqueuse gastrique possède des cellules épithéliales qui sont reliées par des jonctions
serrées. L’épithélium gastrique se renouvelle environ tous les 3 à 6 jours ce qui permet le
renouvellement des cellules potentiellement endommagées.
Un ulcère gastrique est une érosion de la paroi de l’estomac. De nombreux facteurs peuvent
augmenter le risque d’ulcères, ce sont des facteurs augmentant la sécrétion d’HCl et
diminuant la sécrétion de mucus : alcool, café, certains médicaments notamment les AINS
(aspirine). Une bactérie est responsable des ulcères : Helicobacter pylori : bact. résistant à
l’acidité et qui va traverser le mucus pour se fixer à l’épithélium ce qui va détruire la couche
protectrice.
Hormones
C’est la gastrine qui a un rôle essentiel dans la régulation de la sécrétion et de la motilité
gastrique. C’est une hormone stimulatrice.
3. Régulation de la sécrétion et de la motilité gastrique
La sécrétion et la motilité gastrique sont sous la dépendance de mécanismes nerveux et
hormonaux. On va avoir des stimuli qui augmentent ou diminuent la motilité et la sécrétion.
Ces stimuli proviennent de l’encéphale, de l’estomac ou de l’intestin grêle.
On distingue 3 phases : céphalique, gastrique et intestinale.
Les stimuli gastriques et céphaliques augmentent la sécrétion et la motilité gastrique alors que
les stimuli intestinaux diminuent ces paramètres.
Phase céphalique
Elle commence avant que les aliments ne pénètrent dans l’estomac, elle permet de préparer
l’estomac à la digestion (arrivée des aliments). Il s’agit d’un réflexe médié par les fibres
parasympathiques, en particulier le nerf vague. Ce réflexe va être activé après stimulation de
récepteurs : buccaux, olfactifs, visuels, pharyngiens au moment de la déglutition. Les stimuli
sont donc l’odeur, la vue, le gout des aliments, la mastication et la déglutition.
Phase gastrique
C’est la phase où la motilité et la sécrétion sont maximales. La distension des parois de
l’estomac entraine la stimulation des mécanorécepteurs qui envoient des influx nerveux au
bulbe rachidien : centre nerveux qui va, à son tour, stimuler les fibres nerveuses
parasympathiques afin d’activer la sécrétion et la motilité.
A coté de ces réflexes nerveux, on a des réflexes intrinsèques (locaux) fortement actif dans
cette phase. Ils s’activent suite à l’étirement de l’estomac.

Dans les parois de la muqueuse gastrique, il y a beaucoup de neurones regroupés sous forme
de plexus et participant aux réflexes locaux.
Durant cette phase, il existe une régulation hormonale avec sécrétion de gastrine par les
cellules endocrines de l’estomac. Cette hormone va être stimulé et ca excréter principalement
en réponse à 3 stimuli : protéines, alcool, caféine.
L’alcool et le café vont stimuler la sécrétion acide de l’estomac même en absence d’aliments
ce qui peut être à l’origine d’irritations de la muqueuse gastrique.
Des émotions (peur, anxiété,…) peuvent ralentir la digestion dans l’estomac car elles vont
stimuler le système nerveux sympathique.
Phase intestinale
Elle est très importante car la vitesse d’évacuation gastrique dépend de la capacité digestive
du duodénum.
Stimuli inhibiteurs :
Les lipides, car la digestion et l’absorption ont lieu uniquement dans
l’intestin grêle. Ces phénomènes sont plus lent que pour les autres aliments et
tant que les lipides présent dans le duodénum n’ont pas été digérés et
absorbés, le passage supplémentaire du contenu gastrique est inhibé.
Les acides. Normalement l’acidité du chyme est neutralisée par les ions
bicarbonates sécrétés par le pancréas et déversés dans l’intestin grêle. Un
excès d’acide peut inactiver les enzymes digestives duodénales. C’est
pourquoi il est logique que la présence d’acide dans le duodénum inhibe
l’évacuation d’un chyme acide supplémentaire.
La distension intestinale, puisque l’excès de chyme dans le duodénum va
inhiber l’évacuation.
Dans cette phase, il y a 2 composantes :
Nerveuse : on parle de réflexe entéro-gastrique activant les fibres
sympathiques et inactivant les fibres parasympathiques et nerveuses du
système nerveux entérique.
Hormonale : des endocrinocytes (cellules endocrines présentes dans la
muqueuse intestinale) vont sécréter des hormones : les entérogastrones
(sécrétine, GIP : polypeptide inhibiteur gastrique, cholécystokinine). Ces
hormones vont inhiber la sécrétion et la motilité gastrique.

Schémas récapitulatifs
Nerf pneumogastrique Nerf sympathique
(parasympathique)
Réflexes locaux
+ -
Sécrétion, motilité
Inhibition
Activation
Caféine, alcool, protéines Lipides, acidité, distension
Cellules G Endocrinocytes
Gastrine Entérogastrones
+ -
Glandes gastriques
Augmentation sécrétion et motilité Diminution sécrétion et motilité
Pensée, vue, odeur,
Gout des aliments,
mastication, Déglutition.
Mécanorécepteurs gastriques
Excès de lipides, acidité,
distension de l’estomac.
Hypothalamus et bulbe rachidien
Stress
Glandes gastriques
Phase gastrique
Phase intestinale

V. L’intestin grêle
Il est divisé en 3 segments :
-le premier est le duodénum, le plus court d’environ 30cm. C’est le principal site
de digestion où il y a mélange du chyme avec les sécrétions intestinales,
gastriques et biliaires.
-le deuxième est le jéjunum, le plus long de 3 à 4m. C’est le principal site
d’absorption des glucides, des lipides et des protéines. Sa structure est adaptée à
l’absorption car les villosités augmentent considérablement la surface (environ
300m²).
-le troisième est l’iléon qui rejoint le gros intestin au niveau du caecum. C’est le
site d’absorption spécifique pour la vitamine B12, les sels biliaires...
1. Digestion mécanique
Le chyme demeure de 3 à 5h dans l’intestin grêle en moyenne. La motilité est déclenchée par
la distension intestinale via les influx parasympathiques et intrinsèques.
Il y a 2 types de mouvements :
la segmentation : formation d’anneaux de contraction c'est-à-dire que
le contenu de l’intestin est fractionné en petits fragments. Ces anneaux se
forment grâce à la contraction rythmique des fibres musculaires circulaires
(12 à 16 fois par min).Voir schéma poly: Les fibres qui se sont contractées les
premières se relâchent et chaque segment s’unit au segment voisin. Après, on
a la contraction d’autres fibres musculaires situées dans une région différente
ce qui forme de nouveaux fragments. Ce type de mouvement produit un
brassage du chyme et des sucs digestifs.
le péristaltisme : permet la progression longitudinale du bol
alimentaire. Les contractions péristaltiques sont faibles car le chyme avance
dans l’intestin grêle de façon lente (1cm/min).
2. Digestion chimique
a. La sécrétion
Il reste quasiment toute à faire dans l’intestin puisque les glucides et les protéines ne sont que
partiellement dégradés et la digestion des graisses n’a pas encore débutée. Cette digestion
chimique va résulter de l’action combinée du suc intestinal, de la bile et du suc
pancréatique. Pour les rappels anatomiques du foie, voir le schéma du poly : canal
hépatique droit et gauche… On rappelle que le duodénum est situé au carrefour avec le foie
et le pancréas.
 6
6
 7
7
1
/
7
100%