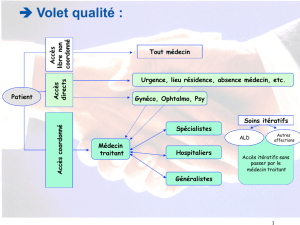
reforme du financement focus sur la remuneration medicale

REFORME DU FINANCEMENT
FOCUS SUR LA REMUNERATION
MEDICALE
PROPOSITION DU KCE
Dr Philippe DEVOS
ABSYM Liège-Luxembourg
Soins Intensifs - CHC Liège

Que changer au financement ?
•Financement déficitaire hospitalier :
–« Augmentation de la dotation du B2 »
•Comment ?
–Faire mieux avec la même enveloppe = ne payer
que pour les lits occupés et justifiés
–Réduire les dépenses = réduire les lits

Lier + le B2 aux DRGs
–Reste inflationniste (cf T2A) puisque reste lié aux
admissions.
–Cout de fonctionnement non évalué. La fédération
hospitalière de France, après avoir été favorable au
T2A demande de faire marche arrière.
–Le T2A a été ré-évalué 10x depuis sa création
–Quid du rôle social de l’hôpital (ex : pédiatrie) ?

Que changer au financement ?
•Financement déficitaire hospitalier :
–« Augmentation de la dotation du B2 »
•Comment ?
–Faire mieux avec la même enveloppe = ne payer
que pour les lits occupés et justifiés
–Réduire les dépenses = réduire les lits
–Augmenter l’enveloppe = transférer des sous

Honoraire « pur »
•Retirer ce qui est prélevé
–MAHA 2014 : 40%
•Médicotech 59,1% - Autres 19,1%
–La partie « personnel » : BMF
–La partie « matériel » : fond d’invest. cogéré
–Une partie « qualité » : fond qualité cogéré
–Une partie « solidarité » : cogérée avec le dir.
Méd. : maternité, hygiène, sécurité, gardes, …
–Evite que l’hôpital ait un intérêt au volume
d’actes : au contraire même.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%