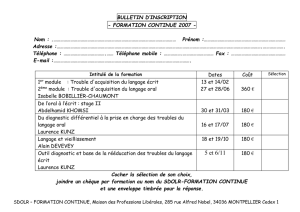
Médecine du travail: Absence de longue durée et arrêt de travail

Forum Med Suisse 2011 ;11(1–2):5–6 5
HigHligHts 2010:MÉDECiNE DU tRAVAil
Absence de longue durée et arrêt de travail prolongé:
n’avez-vous rien oublié?
Laurence Wasem
Introduction
En Suisse, depuis 2008 une absence du poste de travail
pour maladie ou accident est dite de longue durée dès
trente jours d’arrêt de travail. Elle peut faire directement
l’objet d’un signalement àl’Assurance-Invalidité (AI)
dans le cadre de la détection précoce, par le patient, son
employeur,unproche de l’assuré ou encore son médecin
traitant. Case-manager,assureur,médecin-conseil, em-
ployeur,responsable de ressources humaines, gestion-
naire de dossiers, nombreux sont les intervenants qui
jalonnent le parcours du patient-travailleur.Contraire-
ment àcertaines croyances, tous les «professionnels»
qui gravitent autour du patient n’ont ni les mêmes in-
térêts, ni les mêmes contraintes et encore moins les
mêmes niveaux de formation. Dans de nombreuses si-
tuations, la spécificité et l’expérience du médecin du tra-
vail permettraient de sortir de douloureuses et coûteuses
impasses.
Actuellement
Une sorte de méthodologie d’évaluation de l’absence de
longue durée est en vigueur dans la plupart des entre-
prises qui ne disposent pas de service de santé au
travail. Après un temps déterminé d’arrêt de travail, le
patient-travailleur est supposé revenir, sinon à son
poste, du moins dans l’entreprise. Selon la taille de
cette dernière et son domaine d’activité, des mesures
précoces de suivi d’absence se mettent très rapidement
en place – ou s’enlisent. Pour l’employeur, le retour est
attendu pour autant que le cahier des charges puisse
être rempli ou tout au moins qu’une activité aménagée
soit compatible avec les intérêts de l’entreprise.
Pour l’assureur,perte de gain ou invalidité, et pour le
médecin-conseil, la recherche de critères objectifs d’in-
capacité de travail fait sous-entendre que l’on consi-
dère le travailleur comme un individu neutre et stan-
dard. Il est beaucoup insisté dans la littérature de
médecine assécurologique sur l’évaluation normative,
par ailleurs bien connue en médecine du travail. Dans
cette même approche, l’estimation du taux d’incapa-
cité de travail d’un individu particulier,ilnedevrait
pas être fait mention de ses caractéristiques particu-
lières telles que sa langue maternelle, son statut social,
ses origines ethniques, etc. Apparemment trop sou-
vent, les médecins traitants ont tendance àévoquer
des paramètres caractérisant leurs patients, mais dont
les assureurs et médecins-conseil ne peuvent intégrer
les individualités.
Quand a posteriori on analyse l’octroi de rentes d’assu-
rance invalidité pour motif psychique par exemple,
n’est-il pascurieux de retrouver une sur-représentation
de femmes élevant seules leurs enfants, ou d’immigrés
de niveau de formation très basique qui maîtrisent mal
unedenos quatre langues nationales? Dans un souci de
réserver les rentes ou prestations à ceux qui en ont
réellement besoin, et parallèlement de relever le défi de
l’économie des caisses, des barèmes sont institués
visant à permettre une équité de reconnaissance des
conséquences de handicaps divers.
Dans le langage assécurologique, mais également ma-
nagérial, on veut établir les limitations fonctionnelles,
c’est-à-dire la liste des opérations que l’employé devrait
effectuer mais ne peut pas, du fait de son problème de
santé. Habituellement, ces limitations fonctionnelles
sont exprimées en nombre de kg de charge à soulever,
en durée de posture déterminée, en nombre de km à
parcourir, etc. Ces unités sont faciles à accepter mais
qu’il s’agisse de limiter le service au guichet, l’effectif
des élèves d’une classe, voilà que cela suscite autant de
crispations que si l’on proposait de passer au dessert
sans avoir fini la soupe …
Quelle unité appliquer pour quantifier le degré de ten-
sion d’un secteur, le nombre de collaborateurs en
conflit dans un bureau? Dans un article de référence
[1], après avoir bien prévenu les médecins traitants de
rester objectifs, il est tout de même admis que les
chances de réinsertion sont aussi fonction du réseau de
personnes qui peuvent être mobilisées et motivées à
trouver des solutions pour le retour d’un employé après
un arrêt de travail de longue durée … Les auteurs, plu-
tôt du pôle assureur, vont même aller jusqu’à proposer
au médecin traitant de prendre contact avec l’em-
ployeur ou le responsable de ressources humaines afin
de trouver des solutions efficaces. De telles attentes
sont souvent vaines puisqu’il est difficile pour un prati-
cien de se plier à un tel exercice. Il n’a d’ailleurs pas de
formation spécifique sur laquelle il pourrait s’appuyer.
Si l’on ne veut pas réduire le patient-employé à une
entité infantilisée, si l’on veut éviter de se poser en
patriarche, certes débonnaire, mais pas très profes-
sionnel, une autre approche est nécessaire.
Vers quoi il faudrait évoluer
Dans les entreprises qui bénéficient d’un service médi-
cal de santé au travail, l’employé qui tombe malade est
souvent déjà identifié, fait l’objet d’un monitoring des
risques professionnels inhérents à sa tâche: Des visites
Laurence Wasem
L’ auteur certifie
qu’aucun conflit
d’intérêt n’est
lié à cet article.

Forum Med Suisse 2011 ;11(1–2):5–6 6
HigHligHts 2010:MÉDECiNE DU tRAVAil
de postes, qui se font notamment en cas d’analyse des
dangers (en particulier important à mettre à jour par
rapport aux femmes enceintes), ou lors de réseaux
organisés pour résoudre des conflits. Pour les spécia-
listes en santé et sécurité au travail, la réinsertion est
un de leurs domaines de compétences. Un lien est créé
entrelecollaborateur et l’instance médicale déontologi-
quement neutre de l’entreprise. A ce propos, relevons
que le médecin du travail et l’infirmière de santé au tra-
vail, seuls à même d’apprécier l’interface entre santé et
travail, sont formés spécifiquement pour occuper leur
rôle dans la dialectique employeur-employé.
L’ évaluation de l’aptitude au poste de travail, en parti-
culier après un arrêt de travail de longue durée, est
l’occasion pour le médecin du travail de faire le bilan
des problèmes de santé dont a souffert le travailleur et
de parcourir avec lui les ressources dont il dispose en-
core, tout en les inscrivant dans la perspective d’activi-
tés qui pourraient être maintenues. De par sa connais-
sance de l’entreprise, ses contacts avec les supérieurs
hiérarchiques et les responsables de gestion du person-
nel, le médecin du travail, ou quand il y a lieu, l’infir-
mière spécialisée en santé au travail, peuvent émettre
des propositions réalistes pour faire revenir précoce-
ment un collaborateur. Le cas échéant, une analyse er-
gonomique ou des examens complémentaires peuvent
permettre d’affiner les conditions de reprise d’activité.
Une visite de pré-reprise permet de vérifier dans quelle
mesure le patient est prêt à revenir à son poste et de
quel aménagement il pourrait avoir besoin. Parallèle-
ment, le médecin du travail s’assurera qu’au niveau de
l’entreprise, les collègues et supérieurs ont véritable-
ment préparé son retour en activité. Le patient, quant à
lui, est souvent très reconnaissant de savoir que sa si-
tuation est suivie de façon appropriée, professionnelle,
par le médecin du travail ou l’infirmière d’entreprise
qui connaît son parcours individuel.
La détermination de l’aptitude, aptitude sous réserve
ou inaptitude à effectuer une tâche par le médecin du
travail devrait permettre à l’assureur d’apprécier les
taux de capacité de travail, converti en prestations, de
façon plus pertinente qu’actuellement. Si l’on en croit
les recours d’assurés en augmentation contre les dé-
cisions de l’Assurance-Invalidité, qui de gratuits sont
devenus coûtant pour l’assuré, il s’avère nécessaire de
bien évaluer les handicaps, si possible en amont des
tribunaux.
Conclusion
Il serait souhaitable que le domaine de la réinsertion
professionnelle … se professionnalise! Il est temps de
faire intervenir des spécialistes plutôt que de laisser
s’affronter les sumotori de l’évaluation de l’incapacité
de travail ou de l’estimation du taux d’invalidité …
Dans ce match de sumo, on pourrait se lasser de voir un
héros porter les couleurs de l’Assurance-Invalidité, un
autre le drapeau du case-manager,tandis qu’un troi-
sièmeconcourt pour l’assuranceperte de gain (fig. 1 x).
Et dans le public, respectueusement assis, des respon-
sables de ressources humaines suivent attentivement
les protagonistes, surprenant d’agilité juridique, avec
leurs différents poids financiers, qui s’entrechoquent
dans un bruit de chairs éclaffées inimitable … Dans ce
combat, il ne resterait plus au patient-travailleur qu’un
rôle possible: celui du cercle de pierre, bien brossé, sur
lequel évoluent, piétinent, trébuchent les héros. N’est-il
pas temps que cela change?
Correspondance:
Dr Laurence Wasem
RueduMoulin 3
CH-1110Morges
laurence.wasem@yahoo.fr
Référence
1Olivieri M, Kopp HG, Stutz K, Klipstein A, Zollikofer J. Principes fon-
damentaux de l’appréciation médicale de l’exigibilité et de la capacité
de travail. 1ère partie. Forum Med Suisse. 2006;6 (18):420–31.
Figure 1
Match de sumo (Wikimedia Commons).
1
/
2
100%