Kyphoplastie - Département d`Anesthésie du CHIPS

Kyphoplastie
Nouvelle technique dans le
traitement percutané des
tassements vertébraux
Dr S JAZIRI, Dr N ELEUCH , DAR CHIPS
DEFINITION
C’est l’injection percutanée de ciment au sein
d’un corps vertébral distendu préalablement
à l’aide de ballonnets créant des cavités
intrasomatiques
(Belkoff SM et al. Spine 2001, AJNR 2001)

INDICATIONS
Tassement ostéoporotique
récent ++
Métastases
Myélome
Fractures traumatiques
CONTRE -
INDICATIONS
Coagulopathies
Infections
Fracture instable ou
multifragmentaire
Atteint de l'arc postérieur
Fracture datant de plus de trois
mois
Pas de neurochirurgien de
disponible
Grossesse
AVANTAGES DE LA
KYPHO
Création d’une cavité intracorporéale
Réduction de la fréquence des fuites de ciment extracorporéales
Amélioration de la douleur
Stabilisation fracture
Restauration de la hauteur vertébrale
Gain en hauteur : Diminution du risque de fracture des vertèbres
adjacentes
Gain en angle : Diminution de l’angle de cyphose et du moment
fléchissant
Sous AG / AL
Bloc Opératoire sous scopie
Abord transpédiculaire
Positionnement en décubitus ventral en lordose
Changement de la position du ballon fréquente (min.3mm des
plateaux)
•
Durée : 1 h à 1 h 30 (En fonction du nombre de vertèbres)
Patience ++++
INTERVENTION

COMPLICATIONS
Embolie par
:
passage de ciment dans la circulation sanguine
embolies pulmonaires de tissu hématopoïétique osseux intravertébral
Fuite ciment :
Postérieur sans conséquences clinique
dans le disque
Neurologiques : 0
Infectieuses : 0
Femme de 78 ans, ASA II, GIIPII, 2EV
HTA, Myélome depuis 6 ans découvert à l’occasion d’une
fracture du fémur
Appendicectomie
allergies : 0
Kyphoplastie pour dans 4 jours
lieu de la consultation d’anesthésie : service de chirurgie
ambulatoire
Cas Clinique
En SSPI
Arrivée de la patiente à 12h 39 sous O
2
au masque
Prélèvement fait en SSPI mais négatif
ECG : RRS à 74 ppm
Perfusion continue d’intralipide à 10ml/H sur 2h
Stabilité neurologique, hémodynamique et respiratoire
En SSPI
Arrêt de la l’intralipide (iLip)
Aphasie (Re largage?)
Remise empirique sous Intralipide sur 24h
Durée de séjour en SSPI : 6h

Points positifs
Chance
AL = MAR absent mais derrière la porte
Chariot d’ALR en Salle 8
Disparition immédiate des signes à l’injection d’iLip : Dg +
Bien
Détection rapide des premiers signes par l’IADE : logorrhée, hypotension,
bradycardie à complexes larges (rythme ventriculaire)
Appel immédiat du MAR à la logorrhée
Feuilles d’anesthésie bien entretenue et précise
Standardisation de la place de l’iLip dans le chariot d’ALR avec protocole écrit
tenue de la feuille de SSPI
Points négatifs
A la Consultation d’anesthésie:
lieu, la date de la consultation
absence de concertation Chir/MAR, Technique chirugicale nouvelle
En per opératoire:
absence du respect du protocole anesthésique proposé
banalisation du geste sous AL (MAR/CHIR) en DV +++
difficulté de prélévements biologique
absence de preuve diagnostic de l’incident mais arguments cliniques
complexité et durée du geste
complexité du protocole iLip
Idée antidote pour chir = sécurité
Points à améliorer
Respect du lieu et de la date de la CA
Communication MAR/CHIR
Eviter effet ping pong en cas d’incident = Malade +++
Protocole iLip à revoir et à porter de main ds le chariot
nécessaire pour le bilan d’urgence prêt à l’emploi
Toxicité des
anesthésiques locaux
•
Sur le SNC
•
Cardiaque
•
Sur la fibre nerveuse
•
Musculaire
•
Méthémoglobinémie
•
Porphyries
•
Allergie
Bupivacaine
•
Femme 18 ans, primipare, HTA gravidique + protéinurie
•
Anesthésie péridurale, test aspi négatif, dose test lidocaïne 2% (4ml)
•
Bupivacaïne 0,25% (6ml), test aspi -, O2 pour mauvaise tolérance
fœtale, appel obstétricien pour césarienne
•
100µg fentanyl puis 10ml bupivacaïne 0,5%( test aspi -)
•
H+90s: Agitation, clonies face et membres, test aspi +
•
TTT anti-épileptique (diazépam) + bolus 100ml intralipide 20% puis
400ml IVL
•
H+120s: Récupération complète sans déficit
Spence and all. Anesthesiology 2007 Sep
Ropivacaïne
•
Femme 84 ans
•
Bloc axillaire 40 ml ropi 1% (8 ml/kg)
•
H+15 min: vertiges, somnolence puis crise généralisée tonico-clonique
O2+thiopental
•
H+17 min: ESV, bradycardie puis asystolie
RCP+adrénaline (1-1-1mg), KTVC et KTA
•
H + 27 min: Intralipide 20%: 100 ml puis10 ml/min (total: 4ml/kg)
Récupération activité cardiaque efficace
•
ECG, tropo, ETO -, pas de dosage plasmatique de Ropivacaïne
Litz and all. Anaesthesia 2006

Toxicité sur le SNC
•
1/600 à 1/1000 blocs
•
Première manifestation avant les troubles cardiaques sauf
pour la Bupi
•
Signes annonciateurs :
1.
Paresthésie des lèvres,
2.
étourdissement,
3.
bourdonnement,
4.
Diplopie
5.
Somnolence
6.
Frissons, trémulations, nystagmus, gêne à la parole
•
convulsions
•
Coma
Toxicité cardiaque
•
Effet sur la conduction intra ventriculaire
•
Bloc intraventriculaire majoré par la tachycardie
•
Effet inotrope négatif
Toxicité cardiaque
•
Collapsus cardio-vasculaire
par dépression de la contractilité
myocardique
•
Troubles du rythme cardiaque :
•
Tachycardie ;
•
bradycardie parfois extrême ;
•
bloc de conduction avec élargissement du QRS.
•
tachycardie ventriculaire,
•
torsade de pointes
•
fibrillation ventriculaire
•
asystolie
Prévention de la toxicité
systémique
•
voie veineuse
•
ECG, PA, SpO2
•
Aspiration
•
Dose test
•
O2 systématique
•
Surveillance clinique étroite
•
Selon technique recommandée (neurostimulation, écho?)
•
Respecter les doses maximales
•
Nouveaux anesthésiques locaux
•
La prévention ne passe pas par les mélanges
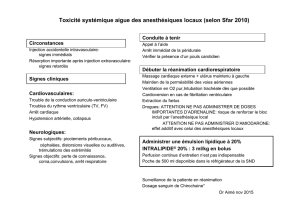
Conduite à tenir immédiate
•
Premiers signes d’intoxication: rassurer, arrêt de l’injection d’anesthésique
local, demander de l’aide
•
Préserver la liberté des voies aériennes
•
Administrer de l’oxygène à FiO2 100% et assurer une ventilation adéquate
(l’hyperventilation favorise la correction d’une acidose métabolique)
•
Traiter les convulsions par benzodiazépines, thiopental ou propofol à dose
titrée.
•
Evaluer l’état cardio-circulatoire et en suivre l’évolution au cours de la
réanimation
Remplissage +/- ephedrine si hypotension
Bradycardie bien tolérée :la respecter sinon atropine, adrénaline
Traitement prioritaire symptomatique de
l’arrêt cardiorespiratoire
•
Recourir aux protocoles standardisés de réanimation
cardiorespiratoire et de traitement des troubles du rythme
cardiaque
•
Massage cardiaque prolongé
•
Intubation orotrachéale dès que possible et ventilation à FiO2
100%
•
Maintien de l’hémodynamique avec de faibles doses d'adrénaline
i.v., les bolus d'adrénaline doivent être limités à 5-10 µg/kg pour
éviter la tachycardie ventriculaire ou la fibrillation
•
Cardioversion possible en cas de fibrillation ventriculaire - ne pas
injecter d'amiodarone
•
Une réanimation prolongée peut être nécessaire
: lutter contre acidose,
hypeapnie, hypoxie, hyperkaliémie
 6
6
1
/
6
100%