2012.12.11 ESR identitovigilance

1
1
Les événements significatifs de
radioprotection en radiothérapie
déclarés à l’ASN
-Identitovigilance-
11 décembre 2012
Autorité de sûreté nucléaire
Direction des rayonnements ionisants et de la santé (DIS)
Aurélie Isambert – Paul Cillard
2
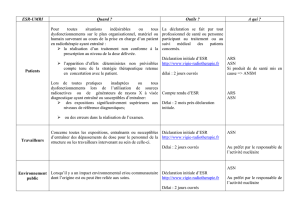
Critère de déclaration 2.1 :
(Patients soumis à une exposition à
visée thérapeutique)
Evénément devant faire l’objet d’une déclaration à l’ASN :
[…]
Evenement lié à une erreur d’identification de patient
ou de données :
- Erreur d’identification de patient (y compris les cas pour
lesquels les 2 tratiements en jeu concernent la même
localisation et des volumes similaires) ;
- Sélection de données ne correspondant pas au patient en
cours de traitement (y compris les cas pour lesquels les
deux traitements en jeu concenent la même localisation et
de volumes similaires);
- …
Critère 2.1 – guide ASN n°16
3
n
°
1Identification du patient
n
°
2La première séance à blanc
n
°
3Comment analyser vos événements significatifs
de radioprotection ?
n
°
4Quels ESR déclarés à l’ASN ? (à paraître)
Eclairage sur un axe de progrès identifié collégialement
Chiffres clés et décryptage
Identification de démarche de progrès
Témoignages
La sécurité du Patient - pour une
dynamique de Progrès
Inscription : http://www.asn.fr/index.php/Les-activites-controlees-par-l-ASN/Utilisations-
medicales/La-radiotherapie/Bulletin-La-securite-du-patient 4
n
°
1- Identification du patient
La sécurité du Patient - pour une dynamique de Progrès

2
5
Les ESR déclarés à l’ASN
liés à une erreur d’identité
44 déclarations en 2010
49 déclarations en 2011,
env. 20 % des
ESR déclarés
une trentaine au 13 nov. 2012
0%
30%
60%
Identification Positionnement Dose Géométrie
2010
2011
2012 (au 13 novembre)
6
Les ESR déclarés à l’ASN
liés à une erreur d’identité en 2011
Principaux facteurs contributifs
identifiés
1. l’organisation du travail
2. le patient
3. les outils et dispositifs techniques
7
Principaux facteurs contributifs
L’organisation du travail :
insuffisance d’échange d’information entre les deux
manipulateurs présents au poste de traitement. Le manipulateur
M1 a sélectionné le dossier informatique du patient P1 pendant que
le manipulateur M2 installait le patient P2,
période de changement d’équipe de manipulateurs avec
notamment pour conséquence la présence de trop nombreux
manipulateurs au poste de traitement,
perturbation de l’activité de l’oncologue-radiothérapeute lors de la
pose des calques de repérage dans le cas particulier d’un traitement
par radiothérapie stéréotaxique,
charge de travail importante liée à la pratique de « surbooking »
avec deux rendez-vous à la même heure sur une même machine de
traitement.
8
Le patient :
ressemblance physique entre deux patients,
patients malentendants, maîtrisant mal le français, âgés, ou très
affaiblis amenés en brancard : suite au questionnement du
manipulateur, ces patients ont confirmé une identité qui n’était
pas la leur,
homonymie (1 cas) ou similitude (1 cas) dans les noms de
famille.
Principaux facteurs contributifs

3
9
Les outils et dispositifs techniques :
absence de photographie du patient dans le dossier papier
et/ou informatique,
panne d’accélérateur ayant conduit à reporter les patients sur
une deuxième machine de traitement identique, avec pour
conséquence une surcharge de travail sur cette machine.
Principaux facteurs contributifs
10
•La répartition des tâches entre les différents manipulateurs a-t-
elle été clairement définie ?
•L’organisation des périodes de changement d'équipe a-t-elle
été étudiée ?
•Les conditions permettant d'éviter les interruptions inopinées
d'activité de l’oncologue- radiothérapeute ont-elles été mises en
place ?
•Les caractéristiques des patients (par exemple difficultés à
communiquer) ont-elles été prises en compte dans la définition des
activités et dans l’analyse des risques ?
•Quelle organisation a été prévue en cas de perturbation de
l’activité (patient adressé en urgence, panne d’accélérateur…) ?
Pistes pour approfondir l’analyse
11
3 recommandations :
•ajout systématique d’une photographie au dossier papier et
informatique,
•changement de la procédure d’identification avec la mise en place
du questionnement actif : c’est le patient qui décline son identité
au lieu de répondre à l’appel d’un manipulateur,
•dans le cas des traitements par radiothérapie stéréotaxique :
- réalisation d’une double vérification des calques de repérage avant le
début du traitement,
- réalisation d’une séance à blanc sans patient pour vérifier la
cohérence du dossier patient,
- organisation du travail limitant la perturbation de l’activité de la
personne en charge de la mise en place des calques.
Recommandations issues du retour
d’expérience des établissements déclarants
12
Certains centres explorent des solutions innovantes d’un
point de vue technologique :
•solution basée sur l’utilisation de données biométriques ou
morphométriques (voir expérience du centre Oscar Lambret, Lille),
•code barre sur les cartons de rendez-vous et les accessoires des
patients (voir expérience du centre Henri Becquerel, Rouen),
•système fondé sur une technologie radiofréquence
permettant d’identifier le patient, les accessoires et les éléments
de contention
.
Initiatives innovantes
1
/
3
100%