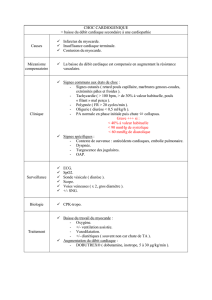
Insufficance cardiaque: epidémiologie, pathophysiologie

CURRICULUM Swiss Medical Forum Nr. 1/2 10 janvier 2001 4
Introduction
Grâce aux mesures de préventions et aux pro-
grès thérapeutiques, le taux de mortalité de ma-
ladie coronarienne adapté à l’âge a continuel-
lement diminué ces 30 dernières années dans
les pays occidentaux. Sa contrepartie est une
augmentation continuelle de l’incidence et de la
prévalence de l’insuffisance cardiaque, s’expli-
quant surtout par le viellissement de la popula-
tion et la survie prolongée des patients corona-
riens et en plus par d’autres facteurs. Le syn-
drome d’insuffisance cardiaque comporte une
forte morbidité et mortalité et occasionne des
frais astronomiques. Des progrès essentiels ont
été réalisés ces dernières années dans la com-
préhension de la pathophysiologie complexe de
l’insuffisance cardiaque; ils se traduisent déjà
en partie thérapeutiquement.
Cet article se propose de passer en revue les
concepts actuels de la pathophysiologie et les
données d’épidémiologie clinique de l’insuffi-
sance cardiaque.
Epidémiologie
Les données épidémiologiques concernant l’in-
suffisance cardiaque doivent être interprétées
avec prudence. Des divergences méthodolo-
giques, des définitions différentes de l’insuffi-
sance cardiaque, des caractéristiques démo-
graphiques non-identiques, ont provoqués des
résultats d’études parfois contradictoires. Mal-
gré ces réserves, diverses études épidémiolo-
giques soigneusement effectuées aux USA et en
Europe ont permis de mettre en relief quelques
éléments importants. On ne dispose que de peu
de données épidémiologiques concernant l’in-
suffisance cardiaque en Suisse. La situation de-
vrait cependant y être comparable aux autres
pays européens.
Incidence et prévalence. Selon des études
déjà anciennes, l’incidence annuelle de l’insuf-
fisance cardiaque serait d’environ 0,1–0,5%
dans la population générale. Elle double envi-
ron avec chaque décennie et le taux annuel dé-
passe les 3% chez les patients de plus de 75 ans.
Les hommes sont plus souvent atteints que les
femmes [1–3]. Aucune de ces études ne s’ap-
puyait sur des mesures objectives de la dys-
fonction cardiaque, ce qui limite grandement
leur valeur en raison des lacunes des diagnos-
tics uniquement cliniques. L’étude «Hillingdon»
récemment publiée a été effectuée selon les
critères définis par l’Association européenne
de cardiologie. L’incidence générale de l’insuf-
fisance cardiaque dans cette étude est de 0,13%
avec une augmentation de 0,002% chez les
patients âgés de 25 à 34 ans à 1,16% chez les
patients âgés de plus de 85 ans. L’âge moyen au
moment du diagnostic est de 76 ans. L’inci-
dence en fonction de l’âge et du sexe dans cette
étude est présentée dans le tableau 1. De nom-
breuses études ont également montré une
grande variation dans le taux de prévalence
de l’insuffisance cardiaque. La prévalence de
l’insuffisance cardiaque est estimée entre
0,3–2,4% dans la population générale avec une
augmentation à 3,0–13% chez les patients de
plus de 65 ans [1–3]. Deux études de popula-
tion se basant sur des mesures échocardiogra-
phiques publiées en 1997 ont trouvé une pré-
valence de dysfonction systolique ventriculaire
gauche de 2,9–3,7%. Environ la moitié des
patients était asymptomatique [3]. L’entité cli-
Insuffisance cardiaque:
épidémiologie,
pathophysiologie
P. Rickenbacher*
* Cardiologie,
Clinique médicale universitaire,
Hôpital Cantonal Bruderholz
Correspondance:
PD Dr P. Rickenbacher
Cardiologie
Clinique médicale universitaire
Hôpital Cantonal
CH-4101 Bruderholz
Peter[email protected]
Figure 1.
Incidence de
l’insuffisance car-
diaque en fonction
de l’âge et du sexe
dans l’étude
Hillingdon [4].

CURRICULUM Swiss Medical Forum Nr. 1/2 10 janvier 2001 5
nique indépendante d’insuffisance cardiaque
due à une dysfonction diastolique n’a été re-
connue que depuis une dizaine d’année. Elle
prédomine chez environ un tiers des cas d’in-
suffisance cardiaque, et spéciellement fréquem-
ment à l’âge avancé.
Etiologie. L’insuffisance cardiaque est l’abou-
tissement de processus pathologiques nom-
breux et variés altérant la fonction cardiaque.
La maladie coronarienne et l’hypertension,
seules ou en combinaison, sont aujourd’hui
dans les pays occidentaux les causes les plus
fréquentes d’insuffisance cardiaque [1, 2, 5]. Le
tableau 1 est une liste générale des étiologies de
l’insuffisance cardiaque. La fréquence des dif-
férentes étiologies dans des études de popula-
tion est résumée dans le tableau 2. Selon les
grandes études cliniques des dernières années,
une maladie coronarienne est à l’origine de l’in-
suffisance cardiaque dans jusqu’à 75% des cas.
Morbidité. La qualité de vie est plus atteinte lors
d’insuffisance cardiaque que lors d’atteinte par
la majorité des autres maladies internes chro-
niques. De plus, la qualité de vie se péjore avec
la progression de la maladie. 85% des patients
insuffisants cardiaques sonttraités ambulatoire-
ment selon des estimations américaines. L’insuf-
fisance cardiaques est la seconde raison cardio-
logique de consultation en cabinet après l’hyper-
tension [3]. La fréquence d’hospitalisation pour
décompensation d’insuffisance cardiaque a
doublé durant les quinze dernières années. Elle
est à l’origine d’au moins 5% des hospitalisa-
tions dans les services de médecine des hôpitaux
anglais. Ce diagnostic vient en tête pour les
hospitalisations de patients plus âgés de 65 ans.
29 à 47% des patients doivent être réhospitali-
sés dans les 3 à 6 mois suivant leur sortie [1–3].
Pronostic. Le pronostic d’insuffisance car-
diaque est particulièrement sombre et compa-
rable à celui de nombreuses tumeurs malignes.
C’est un fait peu perçu généralement. Dans
l’étude Framingham par exemple, seuls 25%
des hommes et 38% des femmes survivent 5
ans après la pose du diagnostic d’insuffisance
cardiaque. La survie moyenne est de 1,7 ans
pour les hommes et de 3,2 ans pour les femmes.
La plupart des études épidémiologiques longi-
tudinales de longue durée ont eu lieu avant
l’emploi généralisé des inhibiteurs de l’enzyme
de conversion. Le Tableau 3 résume les carac-
téristiques cliniques et la mortalité obtenues
dans les grandes études cliniques et épidémio-
logiques. Les études cliniques ont permis de
mettre en évidence l’amélioration significative
du pronostic sous traitement. Il est remar-
quable de constater une mortalité plus élevée
dans les études épidémiologiques que dans les
études randomisées cliniques, alors que l’on
Tableau 2. Etiologies de l’insuffisance cardiaque d’après des études
épidémiologiques.
Etiologie (%) Métaanalyse de Etude Framingham* Etude Hillingdon
31 études Hommes Femmes
Ischémique 50 59 48 36
Non-ischémique 50 41 52 64
Hypertensive 4 70 78 14
Idiopathique 18 0 0 0
Maladie valvulaire 4 22 31 7
Autres 10 7 7 10
Inconnues 13 0 0 34
* Total supérieur à 100%, une maladie coronarienne pouvant s’ajouter à une maladie
hypertensive.
Modifié d’après [5].
Tableau 1. Liste des étiologies importantes d’insuffisance cardiaque.
Maladie coronarienne • Infarctus du myocarde
• Ischémie
Hypertension artérielle
Cardiomyopathie • Dilatative (familiale, infectieuse,
toxique, nutritive, endocrine,
obstétrique, collagénoses,
neuromusculaire, idiopathique)
• Hypertrophique / obstructive
• Restrictive (p. ex. amyloïdose,
sarkoïdose, hémochromatose)
• Obliterative
Maladie cardiaque valvulaire et congénitale • Pathologie mitrale
• Pathologie de la valve aortique
• communication interauriculaire
et ventriculaire
Troubles du rythme • Tachycarde
• Bradycarde
• Flutter et fibrillation auriculaire
Drogues, médicaments • Alcool
• Cocaïne
• Médicaments cardiotoxiques
(p. ex. adriamycine, doxorubicine,
zidovudine)
• Médicaments cardio-dépresseurs
(p. ex. béta-bloquants, antagonistes
du calcium)
Insuffisance cardiaque «high-output» • Anémie
• Thyréotoxicose
• Fistules artérioveineuses
• Maladie de Paget
Maladie du péricarde • Péricardite constrictive
• Epanchement péricardique
Insuffisance cardiaque droite primaire
Hypertension pulmonaire
Insuffisance tricuspidienne
Modifié d’après [5]

CURRICULUM Swiss Medical Forum Nr. 1/2 10 janvier 2001 6
pourrait s’attendre à une prédominance des cas
d’insuffisance cardiaque plus légers dans la po-
pulation des études épidémiologiques. Ceci
s’explique par les critères de sélection des
études randomisées (patients plus jeunes,
moins de cas de maladies coronariennes ou
valvulaires, comorbidité plus faible). Les pre-
miers indices montrent tout de même que les
progrès thérapeutiques ont amélioré le pronos-
tic non seulement dans le cadre d’études
contrôlées, mais également dans la pratique cli-
nique quotidienne [6]. Les résultats mentionnés
ci-dessus concernent uniquement les patients
atteints de dysfonctionnements systoliques; le
pronostic semble être plus favorable avec une
mortalité annuelle d’environ 8% inférieure
pour les patients d’atteinte à prédominance
diastolique.
Coûts pour la santé publique. L’insuffisance
cardiaque pèse lourdement sur le budget de la
santé et accapare à elle seule 1 à 2% des res-
sources globales disponibles dans les pays oc-
cidentaux. Environ deux tiers des frais concer-
nent les hospitalisations. Les coûts augmentent
évidemment avec le degré de séverité de l’in-
suffisance cardiaque.
Pathophysiologie
L’insuffisance cardiaque est une maladie multi-
systémique limitant principalement le fonction-
nement du cœur, des vaisseaux, des reins et des
muscles. Elle peut être définie du point de vue
hémodynamique comme l’incapacité du cœur
de pomper, en présence d’une volémie et de
conditions de remplissages normales, le sang
en pression et volume suffisant pour l’orga-
nisme. Une insuffisance de la fonction ventri-
culaire gauche avec baisse du volume-minute
cardiaque et de la tension provoque, indépen-
damment du type d’atteinte, par l’augmenta-
tion de la pression murale du myocarde, une
activation des barorécepteurs et par la diminu-
tion de la perfusion tissulaire à l’activation de
différents mécanismes de contre-régulation:
vasoconstriction pour maintenir la pression
systémique et élévation de la contractilité du
myocarde et expansion des volumes pour amé-
liorer les performances cardiaques. Ces méca-
nismes permettent une stabilisation à court
terme de la fonction du myocarde et la perfu-
sion des organes vitaux. A long terme cepen-
dant, l’activation prolongée de ces mécanismes
contribue gravement à la progression de l’in-
suffisance cardiaque et un cercle vicieux se dé-
veloppe ainsi.
L’insuffisance cardiaque chronique était consi-
derée dans le passé comme un problème avant
tout cardio-rénal, qui devait en conséquence
être traité par diurétiques pour diminuer la
Tableau 3. Caractéristiques des patients et mortalité à un an
dans des études cliniques et épidémiologiques.
Toutes données en pourcentage.
Etudes cliniques
Etude Date Thérapie NYHA* âge H FE MC Mortalité
Pla T
VHeFT I 86 Hy/ISDN 2-3 58 100 30 44 19,5 12,1
CONSENSUS 87 Enalapril 4 71 71 – 73 52 36
VHeFT II 91 Enalapril 2-3 61 100 29 52 13†9
SOLVD-T 91 Enalapril 2-3 61 80 25 71 15,6 12
SOLVD-P 92 Enalapril 1-2 59 89 28 83 5,1 5,1
US Carvedilol 96 Carvedilol 2-3 58 77 22 47 11,2 4,8
DIG 97 Digoxin 2-3 63 78 28 70 10,2 11
CIBIS II 99 Bisoprolol 3-4 61 81 28 50 13,2 8,8
MERIT-HF 99 Metoprolol 2-3 64 77 28 65 11 7,2
RALES 99 Spironol. 3-4 65 73 25 54 25 19
Etudes épidémiologiques
Framingham 93 – – 70 51 – 54 17
MacIntyre 00 – – 75 47 – – 44,5
NYHA: Classe NYHA prédominante des patients inclus, H = Hommes,
FE = Fraction d’éjection ventriculaire gauche, MC = Maladie coronarienne,
Pla = Placébo, T = Traitement actif, Hy/ISDN = Hydralazine/Isosorbiddinitrate,
† Hydralazin/Isosorbiddinitrate, Spironol. = Spironolactone.
Références des travaux cités disponible chez l’auteur.
Figure 2.
Activation neurohormonale lors
d’insuffisance cardiaque.
Les systèmes vasoconstricteurs
et antinatriurétiques prédominent
avec la progression de la maladie.
Progression de l’insuffisance cardiaque
Vasodilatation
– natriurèse et diurèse
Augmentation de la vasoconstriction
– rétention sodique et volémique
– effet «cardiotoxique»
ANP
BNP
Adrénaline
NO
Prostaglandine
Sympathique
Système RAA
Endothéline
Vasopressine

CURRICULUM Swiss Medical Forum Nr. 1/2 10 janvier 2001 7
rétention volémique et par médicaments ino-
tropes positifs pour augmenter la contractilité
cardiaque. Une meilleure compréhension des
mécanismes hémodynamiques déplaça le
centre d’intérêt sur la vasoconstriction péri-
phérique dans les années 80 et la pharmaco-
thérapie visait à obtenir une vasodilatation. Si
ces traitements permettaient d’améliorer les
symptômes de l’insuffisance cardiaque, ils ne
parvenaient cependant ni à freiner sa progres-
sion ni à influencer favorablement le pronostic.
Activation neurohormonale. Le concept
d’activation neurohormonale a révolutionné la
compréhension de la pathophysiologie de la
progression de l’insuffisance cardiaque ces dix
dernières années et est à la base des traite-
ments médicamenteux modernes [7]. Différents
indices soulignent l’importance clinique de ce
concept. Les taux plasmatiques élevés de diffé-
rents systèmes hormonaux sont observés déjà
lors de dysfonctions ventriculaires gauches en-
core asymptomatiques; ces taux augmentent
encore avec la progression du degré de sévérité
de l’insuffisance cardiaque. Ces hormones sont
des marqueurs pronostiques et finalement la
baisse de leurs taux plasmatiques sous traite-
ment corrèlent avec une amélioration de la
morbidité et de la mortalité. Les systèmes
neurohormonaux les plus importants et leurs
effets principaux sont résumés dans la Figure 2.
Le système sympathique est activé très préco-
cement lors d’insuffisance cardiaque. Des taux
de catécholamines circulant élevés provoquent
une vasoconstriction sytémique et rénale, ils
ont une activité inotrope et chronotrope posi-
tive, ils augmentent la résorption sodique et ac-
tivent le système rénine-angiotensine-aldosté-
rone avec taux de rénine, angiotensine II et al-
dostérone élevés. L’angiotensine II a une acti-
vité similaire à celle de la noradrénaline sur les
vaisseaux et les reins (en partie à travers la sé-
crétion d’aldostérone). En plus de l’activation
systémique de l’angiotensine-rénine-aldosté-
rone, on a pu documenter une synthèse locale
de l’angiotensine II avec une activité auto- et
paracrine de cette hormone dans différents or-
ganes, notamment dans le cœur. De plus, les
études de ces dernières années ont montré que
l’aldostérone possède, en plus de son activité
minéralocorticoïde connue, une influence di-
recte sur le myocarde et les vaisseaux. L’endo-
théline, une substance vasoconstrictrice puis-
sante, est produite par l’endothèle des vais-
seaux et par le cœur et est également très
impliquée dans la régulation de la fonction
myocardiaque, du tonus vasculaire et de la ré-
sistance périphérique lors d’insuffisance car-
diaque. Finalement, la sécrétion de vasopres-
sine, via les barorécepteurs, est élevée lors d’in-
suffisance cardiaque et contribue à la rétention
volémique et à l’augmentation de la résistance
périphérique. En sus des mécanismes qui vien-
nent d’être décrits, tous ces systèmes hormo-
naux possèdent, du moins au niveau des
preuves expérimentales, une activité «cardio-
toxique» directe (cf. le paragraphe «remode-
ling»).
Ces systèmes de vasoconstriction endogène et
de rétention volémique sont soumis physiologi-
quement à l’activité régulatrice sensible de sys-
tèmes antagonistes au travers d’interactions
complexes. Ainsi, l’ANP (atrium natriuretic
peptide) et le BNP (brain natriuretic peptide),
membres du groupe des peptides natriuré-
tiques, semblent jouer un rôle dans l’insuffi-
sance cardiaque. L’ANP au niveau des oreil-
lettes, le BNP au niveau des ventricules sont sé-
cretés lors de dilatation auriculaire et de pres-
sion de remplissage augmentée. Les peptides
natriurétiques provoquent une dilatation, aug-
mentent la natriurèse et ont une activité anti-
proliférative au niveau du myocarde. Ils sont
donc considérés comme les antagonistes de
l’angiotensine II. L’insuffisance cardiaque chro-
nique est accompagnée de dysfonction endo-
théliale avec diminution de la vasodilatation en-
dothéliale, due au moins partiellement à une
synthèse et une sécrétion diminuée et égale-
ment à une déactivation accélérée du monoxide
d’azote («nitric oxide», NO) Par contre, la syn-
thèse de NO semble élevée au niveau du cœur et
de la musculature squelettique. Le NO, par dif-
Figure 3.
Cercle vitieux dans l’insuffisance
cardiaque. Voir le texte pour
explications
atteinte de myocarde
modification
hémodynamique activation
neurohormonale
cytokines
inflammatoires stress
oxidatif
remodeling
progression de
l’insuffisance cardiaque syndrome
d’insuffisance cardiaque

CURRICULUM Swiss Medical Forum Nr. 1/2 10 janvier 2001 8
férents mécanismes dépendant de sa concen-
tration, peut provoquer une apoptose, avoir des
effets cardiocytotoxiques et modifier la contrac-
tilité lors d’insuffisance cardiaque. L’adrénomé-
duline est un peptide, décrit en 1993 pour la pre-
mière fois, très répandu dans le système cardio-
vasculaire. L’adrénoméduline a une forte acti-
vité vasodilatatrice et natriurétique et antago-
nise aussi bien le système rénine-angiotensine
que celui de l’endothéline. Le taux plasmatique
de ce peptide est élevé lors d’insuffisance car-
diaque. Son rôle exact ainsi que celui d’autres
systèmes hormonaux impliqués, comme les
prostaglandines par exemple, dans la patho-
physiologie de l’insuffisance cardiaque reste à
être élucidé.
En résumé, l’insuffisance cardiaque est carac-
térisée par des activations hormonales avec
déséquilibre et par la prédominance des sys-
tèmes vasoconstricteurs et antinatriurétiques
sur leur systèmes antagonistes. Des effets car-
diotoxiques directs semblent avoir une impor-
tance déterminante pour la progression de l’in-
suffisance cardiaque en plus des effets rénaux
et hémodynamiques.
Les cytokines proinflammatoires. L’insuffi-
sance cardiaque chronique est également ca-
ractérisée par l’élévation du taux plasmatique
de quelques cytokines proinflammatoires (tumor
necrosis factor alpha, interleukin 1 beta, 2 et 6)
et de leur récepteurs/récepteurs antagonistes
solubles. Les cytokines inflammatoires sont
exprimées au niveau du myocarde insuffisant.
En plus de leur effet inotrope négatif connu, ces
cytokines doivent certainement agir à long
terme par leur influence marquée sur la phé-
notypie des myocytes et sur la matrice extra-
cellulaire pour la pathophysiologie de l’insuffi-
sance cardiaque chronique. Au moins une par-
tie de leur action est effectuée via le NO [8].
Stress oxidatif. Les patients insuffisants car-
diaques chroniques souffrent de «stress oxida-
tif» élevé en raison de l’activité diminuée des
systèmes antioxidatifs et de la production aug-
mentée d’oxigènes réactifs. Le stress oxidatif
semble, à l’instar des cytokines, toucher le
myocarde en engendrant des changements
fonctionnels et structurels et être impliqué dans
le «remodeling».
Remodeling. Le concept de «remodeling» ré-
sume les mécanismes fondamentaux à la base
de la dysfonction myocardiaque progressive lors
d’insuffisance cardiaque. Le remodeling car-
diaque peut être défini comme des modifica-
tions d’expression génique au niveau molécu-
laire, cellulaire et interstitiel, se manifestant cli-
niquement par des atteintes modifiant la taille,
la forme et le fonctionnement du cœur [9]. Ces
modifications touchent tant les myocites (chan-
gements phénotypiques avec hypertrophie,
contractilité diminuée, nécrose, apoptose) que
la matrice extra-cellulaire (perte de collagène et
fibrose influencée par les métaloprotéinases).
Développé initialement pour expliquer les pro-
cessus post infarctus du myocarde, ce modèle
s’applique aux transformations moléculaires,
biochimiques et mécaniques communes à toute
insuffisance myocardiaque, indépendamment
de l’étiologie pathologique initiale. Le remode-
ling cardiaque est influencé par des change-
ments hémodynamiques, des activations neuro-
hormonales, des cytokines, et par d’autres mé-
canismes (Figure 3). Se réferrer à la litérature
pour un survol plus détaillé des connaissances
actuelles des mécanismes cellulaires et molécu-
laires impliqués dans l’insuffisance cardiaque.
Perspectives
L’incidence et la prévalence de l’insuffisance
cardiaque vont augmenter en raison du viellis-
sement de la population. L’insuffisance car-
diaque restera donc également une préoccupa-
tion centrale du système de la santé dans le
nouveau millénaire. Les progrès rapides de la
recherche fondamentale devraient élargir
considérablement la compréhension de la pa-
thophysiologie de l’insuffisance cardiaque et
déboucher sur de nouvelles approches théra-
peutiques.
Remerciements
Remerciements à M. le Dr P. E. Schlageter,
Médicine interne FMH, Habshagstr. 13, 4153
Reinach, pour la revue critique du manuscrit et
pour ses suggestions judicieuses.
Quintessence
L’insuffisance cardiaque est fréquente, invalidisante, chère et mortelle.
L’incidence et la prévalence ont dans la population des taux respectifs de
0,1–0,5% par an et de 0,3–2,4% et augmente exponentiellement avec
l’âge avancé.
Une maladie coronarienne et l’hypertension artérielle sont les étiologies les
plus fréquentes dans les pays occidentaux. Le pronostic reste très réservé
malgré les progrès thérapeutiques.
L’insuffisance cardiaque est une maladie multisystémique caractérisée par
des modifications hémodynamiques, par des activations et désequilibres
neurohormonaux, par la sécretion de cytokine et par le stress oxidatif.
Le remodeling est un concept pathophysiologique résumant les mécanismes
moléculaires et cellulaires complexes aboutissant à un dysfonctionnement
cardiaque progressif.
 6
6
1
/
6
100%