Lire l`article complet

Mise au point
Mise au point
La Lettre du Neurologue - Vol. XI - n° 3 - mars 2007
80
L’examen électromyographique de l’épaule
Electromyographic studies of the shoulder
P. Petiot*
POINTS FORTS
La région anatomique de l’épaule est complexe : il faut donc
bien connaître les principales caractéristiques fonctionnelles
et l’innervation des muscles périscapulaires.
Les principaux troncs nerveux sont les suivants : nerf long
thoracique, axillaire, sus-scapulaire, spinal et musculo-cutané
surtout.
Les troncs primaires supérieurs, secondaires antéro-
externes et postérieurs sont les structures plexiques impli-
quées dans cette région.
La réalisation de l’électromyogramme de l’épaule peut
être assez facilement standardisée en suivant une stratégie
d’exploration prédé nie.
Cet examen doit aboutir à un diagnostic topographique
précis en diff érenciant une atteinte tronculaire, plexique
ou radiculaire.
Les indications sont nombreuses, mais nettement domi-
nées par les causes traumatiques, infl ammatoires et néopla-
siques en cas de pathologie tronculaire ou plexique.
RÉSUMÉ
Les indications de l’examen électroneuromyographique de
l’épaule sont nombreuses (pathologies traumatiques, mono-
ou multineuropathies infl ammatoires, in ltrations néopla-
siques, complications de la radiothérapie, etc.). Cependant,
l’étude des conductions des troncs nerveux et/ou des racines
de l’épaule ou l’analyse électromyographique des muscles
périscapulaires sont parfois délicates, car il s’agit d’une région
anatomique assez complexe. Il est donc très important de
bien connaître les diff érentes techniques utilisables en pra-
tique quotidienne a n de préciser au mieux le diagnostic
topographique et le pronostic des processus lésionnels
neuromusculaires le plus souvent impliqués au niveau de
l’épaule.
Mots-clés : Électromyogramme – Épaule – Névralgie amyo-
trophiante – Plexopathie brachiale – Radiculopathie cervi-
cale.
SUMMARY
The indications of electroneuromyographic exploration of
shoulder are frequent (traumatic diseases, infl ammatory
mono- ou multineuropathy, malignant invasion, radiation-
induced brachail plexopathy…). Conduction studies or
electromyography of muscles around scapula are often
diffi cult because this anatomical region is complex. It is
very important to know the diff erent electromyographical
techniques used near scapula for an optimal analysis of
topographical diagnosis and to defi ne the prognosis of
neuromuscular lesions encountered in this anatomical
region.
Keywords: Electromyography – Shoulder – Neuralgic
amyotrophy – Brachial plexopathy – Cervical radiculo-
pathy.
* Service de neurologie et d’explorations fonctionnelles neurologiques, hôpital de la Croix-
Rousse, Lyon.
L’
examen électromyographique de l’épaule est une explo-
ration réputée diffi cile (1, 2). Il s’agit d’une région ana-
tomique complexe (3), et cet examen est de réalisation
délicate à la fois pour le patient (car assez douloureux) et pour
le praticien (exploration souvent longue, muscles diffi ciles à
piquer). Les demandes sont cependant assez fréquentes, et les
réponses que l’on attend de l’électromyographiste doivent être
précises. Il est donc indispensable de réaliser une exploration
exhaustive afi n de pouvoir faire face aux diff érentes situations
que l’on peut rencontrer dans la pratique quotidienne (4-6). Il n’y
a pas de “recette miracle”, mais nous proposons une démarche
analytique “standardisée” de cette région anatomique qui permet
de répondre à la plupart des questions posées.
LES GRANDS “ACTEURS”
Les muscles périscapulaires sont nombreux et leur innervation
dépend de plusieurs troncs nerveux ; certains sont moteurs purs
(M), d’autres sensitivomoteurs (SM) :
nerf long thoracique (M) :
muscle grand dentelé ;
nerf spinal (M) :
muscles sterno-cléido-mastoïdien et trapèze ;
•
•

Mise au point
Mise au point
Omoplate
Rachis Angulaire
Chef supérieur
du trapèze
Petit pectoral
Grand dentelé
Grand dentelé
Grand dentelé
Angulaire
Chefs moyen
et inférieur
du trapèze
Rhomboïde
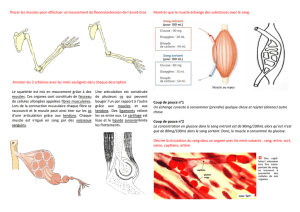
Schéma.
Anatomie “fonctionnelle” de l’épaule.
Implications fonctionnelles des diff érents muscles dans les mou-
vements de l’omoplate.
La Lettre du Neurologue - Vol. XI - n° 3 - mars 2007
81
nerf sus-scapulaire (M) :
muscles sus- et sous-épineux ;
nerf axillaire (SM) :
muscles deltoïde et petit rond ;
nerf musculo-cutané (SM) :
muscles biceps, brachial antérieur
et coracobrachial ;
autres :
nerf des muscles rhomboïde et angulaire (M), nerf
sous-scapulaire pour le muscle sous-scapulaire (M), nerf des
muscles pectoraux (M), nerf des muscles grand dorsal et grand
rond (M).
Parmi les structures plexiques et radiculaires concernées par
cette région, il faut retenir surtout les suivantes :
racines C5 et C6 (SM) :
muscles deltoïde, sus- et sous-scapu-
laires, rhomboïdes, biceps brachial et long supinateur ;
tronc primaire supérieur du plexus brachial (SM) :
idem ;
troncs secondaires du plexus brachial (SM) :
postérieur
(radio-circonfl exe) et antéro-externe (médian à l’avant-bras et
musculo-cutané).
LES PRINCIPALES PATHOLOGIES
Les aff ections concernant les structures nerveuses ou muscu-
laires de cette région sont nombreuses ; nous en retiendrons
ici les principales (1-6).
Les pathologies traumatiques
(3) : elles sont les plus fréquentes
(luxation de l’épaule, étirement ou arrachement du plexus
brachial supérieur après accident de moto, chirurgie ORL ou
thoracique, etc.). Une bonne connaissance de l’anatomie de
cette région est impérative afi n de répondre précisément à nos
collègues chirurgiens, qui sont les principaux demandeurs de
ces explorations dans ce contexte. Il est en eff et déterminant
de bien préciser le niveau lésionnel (radiculaire ou plexique en
particulier), car l’attitude thérapeutique ne sera pas la même.
Le overused syndrome
(3) : il est plus rare (entrapment du
nerf sus-scapulaire du volleyeur, par exemple).
Les pathologies infl ammatoires :
le syndrome de Parsonage-
Turner (6), avec sa chronologie habituelle associant une douleur
initiale insomniante le plus souvent proximale, suivie quelques
jours plus tard d’un défi cit atrophique habituellement sévère et
persistant plusieurs mois (12 à 18 mois au moins). Exception-
nellement, il s’agit d’une pathologie familiale (7).
Les pathologies tumorales
(8) : elles sont souvent très doulou-
reuses en cas d’infi ltration tumorale du plexus brachial, par exemple.
Il peut s’agir aussi de complications souvent tardives de la radio-
thérapie (plexopathie postradique), qui s’accompagnent souvent
de myokimies cliniques ou, parfois, uniquement électriques.
Les entrapments :
ils sont beaucoup plus exceptionnels que
pour les atteintes tronculaires distales du membre supérieur.
Idiopathiques :
on range sous cette appellation certaines
atteintes tronculaires indolores isolées, parfois rapprochées
du syndrome de Parsonage-Turner (paralysie isolée du muscle
grand dentelé, atteinte isolée du nerf spinal).
Origine musculaire :
la présentation clinique de la myopa-
thie facio-scapulo-humérale est parfois extrêmement frustre,
pouvant presque se limiter à un scapula alata asymétrique très
trompeur.
•
•
•
•
•
•
•
•
•
•
•
•
•
•
ANATOMIE FONCTIONNELLE
On conseille au lecteur de se rapporter aux traités d’anatomie,
mais le schéma ci-dessous résume les principales fonctions des
muscles “périscapulaires”.
LES PRINCIPAUX DIAGNOSTICS TOPOGRAPHIQUES
Nerf long thoracique (C5, C6 et surtout C7)
Il innerve le muscle grand dentelé (qui s’insère du bord spinal
de l’omoplate aux neuf premières côtes), abducteur et fi xateur
de l’omoplate lors de l’antépulsion.
Son déficit se caractérise par le classique décollement de
l’omoplate constaté en antépulsion, avec position de l’omo-
plate au repos en hyperadduction. Le patient se plaint d’une
faiblesse musculaire proximale qu’il décrit surtout lors des
mouvements d’élévation, d’antépulsion et d’hyperabduction
du bras.
L’examen électromyographique de ce muscle (9) est parfois
proposé par voie postérieure (bord externe de la pointe de
l’omoplate), mais il est préférable de choisir la voie antérieure
(fi gure 1, p. 82). Il faut repérer la 3e ou la 4e côte un peu en
dedans de la ligne axillaire antérieure en la saisissant fermement
entre l’index et le majeur afi n de bien cibler l’aiguille dans une
direction perpendiculaire à la côte jusqu’au contact du périoste
(petite douleur au contact). On explore alors facilement les
digitations antérieures du muscle grand dentelé, où l’on peut
enregistrer des activités spontanées de dénervation, souvent
nombreuses en cas de processus neurogène, et enregistrer un
tracé de contraction lors d’un mouvement en antépulsion pour
évaluer la perte en unité motrice.
L’étude de la latence de ce tronc nerveux après stimulation au
niveau de la région sus-claviculaire et réception par électrodes
cutanées est diffi cile ; il est préférable d’étudier cette latence
avec réception à l’aiguille (3,9 ± 0,6 ms).

Mise au point
Mise au point
Figure 1.
Muscle grand dentelé : technique d’exploration par
“voie antérieure”.
Figure 2.
Chef supérieur du trapèze : exploration sans diffi culté
au repos et après élévation du moignon de l’épaule.
Figure 3.
Chef moyen du trapèze : exploration à mi-chemin entre
le bord spinal de l’omoplate et le rachis.
Figure 4.
Chef inférieur du trapèze : exploration au repos et après
hyperélévation du bras.
La Lettre du Neurologue - Vol. XI - n° 3 - mars 2007
82
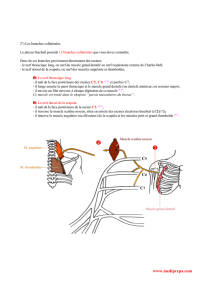
Nerf spinal (branche externe)
Il innerve le muscle sterno-cléido-mastoïdien (souvent épargné
dans les pathologies traumatiques de cette région, en particulier
après chirurgie cervicale) et surtout les trois chefs (supérieur,
moyen et inférieur) du muscle trapèze, qui participe à l’élévation,
à l’abaissement et à l’adduction de l’omoplate.
En cas de défi cit du muscle trapèze, le patient se plaint souvent
d’une faiblesse musculaire très proximale lors des mouvements
d’abduction et de fl exion du bras. À l’examen, il existe au repos
un abaissement de l’épaule, un écartement du bord spinal de
l’omoplate qui s’accentue lors des mouvements d’abduction du
bras et non par la fl exion antérieure.
Les trois chefs du trapèze peuvent être explorés à l’aiguille
(fi gures 2, 3 et 4) au repos et lors des mouvements d’élévation
du moignon de l’épaule (chef supérieur), d’hyperadduction de
l’omoplate (chef moyen ; aiguille à mi-chemin sur la ligne reliant
le bord spinal de l’omoplate au rachis) et d’hyperélévation des
bras (chef inférieur ; aiguille à la jonction 2/3 externe et 1/3
interne de la ligne reliant la pointe de l’omoplate au rachis). On
peut étudier leur latence respective après stimulation cervicale
en arrière du muscle sterno-cléido-mastoïdien (fi gure 5) [respec-
tivement 2,1 ± 0,2 ms ; 3 ± 0,2 ms ; 4,6 ± 0,3 ms]. Cependant,
l’exploration du chef supérieur est souvent suffi sante, car les
atteintes isolées des chefs moyen et inférieur sont très excep-
tionnelles. D’autre part, les chefs moyen et inférieur sont souvent
d’exploration diffi cile en cas de souff rance neurogène sévère, car
il existe alors une atrophie considérable de ces chefs musculaires
qui rend leur exploration à l’aiguille très délicate.

Mise au point
Mise au point
Figure 5.
Stimulation du nerf spinal : stimulateur en arrière
du muscle sterno-cléido-mastoïdien.
Figure 6.
Muscle sus-épineux : exploration un travers de doigt
au-dessus de l’épine de l’omoplate, jusqu’au périoste de la fosse
sus-épineuse.
Figure 7.
Muscle sous-épineux : exploration 2 à 3 travers de doigt
en dessous de l’épine de l’omoplate, jusqu’au périoste de la fosse
sous-épineuse.
Figure 8.
Chef postérieur du deltoïde : exploration au repos et
après extension du bras.
La Lettre du Neurologue - Vol. XI - n° 3 - mars 2007
83
Nerf sus-scapulaire (C5, C6)
Ce tronc nerveux arrive dans la région en passant dans l’échan-
crure coracoïdienne ; il innerve ensuite le muscle sus-épineux, puis
passe dans le défi lé spinoglénoïdien pour innerver le muscle sous-
épineux. Ainsi, selon le site lésionnel (échancrure coracoïdienne
ou défi lé spinoglénoïdien), le muscle sus-épineux pourra être
indemne (10). Le muscle sus-épineux participe à l’abduction du
bras et le muscle sous-épineux est surtout un rotateur externe.
Cliniquement, une souff rance de ce tronc nerveux se caractérise
par un défi cit partiel de l’abduction (participation conjointe du
deltoïde) et/ou un défi cit de la rotation externe (avec avant-bras
fl échi à 90°).
L’examen à l’aiguille (fi gures 6 et 7) est assez facile à condition
d’aller perpendiculairement jusqu’au contact du périoste (douleur
au contact) dans la fosse sus- et sous-épineuse, en retirant ensuite
l’aiguille de 1 à 2 mm. Les repères se placent par rapport au point
médian de l’épine de l’omoplate (respectivement un travers de
doigt au-dessus et 2 à 3 travers de doigt au-dessous). Les latences
sont enregistrées après stimulation au niveau de la région sus-
claviculaire (respectivement 2,7 ± 0,5 ms et 3,3 ± 0,5 ms).
Nerf axillaire
(C5 surtout, C6, tronc secondaire postérieur)
Après sa sortie du trou carré de Velpeau, le nerf axillaire vient
cravater en arrière le col chirurgical de l’humérus et innerve au
passage le deltoïde (chef postérieur, moyen puis antérieur) et le
petit rond. Le deltoïde participe à l’abduction du bras par son
chef moyen, à sa fl exion par son chef antérieur et à son extension
par son chef postérieur. Le petit rond est un rotateur externe
du bras. Il donne aussi un rameau cutané pour l’innervation
sensitive du moignon de l’épaule.
En cas de lésion du nerf axillaire, il existe un défi cit de l’abduction
avec atrophie du galbe de l’épaule, accompagné d’un défi cit sensitif
de la face externe et supérieure du bras. On note aussi une faiblesse
pour les mouvements de fl exion et d’extension du bras.
On peut analyser la conduction du nerf axillaire par la latence
obtenue après stimulation au niveau de la région sus-clavicu-
laire et réception sur le chef moyen par électrodes cutanées ou
électrode-aiguille (3,9 ± 0,5 ms).
Surtout, l’examen à l’aiguille permet d’explorer les diff érents chefs
du deltoïde, ce qui ne pose pas de grosses diffi cultés techniques.
L’analyse du chef postérieur est importante dans les pathologies
traumatiques, où ce chef musculaire est souvent le premier
à être concerné par la réinervation débutante (fi gure 8).

Mise au point
Mise au point
Figure 9.
Muscle coracobrachial : son exploration permet de pré-
ciser le niveau lésionnel d’une atteinte du nerf musculo-cutané
par rapport à ce muscle.
Figure 10.
Branche sensitive du musculo-cutané : la stimulation
au pli du coude accroche le tendon du biceps.
Figure 11.
Muscle rhomboïde : exploration du grand rhomboïde
le long du bord interne de l’omoplate.
La Lettre du Neurologue - Vol. XI - n° 3 - mars 2007
84
Nerf musculo-cutané
(C5, C6, tronc secondaire antéro-externe)
Il innerve le muscle biceps brachial mais aussi les muscles coraco-
brachial et brachial antérieur, qui participent à la fl exion du bras
et de l’avant-bras. Il donne une branche sensitive pour le bord
externe de l’avant-bras.
Cliniquement, le défi cit de la fl exion du bras s’accompagne
d’une abolition du réfl exe bicipital. On retrouve également une
bande d’hypoesthésie à la face externe de l’avant-bras, jusqu’à
la base du pouce.
L’examen du biceps à l’aiguille ne pose aucune diffi culté ; on peut
également déterminer une latence après stimulation proximale
(4,5 ± 0,6 ms). L’exploration du muscle coracobrachial (fi gure 9)
est importante dans certaines pathologies traumatiques afi n de
connaître le niveau lésionnel par rapport à ce muscle. Enfi n, il
faut toujours étudier la branche sensitive, qui est très facile-
ment analysable en routine ; l’électrode de réception est placée
à la face externe de l’avant-bras (mi-distance) et la stimulation
est appliquée au pli du coude, en accrochant le bord externe
du tendon bicipital (fi gure 10).
Nerf du rhomboïde et de l’angulaire (C5 surtout)
Ce tronc nerveux est rarement exploré en pratique courante,
car son atteinte isolée est exceptionnelle.
En revanche, l’exploration à l’aiguille du muscle rhomboïde est
intéressante dans les souff rances radiculaires C5 (fi gure 11).
Autres troncs nerveux
L’exploration du muscle grand rond est diffi cile et peu réalisable
en pratique.
En revanche, l’examen à l’aiguille des muscles pectoraux est
parfois demandé en cas d’atrophie isolée de ce chef musculaire,
afi n de diff érencier une atrophie d’origine neurogène d’une
agénésie rencontrée au cours du syndrome de Poland (accom-
pagné souvent de malformations osseuses digitales).
 6
6
1
/
6
100%