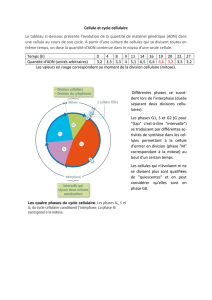
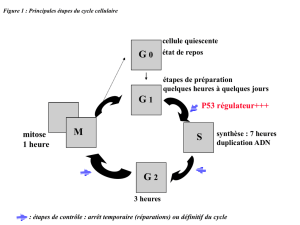
b. Amélioration du potentiel des vaccins ADN

VETAGRO SUP
CAMPUS VETERINAIRE DE LYON
Année 2013 - Thèse n°
FONCTIONNALITE, SECURITE ET IMMUNOGENICITE
DE TROIS NOUVEAUX VACCINS ENCODANT
LA TERT CANINE, FELINE OU HYBRIDE
DESTINES A UN FUTUR USAGE THERAPEUTIQUE
CONTRE LES CANCERS DU CHIEN ET DU CHAT
THESE
Présentée à l’UNIVERSITE CLAUDE-BERNARD - LYON I
(Médecine - Pharmacie)
et soutenue publiquement le 2 juillet 2013
pour obtenir le grade de Docteur Vétérinaire
par
Gabriel CHAMEL
Né (e) le 21 décembre 1988
à Chamonix Mont-Blanc

1
VETAGRO SUP
CAMPUS VETERINAIRE DE LYON
Année 2013 - Thèse n°
FONCTIONNALITE, SECURITE ET IMMUNOGENICITE
DE TROIS NOUVEAUX VACCINS ENCODANT
LA TERT CANINE, FELINE OU HYBRIDE
DESTINES A UN FUTUR USAGE THERAPEUTIQUE
CONTRE LES CANCERS DU CHIEN ET DU CHAT
THESE
Présentée à l’UNIVERSITE CLAUDE-BERNARD - LYON I
(Médecine - Pharmacie)
et soutenue publiquement le 2 juillet 2013
pour obtenir le grade de Docteur Vétérinaire
par
Gabriel CHAMEL
Né (e) le 21 décembre 1988
à Chamonix Mont-Blanc

2

3
Départements et corps enseignant du campus vétérinaire
devLyon de VETAGRO SUP
Civilité
Nom
Prénom
Unités pédagogiques
Grade
M.
ALOGNINOUWA
Théodore
Unité pédagogique Pathologie du bétail
Professeur
M.
ALVESDEOLIVEIRA
Laurent
Unité pédagogique Gestion des élevages
Maître de conférences
Mme
ARCANGIOLI
Marie-Anne
Unité pédagogique Pathologie du bétail
Maître de conférences
M.
ARTOIS
Marc
Unité pédagogique Santé Publique et Vétérinaire
Professeur
M.
BARTHELEMY
Anthony
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences Contr
actuel
Mme
BECKER
Claire
Unité pédagogique Pathologie du bétail
Maître de conférences
M.
BELLI
Patrick
Unité pédagogique Pathologie morphologique et clini
que des animaux de compagnie
Maître de conférences Contr
actuel
Mme
BELLUCO
Sara
Unité pédagogique Pathologie morphologique et clini
que des animaux de compagnie
Maître de conférences
Mme
BENAMOUSMITH
Agnès
Unité pédagogique Equine
Maître de conférences
M.
BENOIT
Etienne
Unité pédagogique Biologie fonctionnelle
Professeur
M.
BERNY
Philippe
Unité pédagogique Biologie fonctionnelle
Professeur
Mme
BONNETGARIN
Jeanne-Marie
Unité pédagogique Biologie fonctionnelle
Professeur
Mme
BOULOCHER
Caroline
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences
M.
BOURDOISEAU
Gilles
Unité pédagogique Santé Publique et Vétérinaire
Professeur
M.
BOURGOIN
Gilles
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
M.
BRUYERE
Pierre
Unité pédagogique Biotechnologies et pathologie de l
a reproduction
Maître de conférences Contr
actuel
M.
BUFF
Samuel
Unité pédagogique Biotechnologies et pathologie de l
a reproduction
Maître de conférences
M.
BURONFOSSE
Thierry
Unité pédagogique Biologie fonctionnelle
Maître de conférences
M.
CACHON
Thibaut
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences Contr
actuel
M.
CADORE
Jean-Luc
Unité pédagogique Pathologie médicale des animaux
de compagnie
Professeur
Mme
CALLAITCARDINAL
Marie-Pierre
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
M.
CAROZZO
Claude
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences
M.
CHABANNE
Luc
Unité pédagogique Pathologie médicale des animaux
de compagnie
Professeur
Mme
CHALVETMONFRAY
Karine
Unité pédagogique Biologie fonctionnelle
Maître de conférences
M.
COMMUN
Loïc
Unité pédagogique Gestion des élevages
Maître de conférences
Mme
DE BOYER DES ROCHES
Alice
Unité pédagogique Gestion des élevages
Maître de conférences Stagi
aire
Mme
DELIGNETTEMULLER
Marie-Laure
Unité pédagogique Biologie fonctionnelle
Professeur
M.
DEMONT
Pierre
Unité pédagogique Santé Publique et Vétérinaire
Professeur
Mme
DESJARDINS PESSON
Isabelle
Unité pédagogique Equine
Maître de conférences Contr
actuel
Mme
DJELOUADJI
Zorée
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
Mme
ESCRIOU
Catherine
Unité pédagogique Pathologie médicale des animaux
de compagnie
Maître de conférences
M.
FAU
Didier
Unité pédagogique Anatomie Chirurgie (ACSAI)
Professeur
Mme
FOURNEL
Corinne
Unité pédagogique Pathologie morphologique et clini
que des animaux de compagnie
Professeur
M.
FRANCK
Michel
Unité pédagogique Gestion des élevages
Professeur
M.
FREYBURGER
Ludovic
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
M.
FRIKHA
Mohamed-Ridha
Unité pédagogique Pathologie du bétail
Maître de conférences
M.
GENEVOIS
Jean-Pierre
Unité pédagogique Anatomie Chirurgie (ACSAI)
Professeur
Mme
GILOTFROMONT
Emmanuelle
Unité pédagogique Biologie fonctionnelle
Professeur
M.
GONTHIER
Alain
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
Mme
GRAIN
Françoise
Unité pédagogique Gestion des élevages
Professeur
M.
GRANCHER
Denis
Unité pédagogique Gestion des élevages
Maître de conférences
Mme
GREZEL
Delphine
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
M.
GUERIN
Pierre
Unité pédagogique Biotechnologies et pathologie de l
a reproduction
Professeur
Mme
GUERINFAUBLEE
Véronique
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
Mme
HUGONNARD
Marine
Unité pédagogique Pathologie médicale des animaux
de compagnie
Maître de conférences
M.
JUNOT
Stéphane
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences
M.
KECK
Gérard
Unité pédagogique Biologie fonctionnelle
Professeur
M.
KODJO
Angeli
Unité pédagogique Santé Publique et Vétérinaire
Professeur

4
Mme
LAABERKI
Maria-Halima
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences Stagi
aire
M.
LACHERETZ
Antoine
Unité pédagogique Santé Publique et Vétérinaire
Professeur
Mme
LAMBERT
Véronique
Unité pédagogique Gestion des élevages
Maître de conférences
Mme
LE GRAND
Dominique
Unité pédagogique Pathologie du bétail
Maître de conférences
Mme
LEBLOND
Agnès
Unité pédagogique Santé Publique et Vétérinaire
Professeur
Mme
LEFRANCPOHL
Anne-Cécile
Unité pédagogique Equine
Maître de conférences
M.
LEPAGE
Olivier
Unité pédagogique Equine
Professeur
Mme
LOUZIER
Vanessa
Unité pédagogique Biologie fonctionnelle
Maître de conférences
M.
MARCHAL
Thierry
Unité pédagogique Pathologie morphologique et clini
que des animaux de compagnie
Professeur
Mme
MIALET
Sylvie
Unité pédagogique Santé Publique et Vétérinaire
Inspecteur en santé publiqu
e vétérinaire (ISPV)
Mme
MICHAUD
Audrey
Unité pédagogique Gestion des élevages
Maître de conférences Stagi
aire
M.
MOUNIER
Luc
Unité pédagogique Gestion des élevages
Maître de conférences
M.
PEPIN
Michel
Unité pédagogique Santé Publique et Vétérinaire
Professeur
M.
PIN
Didier
Unité pédagogique Pathologie morphologique et clini
que des animaux de compagnie
Maître de conférences
Mme
PONCE
Frédérique
Unité pédagogique Pathologie médicale des animaux
de compagnie
Maître de conférences
Mme
PORTIER
Karine
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences
Mme
POUZOTNEVORET
Céline
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences Stagi
aire
Mme
PROUILLAC
Caroline
Unité pédagogique Biologie fonctionnelle
Maître de conférences
Mme
REMY
Denise
Unité pédagogique Anatomie Chirurgie (ACSAI)
Professeur
M.
ROGER
Thierry
Unité pédagogique Anatomie Chirurgie (ACSAI)
Professeur
M.
SABATIER
Philippe
Unité pédagogique Biologie fonctionnelle
Professeur
M.
SAWAYA
Serge
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences
Mme
SEGARD
Emilie
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences Contr
actuel
Mme
SERGENTET
Delphine
Unité pédagogique Santé Publique et Vétérinaire
Maître de conférences
Mme
SONET
Juliette
Unité pédagogique Anatomie Chirurgie (ACSAI)
Maître de conférences Contr
actuel
M.
THIEBAULT
Jean-Jacques
Unité pédagogique Biologie fonctionnelle
Maître de conférences
M.
VIGUIER
Eric
Unité pédagogique Anatomie Chirurgie (ACSAI)
Professeur
Mme
VIRIEUXWATRELOT
Dorothée
Unité pédagogique Pathologie morphologique et clini
que des animaux de compagnie
Maître de conférences Contr
actuel
M.
ZENNER
Lionel
Unité pédagogique Santé Publique et Vétérinaire
Professeur
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
1
/
131
100%