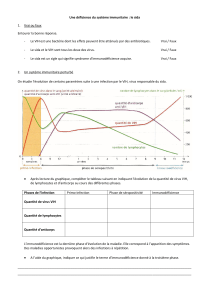
des vaccins anti-VIH

les inhibiteurs
nucléosidiques
augmentent le
risque de
résistance à
l'insuline
Une étude menée par Todd
Brown de l'Université Johns
Hopkins et ses collègues ont
suivi, entre 1999 et 2003,
une cohorte de 533 patients
VIH+ et 755 personnes VIH-
en dosant deux fois par an
l'insuline et la glycémie à
jeun. A la fin de l'étude,
l'ensemble des patients
séropositifs ont présenté un
taux d'hyperinsulinémie et
de résistance à l'insuline
supérieur aux personnes
VIH-.
De plus, chaque année
additionnelle d'exposition
aux INRT a multiplié par
1,08 le risque
d'hyperinsulinémie, reflétant
une hausse de la résistance à
l'insuline.
En revanche, les auteurs
n'ont pas trouvé
d'association entre la
résistance à l'insuline et
l'usage d'antiprotéases et
d'INNRT.
En réalisant une analyse par
molécule, ils ont observé
que la stavudine (Zerit®)
était associée avec le plus
haut risque de résistance à
l'insuline (+20%).
"L'exposition cumulée aux
INRT, mais pas aux
antiprotéases, ni aux INNRT,
semble indépendamment
associée à deux marqueurs
de la résistance à l'insuline",
concluent les auteurs.
La pathogenèse de cet effet
secondaire, ainsi que
l'importance de la résistance
à l'insuline dans l'apparition
du diabète et des maladies
cardiovasculaires, chez les
patients VIH+ traités restent
à déterminer.
Source : AIDS, vol 19 N°13,
2 septembre, p.1.375-83
Moins de
candidoses ches
les personnes
VIH+
Selon une étude européenne
publiée dans The American
Journal of Gastroenterology,
l'incidence de la candidose
oesophagienne chez les
patients VIH+ a connu un
déclin sensible en 10 ans de
1994 à 2004. Cette affection
demeure l'une des plus
fréquentes maladies
définissant le stade sida chez
les patients VIH+
L’étude a été menée à
l'échelle européenne via la
cohorte EuroSida et
consistait à décrire
l'évolution de l'utilisation
des médicaments
antimycotiques, de
l'incidence de la candidose
oesophagienne et des
facteurs associés à l'infection
avant et après l'arrivée des
HAART.
Sur les 9 873 patients qui ne
souffraient pas de candidose
oesophagienne à l'inclusion,
537, soit 15,8%, ont
contracté cette infection par
la suite.
Il y a eu un "net déclin" de
l'incidence des candidoses
oesophagiennes en 10 ans
entre 1994 et 2004, avec une
baisse totale de 95% et une
baisse annuelle de 32%.
Cette baisse annuelle était
statistiquement significative
(-20%) avant l'arrivée des
HAART, mais pas après
l'introduction de ces
traitements.
La proportion de patients
prenant des antimycotiques
a quant à elle diminué, pour
passer de 18% en janvier
1995 à 2% en janvier 2004,
la durée du traitement ayant
baissé sur la même période
de 10 mois à 3 mois.
Les patients les plus âgés et
ceux ayant de faibles taux de
CD4 présentent l'incidence
la plus élevée de candidose
oesophagienne après
l'introduction des HAART.
Source : The American Journal of
Gastroenterology, juillet, vol.100, n°7,
p.1446-1454 et p.1455-1458
Le ténofovir
associé à une
diminution de la
fonction rénale
Une étude menée par Boris
Dominik Jülg et ses
collègues de l'université
Ludwig Maximilian
(Munich, Allemagne) et
rapportée par le journal
AIDS a suivi pendant un an
52 patients VIH+ traités
notamment par ténofovir et
56 patients VIH+ aussi sous
traitement antirétroviral,
mais qui n'avaient jamais
reçu de ténofovir.
Chez les patients traités par
ténofovir, le débit de
filtration glomérulaire était
au départ de 101,36
ml/mn/1,73m2. Il a
commencé à diminuer
rapidement, à 97,79
ml/mn/1,73m2un mois
après le début du traitement,
puis a continuer à descendre
pour atteindre en moyenne
94,48 ml/mn/1,73m2après
un an, soit une baisse de
7,48 ml/mn/1,73m2.
Par comparaison, chez les
patients qui ne recevaient
pas de ténofovir, le débit de
filtration glomérulaire est
resté très stable: 101,47
ml/mn/1,73 m2au départ et
100,6 ml/mn/1,73 m2après
un an.
Même si la baisse observée
dans le groupe traité par
ténofovir reste dans les
limites de la normale, elle
reste progressive et
significative.
Les auteurs mettent en cause
l'accumulation du fumarate
de ténofovir disoproxil dans
le système tubulaire qui doit
augmenter le risque de
dysfonction rénale. Il reste à
étudier le caractère
réversible ou non de ce
phénimène.
Source : AIDS, vol.19, n°12, p.1332
et APM
Avis favorable
pour Aptivus®par
l’EMEA
Boehringer Ingelheim a
obtenu du Comité des
spécialités pharmaceutiques
de l'Agence européenne des
médicaments (EMEA) un
avis favorable à l'attribution
d'une autorisation de mise
sur le marché (AMM) en
Europe pour le tipranavir
(Aptivus®), son nouvel
inhibiteur non peptidique de
la protéase du VIH.
L'AMM définitive est prévue
pour le quatrième trimestre.
Le composé a déjà été
homologué le 22 juin 2005
aux Etats-Unis.
En Europe, l'indication
demandée est le traitement,
en association avec une
faible dose de ritonavir
(Norvir®), de séropositifs
résistants contre plusieurs
anti-protéases déjà
commercialisées.
Outre des effets secondaires
de type gastro-intestinal,
notamment des diarrhées et
des nausées, le tipranavir
augmente le risque
d'hépatotoxicité.
Source : Boehringer Ingelheim
Reyataz®
disponible en
pharmacie de ville
Un arrêté inscrivant
l'antirétroviral Reyataz*
(Atazanavir) au
remboursement est paru au
Journal officiel.
Sont donc désormais
disponibles en officine de
ville les gélules de 150 mg et
200 mg de Reyataz® ainsi
que sa forme en poudre
orale à 50 mg/1,5 g.
Le prix fixé pour cette
molécule du laboratoire BMS
est de 491,27 euros pour des
boîtes de 60 comprimés de
150 mg ou 200 mg et de
333,37 euros pour la version
de l'Atazanavir en poudre
orale.
Source : BMS, APM
Retard dans le
développement de
l'association fixe
emtricitabine +
ténofovir +
éfavirenz
Gilead, qui conduit le
développement avec le
laboratoire BMS d’une
association fixe comprenant
le ténofovir, l’emtricitabine
et l’efavirenz, a rencontré
une difficulté pour prouver
une bioéquivalence entre
l'association fixe et les deux
médicaments pris
séparément. Cette
déconvenue dans la
formulation va retarder la
demande d'homologation
dans le courant du premier
semestre 2006 alors qu'il
espérait jusqu'à présent y
parvenir d'ici la fin de
l'année.
En cas de réussite, il s'agirait
de la première multithérapie
anti-VIH permettant la prise
d'un seul comprimé par
jour, mais aussi de la
première collaboration pour
la mise en commun
d’antirétroviraux issus de
laboratoires concurrents.
Source : Gilead
lu, vu, entendu
Création maquette : Eugène Rayess, Actions Traitements - Dépôt légal à parution ISSN 1251-8433 Commission paritaire 75281
12
abonnement
Abonnement à InfoTraitements
(11 numéros/an) : 30,50 €
Demandeurs d’emploi, RMistes
et étudiants(joindre justificatif):16,80 €
Résidents à l’étranger : 36,60 €
Abonnement de soutien : 46 €ou plus
Abonnement Mail : 20 €
Demandeurs d’emploi, RMistes
et étudiants (joindre justificatif): 11 €
Vous recevez chaque mois dans votre
boîte mail le journal au format PDF
Veuillez compléter et détacher ce bulletin,
et le renvoyer accompagné de votre règlement
par chèque bancaire ou postal à l’ordre
d’Actions Traitements,
service abonnements,
190, bd de Charonne, 75020 Paris
à
NOM
à
PRÉNOM
à
ADRESSE
à
CODE POSTAL
à
VILLE
à
E-MAIL (FACULTATIF)
à
TÉLÉPHONE (FACULTATIF)
à
DATE
à
SIGNATURE
Ces informations font l’objet d’un traitement informatisé et sont destinées aux membres du bureau d’ActionsTraitementsainsi qu’à son service comp-
table. Conformément à la loi Informatique et libertés, vous disposez d’un droit d’accès et de rectification des données personnelles vous concernant :
pour l’exercer, adressez-vous à ActionsTraitements,190, bd de Charonne, 75020 Paris.
NOUVEAU !

1. Apparemment, dans certains centres
les cliniciens ont changé le traitement
dès que la charge virale est redevenue
détectable.
info
traitements
INFORMATION
SOUTIEN
SUPPORT
01
43676600
01 4367 3700
http://www.actions-
traitements.org
at@actions-
traitements.org
01 4367 0000
NOUS CONTACTER
FAX
WEB
E.MAIL
LIGNE INFO VIH
sommaire
CO-INFECTIONS
Avancées dans
l’hépatite B
chronique
1
CONFERENCE DE L’IAS
La recherche
fondamentale entre
le microscope et la
planète
5
EPIDEMIOLOGIE
Accès aux soins
en Europe
8
RECHERCHE
Espoirs et déceptions
des vaccins
anti-VIH
10
RUBRIQUE
Lu, vu, entendu
12
INFOTRAITEMENTS-N°140-SEPTEMBRE-2005
EDITORIAL
1
mensuel d’information sur les traitements du VIH/sida et des co-infections •septembre 2005 •n
o
140 •3,05
140
INFOTRAITEMENTS EST UNE PUBLICATION DE L’ASSOCIATION ACTIONS TRAITEMENTS
Même si l'on dispose actuellement de traitements
antirétroviraux nombreux, efficaces en association
chez la plupart des personnes atteintes par l'infection
à VIH, tout n'est pas résolu pour autant, loin de là.
L'arrivée d'une nouvelle classe thérapeutique reste une grande source
d'espoir, et un puissant stimulant intellectuel pour les chercheurs, “ceux de
la paillasse” (qui travaillent en laboratoire, sur les virus, sur les cellules…)
et les chercheurs cliniciens (ceux qui conçoivent et exécutent les protocoles
d'études cliniques). Les chercheurs du laboratoire pharmaceutique qui a mis
au point la nouvelle molécule sont bien sûr les premiers concernés, mais
toute la communauté scientifique du VIH leur emboîte le pas. “On croise les
doigts…” est une expression souvent entendue. On croise les doigts pour que
cela marche, que l'on trouve une bonne dose qui s'accompagne d'une
tolérance acceptable, qu'un effet indésirable inattendu et grave n'apparaisse
pas, que les animaux (qui reçoivent le produit en parallèle à des doses plus
élevées que les humains pour tester la toxicité du produit) ne manifestent
pas non plus un problème inattendu dont la nature ferait remettre en cause
tout le développement du produit…
Dans le cas des inhibiteurs d'entrée de nouvelle génération (les fameux anti-
CCR5), tous les ingrédients sont là : un mécanisme d'action totalement
original, augurant d'une nouvelle classe thérapeutique qui permet d'attaquer
le virus sous un angle différent (même si un autre inhibiteur d'entrée est
déjà disponible, mais seulement en injection biquotidienne), des premiers
résultats plus que prometteurs, plusieurs laboratoires en compétition
acharnée (avec un risque réel de dérive éthique dans la conduite des essais),
l'effervescence des cliniciens, l'attente des malades…
Ne boudons pas notre enthousiasme, mais gardons aussi les pieds sur terre :
beaucoup de questions se posent encore, et la place d'un nouveau
médicament dans l'arsenal thérapeutique ne se juge que dans la durée, sur
la base d'un rapport bénéfices/risques qui prend en compte les autres
stratégies thérapeutiques éprouvées. Patience donc, et espoir…
Tout comme pour l'hépatite C et la co-infection
dans notre précédent numéro, voici un résumé
des actualités récentes concernant l'hépatite B :
les présentations du congrès de l'EASL(1) à Paris,
la conférence de consensus sur la co-infection
qui s'est elle aussi tenue à Paris, et quelques
données nouvelles.
CO-INFECTIONS
Avancées dans l’hépatite B
chronique
SUITE PAGE 2
par Odile Vergnoux
R
éévaluation du
nombre d'infections
aigues : le bulletin
épidémiologique
hebdomadaire (édité
Du neuf... par Odile Vergnoux

INFOTRAITEMENTS-N°140-SEPTEMBRE-2005
190, bd de Charonne
75020 Paris
TEL 0143676600 FAX 0143673700
E.MAIL: [email protected]
WEB: www.actions-traitements.org
Directeur de la publication
Jean-Marc Bithoun
Rédacteurs en chef
Odile Vergnoux,
Eugène Rayess
Coordinateur scientifique
Odile Vergnoux
Comité de rédaction
Eugène Rayess,
Odile Vergnoux,
Jean-Marc Bithoun,
Séverine Fouran,
Frank Rodenbourg,
Christian Christner,
Bernard Tessier,
Jeanne Kouamé,
Gaëlle Bariche,
Yves Béhar
Chef d’édition
Eugène Rayess
Réalisation
Actions Traitements
par l'Institut de Veille Sanitaire)
du 12 juillet donne des
informations sur le nombre
d'hépatites B aigues survenues
en France chaque année. 158
notifications ont été faites, ce
qui, estime-t-on, compte- tenu
des critères stricts de validation
exigés et d'une très probable
sous déclaration de ces cas, en
particulier par les médecins de
ville, conduit à une évaluation
d'environ 500 nouvelles
infections par an, chiffre
minimum. Ces cas étaient pour
la plupart symptomatiques
(ictère(2)) et les facteurs de risque
le plus souvent identifiés étaient
sexuels (partenaires multiples,
relations homosexuelles,
partenaire porteur du VHB), ou
plus rarement un usage de
drogues, des soins invasifs, une
exposition familiale. À noter
qu'aucun facteur de risque n'a
été identifié dans 30% des cas. Il
y a trois fois plus d'hommes
atteints que de femmes.
Ce chiffre de 500 cas est plus
faible que ce que l'on attendait,
et témoigne de l'efficacité de la
vaccination. En effet, les jeunes
adultes de moins de trente ans,
tranche d'âge très largement
vaccinée entre 1994 et 1998,
sont peu représentés dans ces
nouvelles infections. Plus de la
moitié de ces cas auraient pu
être évités si les
recommandations vaccinales
avaient été respectées, et si le
dépistage dans l'entourage d'un
cas connu était renforcé.
À la différence du nombre
d'hépatites B aigue, le taux de
portage chronique du VHB chez
les personnes résidant en France
est plus important que prévu :
prudence donc, et vaccination
selon les recommandations en
vigueur….
Prévalence
Chez les personnes également
contaminées par le VIH (co-
infectés VIH/VHB), la
prévalence(3) du portage
chronique du VHB est
importante : 10% contre 0,3%
dans la population générale. La
présence du VIH augmente le
passage de l'hépatite B vers la
chronicité, augmente la
réplication virale du VHB,
diminue le taux de guérison
sérologique, augmente la
progression de la fibrose
hépatique, ainsi que le risque de
complications (cirrhose, cancer
du foie et mortalité hépatique).
Le virus de l'hépatite B n'a, lui,
pas d'influence sur l'évolution
de l'infection à VIH.
L'impact du traitement de
l'infection du VIH sur l'évolution
naturelle du VHB est important,
et d'autant plus que certains
médicaments ont une double
activité sur les deux virus. En
restaurant une réponse
immunitaire adaptée, le
CO-INFECTIONS
Hépatite B chronique :
on progresse dans la
connaissance et
les traitements par Odile Vergnoux
À la différence du nombre d'hépatites B
aigue, le taux de portage chronique du
VHB chez les personnes résidant en France
est plus important que prévu
2
.
Suite de l’article sur les co-infections du numéro précédent, avec quelques
données récentes sur la prise en charge de l’hépatite B chronique.
(1) EASL :
European Association for
the Study of the Liver
(Association Européenne
pour l’étude du foie)
(2) Ictère :
Coloration jaune de la peau,
de la sclérotique (blanc de
l’oeil) et des muqueuses,
due à l’accumulation, dans
le sang, de bilirubine
(pigment dérivé de
l’hémoglobine).
(3) Prévalence :
Nombre de cas de maladie
ou de malades, ou de tout
autre évènement tel qu’un
accident, dans une
population déterminée, sans
distinction entre les cas
nouveaux et les cas anciens
(4) Antigène HBs :
XXXXXXXXXXX XXXXXX
XXXX
XXXXXXXXXXXXXXXXXXX
XXXXXX XXXX XXXXXXXX
XXXXXXXXXXX XXXXXX
XXXX XXXXXXXX
XXXXXXXXXXX XXXXXX
XXXX XXXXXXXX
XXXXXXXXXXX XXXXXX
XXXX XXXXXXXX
(4) Anticorps anti-HBs :
XXXXXXXXXXX XXXXXX
XXXX
XXXXXXXXXXXXXXXXXXX
XXXXXX XXXX XXXXXXXX
XXXXXXXXXXX XXXXXX
XXXX XXXXXXXX
XXXXXXXXXXX XXXXXX
XXXX XXXXXXXX
XXXXXXXXXXX XXXXXX
XXXX XXXXXXXX
Glossaire

INFOTRAITEMENTS-N°140-SEPTEMBRE-2005
3
CO-INFECTIONS
traitement peut entraîner une
séroconversion efficace de
l'hépatite B, mais aussi un
rebond de l'inflammation au
démarrage du traitement,
pouvant aggraver les lésions
hépatiques, ce qui représente un
risque significatif si le foie est
déjà sévèrement atteint. L'aspect
positif des choses est la
suppression de la réplication du
VHB, liée à l'amélioration du
statut immunitaire ainsi qu'à
l'action directe des médicaments
(lamivudine, emtricitabine,
ténofovir). Il persiste souvent
cependant une réplication
résiduelle. On peut ainsi ralentir
la progression de la maladie, et
même espérer une certaine
régression du degré de fibrose.
La manipulation de ces
traitements est cependant un peu
délicate, avec en particulier un
risque de réactivation sévère du
VHB s'ils sont arrêtés, ainsi que,
dans une moindre mesure, si le
virus leur devient résistant.
Charge virale
Contrairement à ce qui est établi
dans l'infection à VIH - ou le
rôle péjoratif d'une charge virale
élevée dans l'évolution de la
maladie est connu, le rôle de la
charge virale du VHC et du VHB
est plus nuancé en ce qui
concerne les hépatites. Dans
l'hépatite C, une charge virale
plus élevée n'est pas un facteur
évident de mauvais pronostic
(elle rend cependant l'efficacité
du traitement plus aléatoire).
Dans l'hépatite B, on pensait
qu'il en était plus ou moins de
même. On sait maintenant que
tel n'est pas le cas : une charge
virale élevée (ADN du VHB)
constitue bien un facteur de
mauvais pronostic. Le risque de
cancer du foie est majoré, tout
autre facteur évolutif étant égal
par ailleurs (c'est-à-dire le sexe,
l'âge, le tabagisme, la
consommation alcoolique,
l'existence d'une co-infection par
le VHC, le statut pour l'antigène
Hbe -virus sauvage ou muté- et
les transaminases hépatiques):
ainsi le risque est-il multiplié par
six pour un patient ayant une
charge virale supérieure à 105 log
par rapport à quelqu'un dont la
valeur est inférieure à 104log
copies par ml. La majoration du
risque est encore plus
importante pour les patients
ayant des transaminases
normales. Le point positif de
cette constatation est qu'un
traitement efficace, entraînant la
réduction prolongée de la charge
virale VHB, a un rôle protecteur
sur le développement de la
cirrhose et du cancer du foie.
Traitement
Le but idéal du traitement de
l'hépatite B chronique serait
d'obtenir la disparition de
l'antigène HBs(4), avec une
séroconversion et l'obtention
d'anticorps anti-HBs(5). Cela est
malheureusement rare, et ne se
produit quasiment jamais avec
les médicaments de la famille
des inhibiteurs de la
transcriptase inverse, les trois
cités plus haut.
Plusieurs études importantes ont
été menées récemment
comparant le peginterféron-alfa-
2a (Pégasys®), à son association
avec la lamivudine, et la
lamivudine seule, chez les
mono-infectés par le VHB, ayant
un antigène Hbe positif ou
négatif (ceux qui sont négatifs
pour cet antigène sont porteurs
d'un variant du VHB, avec une
charge virale en général moins
élevée, ce qui ne signifie pas
pour autant qu'ils ont un
pronostic meilleur d'évolution
de l'atteinte hépatique).
Dans une grande étude
coordonnée par Hadziyannis,
avec ces trois bras de traitement,
réalisée chez 814 patients
positifs pour Hbe et 537 négatifs,
seuls les groupes recevant du
peginterféron, pendant un an,
ont eu un faible pourcentage
(10%) de séroconversion HBs,
qui reste durable 24 semaines
après l'arrêt du traitement. Cette
durabilité est confirmée à un an
dans une autre étude, et ces
patients peuvent être considérés
comme “guéris” de leur hépatite
chronique. L'importance de
l'effet antiviral ne semble pas
être le facteur principal de cette
efficacité, et l'effet immuno-
modulateur propre de
l'interféron joue sûrement un
rôle.
Chez les personnes séropositives
pour l'antigène Hbe, le
peginterféron permet d'obtenir
une séroconversion Hbe plus
souvent que la lamivudine. Les
chances de succès avec le
peginterféron sont plus
importantes chez les patients qui
ont au départ des transaminases
élevées (ce qui témoigne d'une
Le but idéal du traitement de l'hépatite B
chronique serait d'obtenir la disparition
de l'antigène HBs, avec une séroconver-
sion et l'obtention d'anticorps anti-HBs.
Des progrès sont également
faits dans l'utilisation des
tests non invasifs pour
évaluer le degré de fibrose
hépatique en alternative à
la biopsie* hépatique. Ces
tests sont actuellement de
deux sortes : des marqueurs
sérologiques (dont le score
peut être facilement évalué
en utilisant un logiciel, à
partir de certains
paramètres obtenus grâce à
une simple prise de sang, le
plus connu en France étant
le Fibrotest®, mais il en
existe plusieurs autres) et
une évaluation de «
l'élasticité » du foie, ou de
son degré de fibrose, grâce
à une technique très simple
proche de l'échographie,
qui utilise une sonde posée
sur la peau (Fibroscan®).
Les marqueurs sérologiques
ont été davantage validés
dans l'évaluation de la
fibrose liée à l'hépatite
chronique C.
Devant l'impossibilité
matérielle de réaliser une
biopsie chez toutes les
personnes qui en auraient
besoin, ainsi que devant la
réticence de nombreux
patients à la subir (les
risques de complications
sont minimes, mais réels),
on se tourne de plus en plus
vers l'évaluation de l'état du
foie grâce à ces techniques
non invasives, en utilisant
deux marqueurs plutôt
qu'un seul : soit deux scores
d'origine sérologique, soit,
encore mieux
probablement, un score
sérologique et un
Fibroscan®, dans les centres,
encore peu nombreux, où
cette technique
prometteuse est disponible.
On pourrait ainsi obtenir,
sans aucun risque pour le
patient, une évaluation du
degré de fibrose hépatique
(conditionnant l'indication
du traitement) avec une
fiabilité comparable à celle
de la biopsie du foie.
O.V.
Quid des tests
non invasifs
EN PLUS

CO-INFECTIONS
INFOTRAITEMENTS-N°140-SEPTEMBRE-2005
par
tenaires
ActionsTraitements
remercie, pour leur soutien
à son action, les
LABORATOIRES
Abbott France
Bœhringer Ingelheim
Bristol - Myers Squibb
Chiron France
Gilead
Glaxo Smith Kline
Produits Roche
INSTITUTIONS
Direction générale
de la Santé
Mairie de Paris (DASES)
ASSOCIATIONS
Sidaction
activité inflammatoire au niveau
du foie et de la destruction des
cellules hépatiques) ainsi que
chez ceux ayant une charge
virale moins élevée.
Résistances
Beaucoup d'incertitudes
persistent sur les modes d'action
des traitements de l'hépatite B,
en particulier la question de
savoir si la charge virale (ADN
du virus B) doit être réduite à un
certain niveau ou en dessous
d'un certain seuil et pendant
combien de temps pour obtenir
une séroconversion Hbe chez
ceux qui ont un virus “sauvage”,
ainsi d'ailleurs que le délai
nécessaire de maintien d'une
charge virale basse après une
séroconversion Hbe pour que
celle-ci soit durable : ainsi la
lamivudine, très efficace sur la
charge virale (avant l'apparition
ultérieure de résistances),
entraîne moins de
séroconversions Hbe que le
peginterféron. Il en est de même
d'ailleurs pour l'adéfovir
(Hepsera®).
Le problème de l'apparition de
résistances à l'adéfovir se pose
avec beaucoup moins d'acuité
qu'avec la lamivudine : avec ce
dernier médicament (Zeffix®),
des résistances émergent dès un
an de traitement, et elles
atteignent 70% des cas après
quatre ans de traitement.
Néanmoins, maintenant que
l'action de l'adéfovir est mieux
connue dans la durée, on se rend
compte que des résistances
apparaissent aussi en
monothérapie (18% des cas
après quatre ans), contrairement
à ce qui était espéré au départ.
L'entécavir (Baraclude®) est un
nouveau médicament de la même
classe approuvé récemment aux
Etats-Unis. Il est dépourvu
d'action sur le VIH, ce qui facilite
son utilisation chez les co-
infectés. Dans les études
cliniques le comparant à la
lamivudine, il s'est révélé
supérieur en ce qui concerne la
puissance antivirale, l'évolution
des transaminases et
l'amélioration du tissu hépatique.
Il est utile également (ainsi que
l'adéfovir) en cas de résistance
avérée à la lamivudine. Le taux
d'apparition de résistance à
l'entécavir est faible à un an,
mais un recul plus prolongé sera
nécessaire pour évaluer plus
précisément sa place dans
l'arsenal thérapeutique, seul ou
éventuellement en association.
L'intérêt de bithérapies (soit
d'inhibiteurs de la transcriptase
inverse, soit un inhibiteur associé
au peginterféron) est encore
assez mal déterminé. Même si
l'efficacité antivirale n'est pas
forcément plus élevée, il est
possible, voire probable, que le
risque d'apparition de résistances
retardée aux inhibiteurs de la T.I.
soit plus faible.
Avenir
Au fur et à mesure que les
données s'accumulent, le
traitement de l'hépatite B
chronique se dessine un peu
mieux d'un côté, car on dispose
de plus de médicaments, et
apparaît de plus en plus
complexe de l'autre, tant les
questions sans réponse se
bousculent, et les stratégies
thérapeutiques actuelles sont
encore suboptimales...
Même les indications au
traitement ne font pas
l'unanimité, sauf bien sûr dans
les cas de fibrose hépatique
avérée. Commencer un
traitement par inhibiteurs actifs
par voie orale (lamivudine,
adéfovir, entécavir) n'est pas une
option qui va de soi si la charge
virale est peu élevée, et l'atteinte
hépatique peu évoluée. Car ces
médicaments donnés en
monothérapie (dont on ne
connaît pas la durée optimale,
mais elle doit être certainement
assez longue), même s'ils sont
bien tolérés, risquent d'être un
jour à l'origine de résistances, ce
qui peut éventuellement priver le
patient d'un traitement le jour où
il en aura vraiment besoin
(comme après une
transplantation hépatique par
exemple).
De ce point de vue, la décision en
ce qui concerne le peginterféron
paraît plus simple : il est sans
doute moins bien toléré,
nécessite des injections
hebdomadaires, mais la durée du
traitement est limitée à un an,
sans risque d'apparition de
résistances en cas d'échec.
4
La conférence de consensus
sur les co-infections résume
ainsi les indications et les
buts du traitement :
- les critères de début du
traitement de l'hépatite B
chronique reposent sur le
niveau de l'ADN viral (charge
virale VHB), l'atteinte
hépatique (activité et stade,
évalués d'après le profil
d'évolution des
transaminases et l'étude du
tissu hépatique lui-même par
biopsie ou éventuellement
tests non invasifs),
l'identification d'une
cirrhose éventuelle.
Le seuil d'ADN viral retenu
(chez les mono-infectés, à
titre indicatif) est de 20 000
UI /ml chez les personnes
ayant un antigène Hbe, 2000
UI /ml chez celles qui sont
négatives pour cet antigène.
Le choix des médicaments
nécessite de prendre en
compte leur efficacité
potentielle dans les deux
infections. Chaque cas de
figure est détaillé dans les
conclusions de la conférence,
trop longues pour être
reprises ici, mais que nous
pouvons faire parvenir aux
lecteurs qui le
souhaiteraient.
- un résultat satisfaisant du
traitement est défini par une
séroconversion durable de
l'antigène Hbe pour ceux qui
en sont porteurs, et, dans le
cas contraire, par une
normalisation durable des
transaminases accompagnée
par une baisse suffisante (en
dessous de 2000 UI /ml) et
durable de l'ADN viral.
O.V.
Conférence de
consensus
EN PLUS
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%