Alerte_Layout 1

Premiers soins
Attention! « problèmes de sécurité » dans
le corps humain : hypersensibilité…
réaction allergique et choc anaphylactique
Tous les jours, le corps reçoit de toutes parts les agressions de
différents agents pathogènes : virus, bactéries et champignons.
Ceux-ci sont invisibles à l’œil nu, mais selon leur type et en quantité
suffisante, ils peuvent provoquer de graves infections généralisées et
provoquer la mort. Par chance, le corps est muni de plusieurs systèmes
de protection et barrières de sécurité. C’est le cas, entre autres, de la
peau (barrière mécanique) et du système immunitaire (barrière de
l’immunité), pour ne nommer qu’eux.
Pour des raisons encore inconnues, certains individus prédisposés
réagissent à des éléments non pathogènes (c.-à.-d. qui n’entraînent
normalement pas d’infection); c’est ce que l’on appelle une réaction
d’hypersensibilité. Le système de sécurité du corps est donc déréglé et
n’a plus le discernement nécessaire pour déterminer qui ou quoi est
l’agresseur. Il existe plusieurs types d’hypersensibilité, entraînant
différents troubles ou maladies, dont plusieurs mènent le corps à se
défendre contre lui-même. Le type le plus connu est le type I, soit l’hyper-
sensibilité immédiate, communément appelée réaction allergique ou
réaction atopique. Dans ce type de réaction, le système immunitaire
réagit à un agresseur externe ou allergène, qui peut être une toxine (venin
de guêpe), une protéine de noix, de fruits de mer, etc. Il y a toujours deux
phases dans une réaction d’hypersensibilité immédiate, et ce, pour
chaque allergène : la phase de sensibilisation, où le système immunitaire
est en contact pour la première fois avec cet allergène, et la phase
réactionnelle, où le système immunitaire se défend contre l’allergène.
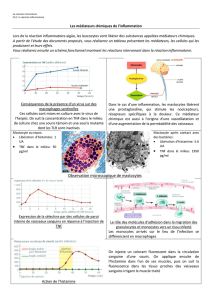
Lors de la phase de sensibilisation, le premier contact avec un allergène
entraîne une séquence d’évènements immunitaires très complexes. De
façon simplifiée, disons que l’allergène rejoint des cellules immunitaires
telles que les lymphocytes B et plasmocytes, en s’infiltrant dans la circu-
lation sanguine et lymphatique via le système digestif, les muqueuses, à
travers la peau (exemple : par une piqûre d’insecte) ou en passant
directement dans la circulation sanguine (exemple : par une injection de
médicament). Par la suite, les cellules plasmatiques, au contact de
l’allergène, se mettront à produire une grande quantité d’anticorps IgE
(immunoglobuline du type E) spécifiques à la reconnaissance de cet
allergène. Les anticorps IgE iront ensuite se fixer principalement sur les
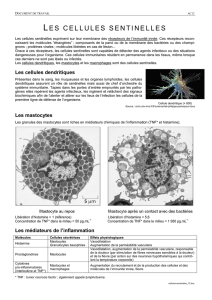
mastocytes, des cellules « sentinelles » pouvant porter différents
anticorps IgE, ce qui leur permet de reconnaitre les « intrus » afin de les
détruire (voir fig.1). En résumé, dès que les mastocytes sont chargés
d’anticorps IgE pour un allergène donné, cela peut mener à une réaction
allergique envers celui-ci.
Lors de la phase réactionnelle, soit lors d’une deuxième exposition avec
un allergène, celui-ci doit se lier à au moins deux anticorps IgE d’un
mastocyte. Lorsque ce phénomène se produit, plusieurs signaux
s’activent, provoquant le largage de granules contenues dans les masto-
cytes (voir fig.2). Ces milliers de « bombes chimiques » contiennent de
puissants médiateurs inflammatoires, tels que l’histamine. Ceux-ci provo-
queront, conjointement avec les leucotriènes et les prostaglandines,
(libérés eux aussi par les mastocytes), par le biais de diverses actions sur
d’autrescellules (exemple : les muscles lisses des poumons) les signes et
symptômes de la réaction allergique et, lorsqu’exagérée, d’anaphylaxie.
Ce phénomène peut être extrêmement rapide, comme il peut prendre
quelques heures. Il peut aussi y avoir un risque de « récidive » de l’allergie
ou d’anaphylaxie dans les 6 à 24 heures, et ce, même si elle a été traitée
par une injection d’épinéphrine (adrénaline). Cela s’explique par la libéra-
tion d’autres médiateurs par les mastocytes, tels que les cytokines, qui
auront un effet à plus long terme (voir tableau 1).
Il existe aussi des réactions dites anaphylactoïdes; celles-ci ont les
mêmes signes et symptômes, conséquences et traitements que l’anaphy-
laxie, mais elles ne sont pas induites par une réaction impliquant des
anticorps IgE. C’est le cas de réactions aux transfusions sanguines, à
certaines autres toxines, à des contrastes radiologiques, à certains
médicaments, à l’exercice, au changement de température et à d’autres
causes inconnues. À l’exception des réactions transfusionnelles, on en
connaît encore très peu sur les différents mécanismes de ces réactions.
L’épinéphrine joue un rôle très important dans le traitement de l’anaphy-
laxie, puisqu’elle a une action directe sur les mastocytes et basophiles,
réduisant leur dégranulation. Voilà pourquoi, lorsqu’elle est administrée
tôt, elle est exponentiellement efficace. De plus, elle renverse la constric-
tion des bronches et elle a un effet vasoconstricteur, réduisant ainsi le
choc en augmentant l’arrivée d’oxygène aux alvéoles et en augmentant la
pression sanguine. ◆
par Bruno Hogue
Alerte plus Automne 2009
10
Fig. 1 - Phase de sensibilisation
Fig. 2 - Phase réactionnelle
1Exposition aux antigènes
de l'allergène
4Plus d'allergènes
envahissent le corps
Les granules des
mastocytes
relâchent leur
contenu après la
liaison de
l'antigène avec
l'anticorps lgE
Histaminie et autres
médiateurs
5Les allergènes
combinés aux lgE
attachés aux mastocytes
et aux basophiles, provo-
quent la dégranulation et
le largage de l'histamine
ainsi que de d'autres
médiateurs chimiques
Mastocyte avec des anticorps
lgE fixés dessus
Granules contenant de
l'histamine
lgE (immunoglobuline E)
Cellules plasmatiques
Antigène
Antigène
3Les anticorps lgE
s'atachent principalement
aux mastocytes
2Les cellules plasmatiques
produisent des anticorps lgE
spécifiquement contre
l'allergène
Traduction libre de : ASAP ©2001 DEY B9-508-00 7/01

Premiers soins
Alerte plus Automne 2009 11
Substance Activités Symptômes
Provoque une constriction des bronches. Respiration sifflante, difficile.
Dilate les vaisseaux
sanguins.
Rougeur locale à l’endroit de l’administration de l’allergène;
si la dilatation est généralisée, elle peut contribuer à un
effondrement mortel de la pression artérielle (choc).
Augmente la perméabilité
des petits vaisseaux sanguins.
Œdème local des tissus; si le changement de perméabilité
est généralisé, il peut contribuer au choc.
Stimule les terminaisons nerveuses. Démangeaisons et douleurs cutanées.
Stimule la sécrétion de mucus dans les voies
respiratoires. Congestion des voies respiratoires.
Facteur d’activation plaquettaire Provoque une constriction des bronches. Comme l’histamine.
Dilate les vaisseaux sanguins. Comme l’histamine.
Cytokines
(TNF, IL-4)
Stimulent les cellules immunitaires, provoquent des
lésions aux tissus.
Responsables de la réaction tardive et exagérée. Favorisent
l’inflammation.
Provoquent une constriction des bronches. Comme l’histamine.
Augmentent la perméabilité des petits vaisseaux
sanguins. Comme l’histamine.
Prostaglandine D Provoque une constriction prolongée des bronches. Comme l’histamine.
Histamine
Tableau 1
Leucotriènes
Modifié à partir de : http://crdp.ac-amiens.fr/edd/air/air_maj3_detail_p1_1.htm
POUR EN SAVOIR plus
•www.allerg.qc.ca
•www.aqaa.qc.ca/accueil.asp
•www.mapaq.gouv.qc.ca/Fr/Consommation/Qualitedesaliments/allergiesalimentaires
•www.hc-sc.gc.ca/hl-vs/iyh-vsv/med/allerg-fra.php
• A.K.Abbas et A.H.Lichtman, Les bases de l’immunologie fondamentale et clinique, 2eédition Elsevier, 2005
• K.L.Mc.Cance et S.E.Huether, Pathophysiolog:The biologic basis for disease in adults and children, 5eédition Elsevier Mosby, 2006
Médiateurs des granules
Autres médiateurs
1
/
2
100%