Un cas d`oedème pulmonaire neurogénique au décours

Un cas d'oedème pulmonaire neurogénique au décours d'un traumatisme crânien grave
Extrait du SARANF
http://saranf.net/Un-cas-d-oedeme-pulmonaire.html
Un cas d'oedème pulmonaire
neurogénique au décours d'un
traumatisme crânien grave
- R.A.M.U.R - Tome 17 n°1 - 2012 -
Date de mise en ligne : dimanche 6 mai 2012
SARANF
Copyright © SARANF Page 1/6

Un cas d'oedème pulmonaire neurogénique au décours d'un traumatisme crânien grave
Résumé
L'oedème pulmonaire neurogénique est une complication grave des lésions du système nerveux
central d'origines multiples. Il se présente sous forme de défaillance respiratoire aiguë. Le
diagnostic est essentiellement clinique après élimination des diagnostics différentiels, et
radiologique par l'individualisation du syndrome alvéolaire. Le traitement repose sur une
diminution de l'hypertension intracrânienne et une régression de la surcharge pulmonaire par
l'abaissement de la pré charge et de la post charge ainsi que par l'usage des inotropes positifs. Nous
rapportons le cas d'un patient qui a développé un oedème pulmonaire neurogénique à la suite d'un
traumatisme crânien grave, notre objectif est de rapporter notre cas puis de discuter la présentation
clinique et la prise en charge par rapports aux données de la littérature.
Mots clés : OEdème pulmonaire, neurogénique, traumatisme crânien, hémorragie
sous-arachnoïdienne
Summary
Neurogenic pulmonary edema is a life-threatening complication of many central nervous system
injuries. It appears as an acute respiratory distress. Diagnosis is essentially clinic after exclusion of
differential diagnosis, and radiologic by individualization of alveolar syndrom. Treatment consists
on reducing intracranial pressure and pulmonary overload by decrease of pré- and after-load and by
improvement of cardiac contractility by inotropes. We report a case of a patient who developed a
neurogenic pulmonary edema after a severe head injury, and our aim is to relate and to discuss the
clinical features and the treatment through literature
Keywords : Pulmonary edema, neurogenic, head injury, subarachnoid haemorrhage
Introduction
L'oedème pulmonaire neurogénique est décrit comme une dyspnée aiguë ou une diminution de la pression partielle
artérielle en oxygène (Pa02) due à une congestion interstitielle et alvéolaire après une agression du système
nerveux central [1,2]. Il s'agit d'une affection relativement fréquente mais souvent non ou sous-diagnostiquée par le
praticien. La mortalité y afférente est élevée [1], en cas de survie, il compromet l'avenir neurologique du patient du
fait de l'hypoxie qu'il provoque. Nous rapportons le cas d'un patient qui a développé un oedème pulmonaire
neurogénique au décours d'un traumatisme crânien grave
Observation
Un homme de 60 ans était admis au service des urgences puis au service de réanimation chirurgicale du CHU
Joseph Ravoahangy Andrianavalona, le 24 Juillet 2008, à la suite d'une chute dans un ravin, sans point d'impact
précis. Le patient était éthylique, tabagique à 10 paquets années et présentait dans les antécédents une notion de
crises convulsives apyrétiques. Il n'avait pas d'antécédents cardiovasculaires ni respiratoires antérieurs. A l'entrée, la
pression artérielle était de 140/80 mm Hg, la fréquence cardiaque était à 90 battements par minute, la fréquence
Copyright © SARANF Page 2/6

Un cas d'oedème pulmonaire neurogénique au décours d'un traumatisme crânien grave
respiratoire à 30 cycles par minute et le patient était coloré. La saturation périphérique en oxygène (Sp02) était de
97%. L'examen neurologique avait révélé un score de Glasgow à 8/15, des pupilles en myosis réactives
symétriques, un déficit moteur gauche et une raideur de la nuque. Le reste de l'examen était normal. L'hémogramme
avait montré une légère anémie normochrome normocytaire, et une hyperleucocytose à prédominance neutrophile.
L'ionogramme sanguin et le reste de l'examen sanguin étaient normaux. La tomodensitométrie cérébrale effectuée
en urgence avait objectivé une volumineuse hémorragie intracérébrale droite avec oedème péri lésionnel compliquée
d'une hémorragie sous-arachnoïdienne et d'une inondation intra ventriculaire. On notait également une fracture multi
fragmentaire de la paroi du sinus maxillaire droit. (figure1)
Quelques heures après l'accident, on notait la survenue brutale d'une dyspnée avec chute de la saturation artérielle
en oxygène à 88% malgré une oxygénation à 5 litres par minutes. L'examen physique révélait une cyanose discrète
des extrémités, des expectorations saumonées, une tachycardie à 120 battements par minutes et des gros crépitants
en marée montante au niveau des deux champs pulmonaires. On n'avait noté ni galop ni souffle cardiaque. La
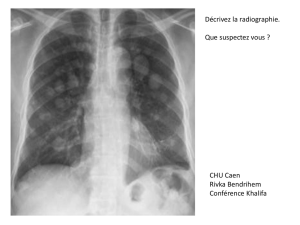
radiographie pulmonaire avait montré des opacités alvéolaires bilatérales prédominant au niveau hilaire (figure 2).
Copyright © SARANF Page 3/6

Un cas d'oedème pulmonaire neurogénique au décours d'un traumatisme crânien grave
L'électrocardiographie était normale à part la tachycardie sinusale. L'échocardiographie était normale. Une intubation
orotrachéale suivie de ventilation mécanique avec une pression positive de fin d'expiration de 8mmHg avait été
décidée. Le patient avait bénéficié d'une administration de diurétiques, de corticoïdes : Methylprednisolone à 1 mg/kg
ainsi que d'anti- H2 (Ranitidine) pour la prévention de l'ulcère de stress, concomitante à l'administration
d'anti-oedémateux (mannitol). Les mesures générales et les soins de nursing communs à tous traumatismes
crâniens graves avaient été respectés. Par ailleurs, la prévention des agressions cérébrales secondaires d'origine
systémique était effectuée. Malgré cela, le patient était décédé au troisième jour d'hospitalisation d'oedème aigu du
poumon.
Discussions
L'oedème pulmonaire neurogénique a été décrit pour la première fois par Shanahan en 1908 sur des patients ayant
présenté des convulsions généralisées graves [3]. Depuis, la littérature rapporte des cas résultants de causes
diverses (tumeurs cérébrales, méningites, ischémie cérébrales,...). La principale cause est l'hémorragie
sous-arachnoïdienne, traumatique comme celle rencontrée chez notre patient ou par rupture d'anévrysme
intracrânien ; 43 à 73% des oedèmes pulmonaires résultent d'une hémorragie sous-arachnoïdienne. Il est également
rencontré dans près de 20% des traumatismes crâniens graves [1,4]. L'explication physiopathologique reste
hypothétique mais deux mécanismes plus ou moins intriqués sont les plus évoqués [1, 5,6]. L'hypothèse
hémodynamique suppose qu'à la suite d'une élévation de la pression intracrânienne ou lors de lésion ou stimulation
spécifique des centres responsables de l'autorégulation du tonus capillaire pulmonaire (hypothalamus, neurones
catécholaminergiques A1 de la medulla oblongata, centres pré ganglionnaires cervicaux), il y a une hyperstimulation
sympathique par décharge catécholaminergique accrue. Cela va entrainer une vasoconstriction pulmonaire et une
élévation rapide de la pression hydrostatique capillaire pulmonaire à l'origine d'une inondation interstitielle puis
Copyright © SARANF Page 4/6

Un cas d'oedème pulmonaire neurogénique au décours d'un traumatisme crânien grave
alvéolaire quand la pression transmurale s'élève au-delà de 40 mm Hg. D'un autre côté, le « blast theory » suppose
que l'oedème initialement hydrostatique puisse secondairement entrainer un oedème de perméabilité par fracture
secondaire de la paroi capillaire, et l'inflammation provoquée serait à l'origine de largage de protéines de
l'inflammation qui favoriserait l'exsudation au niveau des alvéoles. Depuis quelques années, on pense qu'une
dysfonction cardiaque résultant d'une libération exagérée de catécholamines et des perturbations métaboliques
serait également impliquée dans la survenue de l'oedème pulmonaire [7]. Cliniquement il se présente comme tout
oedème pulmonaire sous forme de tachypnée, tachycardie, émission d'expectorations roses saumonées et on
retrouve des râles alvéolaires à l'auscultation pulmonaire. Ces signes étaient présents chez notre patient. Parfois
une fièvre modérée peut se rencontrer [6]. L'oedème pulmonaire neurogénique se distingue des autres oedèmes par
sa survenue quelques minutes à quelques heures après une agression sévère du système nerveux central, par sa
résolution rapide en 2 à 3 jours, par l'absence d'antécédents cardio-pulmonaires préexistant et par l'absence d'une
origine cardiogénique [1,4,8]. La biologie est peu spécifique. Parfois, on rencontre comme chez notre patient une
légère hyperleucocytose [6] ainsi qu'une élévation des enzymes cardiaques [9,10]. Le gaz du sang peut montrer une
diminution de la pression partielle en oxygène et du pH sanguin. Généralement, la radiographie pulmonaire montre
un syndrome alvéolaire bilatéral avec une aire cardiaque normale. Mais une localisation unilatérale peut se
rencontrer comme dans le cas rapporté par Perrin [11]. Les explorations cardiaques comme l'électrocardiographie,
l'échocardiographie, la scintigraphie cardiaque et les explorations hémodynamiques invasives sont souvent
normales. Mais des anomalies peuvent se remarquer lors de dysfonction cardiaque neurogénique associée [4,7]. Il
faut éliminer les diagnostics différentiels comme les pneumonies d'aspiration, les infections respiratoires, les excès
de remplissage et l'oedème cardiogénique. L'absence d'aspiration fréquente, l'apparence des secrétions trachéales,
le rapide développement et résolution de l'oedème, l'absence d'élévation de la procalcitonine et la survenue après un
stress neurologique sont en faveur de l'origine neurogénique de l'oedème [4]. Le traitement est à la fois causal en
diminuant la pression intracrânienne et symptomatique, consistant en une amélioration de la fonction respiratoire et
en une optimisation de l'état hémodynamique [1,4,12]. La diminution de la pression intracrânienne peut être obtenue
chirurgicalement (évacuation d'un hématome, volet de décompression,...) ou médicalement par l'usage d'un
anti-oedémateux. Parfois, une hypercapnie modérée ou une hypothermie peuvent être proposées. L'amélioration de
la fonction respiratoire passe par une oxygénothérapie, à l'usage de diurétiques, de bronchodilatateurs, et parfois par
la mise en position ventrale sous couvert d'un bon monitorage de la pression intracrânienne. Un support ventilatoire
est souvent utile. Autant que possible, la ventilation non invasive est privilégiée. Sinon, le recours à la ventilation
invasive avec pression positive de fin d'expiration est de mise, utilisée avec précaution car elle peut diminuer le
retour veineux et compromettre la perfusion cérébrale. L'optimisation de l'état hémodynamique consiste à abaisser la
pré et la post charge surtout en diminuant la résistance vasculaire par l'administration d'alpha adrénolytiques
(chlorpromazine, labetalol,...). Expérimentalement l'oxyde nitrique a aussi montré son efficacité. Une augmentation
de la contractilité myocardique peut être obtenue par l'administration d'inotropes positifs essentiellement la
dobutamine. En effet, le patient avec oedème pulmonaire neurogénique présente une diminution du volume circulant
et est donc considéré comme à haut risque d'ischémie cérébrale. Le traitement devrait donc être balancé par rapport
aux risques d'hypovolémie [13]. A ce jour, aucun traitement préventif n'est bien individualisé. Pourtant, Sedy a
suggéré que l'administration précoce d'une forte dose d'atropine pourrait diminuer la survenue d'oedème pulmonaire
neurogénique en atténuant la diminution de la fréquence cardiaque [14]. Notre patient était décédé au troisième jour
malgré le traitement. Généralement, l'oedème pulmonaire neurogénique se résout en 48 à 72 heures [4]. Le
pronostic de survie est corrélé avec l'état neurologique du patient. La mortalité réellement attribuable à l'oedème
pulmonaire est de l'ordre de 7 à 10% [4,5,8].
Conclusion
L'oedème pulmonaire neurogénique est une complication relativement fréquente mais sous-diagnostiquée des
atteintes graves touchant le système nerveux central. Le praticien devrait toujours y penser devant la survenue de
dyspnée ou d'une hypoxie après une agression cérébrale afin d'entamer les mesures adéquates qui présentent
certaines particularités par rapport à celles requises dans les autres causes d'oedème pulmonaire. La connaissance
des mécanismes physiopathologiques a permis d'optimiser la prise en charge. Mais le traitement institué devrait
Copyright © SARANF Page 5/6
 6
6
1
/
6
100%