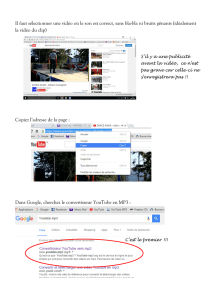
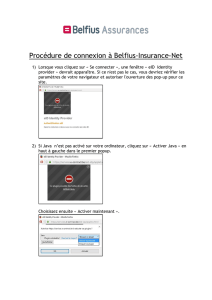
Diapositive 1 - AIPM Association des Internes en Pharmacie de

Cliquez pour ajouter un texte
L’hôpital et son histoire

Cliquez pour ajouter un texte
1. Avant 1941

Cliquez pour ajouter un texte
1.1. Organisation et gestion

La génèse
Milieu du IVème siècle : Création du
1er « hôpital » :
Hostis = étranger, ami ou ennemi
Construit en Cappadoce
Hôpital =
centre d’accueil des pèlerins et étrangers

L’Hôtel - Dieu
549 : Concile d’Orléans : principe de la
charité chrétienne :
Recueillir les pèlerins et les indigents
Les nourrir, en prendre soin (à défaut de
soigner)
Localisation : Reims, Arles, Lyon,…
Biens hospitaliers : inaliénables et auto-
financés par le royaume
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
1
/
78
100%