Appareil génital féminin et ovogenèse Appareil génital féminin et

1) Structure générale de l’appareil génital féminin
2) Structure générale de l’ovaire
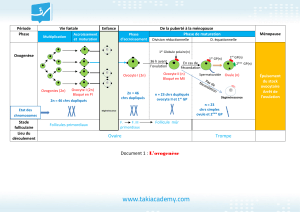
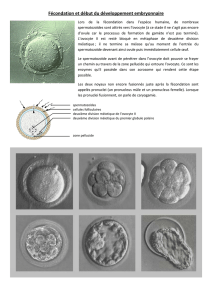
3) Ovogenèse
4) Cycle ovarien
5) Cycle utérin (cycle menstruel)
6) Contrôle hormonal des cycles
Appareil génital féminin et
ovogenèse
Appareil génital féminin et
ovogenèse

1) Rôles de l’appareil génital féminin
1) Rôles de l’appareil génital féminin
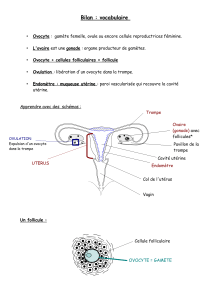
1. Ovaires : produire les gamètes nécessaires à la reproduction sexuée
Æovocytes produits dans les ovaires au cours de l'ovogenèse.
2. Vagin, Trompes de Fallope : assurer un environnement favorable à
la fécondation.
3. Utérus : assurer un environnement favorable à la grossesse.
4. Glandes mammaires : assurer la survie du nouveau-né.
+ Rôle du partenaire masculin (spermatozoïde)
+ Rôle du partenaire masculin (spermatozoïde)
1. Apporter le patrimoine génétique nécessaire à la formation de l’embryon.
2. Déclencher le démarrage du développement de l’embryon.
+ Rôle de l’embryon
+ Rôle de l’embryon
1. Mise en place des annexes embryonnaires (placenta notamment).
2. Maintenir l’intégrité de l’environnement utérin (arrêt du cycle ovarien).

1) Structure générale de l’appareil génital féminin
1) Structure générale de l’appareil génital féminin
Ovaire
Utérus
Trompe
Col de l’utérus
Vagin
Le système urinaire est distinct du système génital.
Les ovaires et trompes sont pairs, les voies génitales sont impaires
chez la femme, mais chez d’autres mammifères peuvent être
imparfaitement soudées (utérus bicorne de la brebis par ex.)

1) Structure générale de l’appareil génital féminin
1) Structure générale de l’appareil génital féminin
Ovaire
Col utérin
Pavillon
Vagin
Ampoule TrompeIsthme Fond de
l’utérus
Perimetrium
Myometrium
Endometrium
Cavité utérine

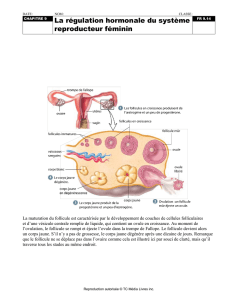
2) Ovaires
2) Ovaires
• Les ovaires sont deux glandes situés de chaque côté de l'utérus.
• Ils sont maintenus en position par une série de ligaments.
• Chaque ovaire comprend
•les follicules ovariens à différents stades de développement
(ovogenèse).
•l'albuginée, une capsule de tissu conjonctif,
• et d'un épithélium germinatif.
• Les ovaires ont une fonction endocrine : ils produisent des
œstrogènes et de la progestérone.
• La régulation neuro-endocrinienne du cycle ovarien fait intervenir
l'axe hypotalamo-hypophysaire.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%