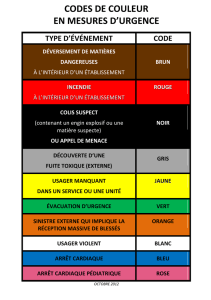
le contaminant

LE CONTAMINANT
Module maladies transmissibles :
Ghislaine Béchamp
Nicole Bouchard
Pauline Clermont
Isabelle Kirouac
Vol. 14 No 2 Mars 2004
Verso
LE RETOUR EN FORCE DU LAVAGE DES MAINS
C’est en 1846 qu’Ignaz Semmelweis a fait la
démonstration que l’antisepsie des mains pouvait
réduire le taux de fièvres puerpérales dans une
unité de maternité. Depuis, il a maintes fois été
démontré que le lavage des mains est la mesure la
plus efficace pour la prévention des infections en
milieu de soins. Il est difficile de comprendre qu’il
faille encore faire la promotion de cette mesure
simple et accessible.
¾ Flores de la peau
La peau des mains contient, toutes espèces
confondues, entre 102 et 104 bactéries par cm2. La
flore transitoire est acquise par le personnel
soignant au cours de contacts directs avec un
usager colonisé ou infecté ou par contact indirect
avec l’environnement contaminé autour de l’usager.
Elle comprend les organismes les plus susceptibles
de causer des infections nosocomiales. La flore
transitoire est facilement enlevée par le lavage
routinier des mains. Les micro-organismes de la
flore résidente survivent et se multiplient sur la
peau et se concentrent surtout dans les espaces
interdigitaux et dans les zones sous-unguéales. Il
est plus difficile de s’en débarrasser mais ces
micro-organismes sont moins souvent la cause
d’infections nosocomiales.
¾ Les agents utilisés pour le lavage des
mains
Les savons nettoient principalement par action
mécanique; leur activité bactéricide est faible, sinon
nulle. Ils réduisent le nombre de micro-organismes
sur les mains par un facteur de 10.
Les antiseptiques (iodophores, hexachlorophène,
triclosan et chlorhexidine) ont une activité
antimicrobienne. Ils sont préférables au savon en
présence de bactéries multirésistantes.
Les préparations à base d’alcool exercent leur
action antimicrobienne par dénaturation des
protéines. Seulement de 3 à 5 ml de préparation à
base d’alcool suffisent pour réduire de 104 à
106 fois le nombre de micro-organismes présents
sur les mains : bactéries gram positif et négatif, y
compris les bactéries multirésistantes, les
mycobactéries, les champignons et plusieurs virus.
Des préparations à base d’alcool contiennent des
émollients comme de la glycérine, des agents de
réhydratation ou des dérivés de corps gras pour
adoucir, hydrater, assouplir et imperméabiliser la
peau : plusieurs études ont démontré que les
préparations à base d’alcool causaient moins
d’irritation et de sécheresse de la peau que le
lavage des mains au moyen de savons ou
d’antiseptiques.
Les matières organiques comme le sang peuvent
diminuer l’efficacité des préparations à base
d’alcool. En présence d’une forte contamination
bactérienne, d’une quantité appréciable de
matières organiques ou lorsque les mains sont
visiblement souillées, il faut d’abord les laver avec
de l’eau et du savon avant d’utiliser des
préparations à base d’alcool.
Les préparations à base d’alcool se comparent
avantageusement au lavage des mains :
accessibles partout, mieux tolérées, application
plus rapide, technique plus simple, activité

Le Contaminant
Mars 2004 Agence de services de santé et de services sociaux (08)
GARDE EN SANTÉ PUBLIQUE : Du lundi au vendredi de 8 h 30 à 16 h 30 : 764-3264
En dehors des heures ouvrables (demander la personne de garde en santé publique) CHRN : 764-5131
Un télécopieur, à l’usage exclusif des membres du module maladies transmissibles, permet la déclaration des
maladies à déclaration obligatoire pendant les heures ouvrables en toute sécurité : (819) 764-4537
antimicrobienne immédiate et différée, lavabo,
savon et méthode de séchage non nécessaires.
Les préparations à base d’alcool se sont révélées
plus efficaces pour réduire le nombre de micro-
organismes sur la peau que le lavage des mains,
même lorsque des antiseptiques étaient utilisés. De
plus, l’adhésion plus grande du personnel soignant
à l’asepsie des mains en raison des avantages des
préparations d’alcool contribue à diminuer les
infections nosocomiales.
¾ Le cas particulier du Clostridium difficile
Plusieurs établissements de soins en région ont eu
à faire face à des éclosions de Clostridium difficile
cette année.
Le Clostridium difficile est la bactérie responsable
de la colite pseudo-membraneuse. Elle peut faire
partie de la flore normale intestinale, mais elle est
le plus souvent acquise en milieu de soins. Sa
prolifération désordonnée est encouragée par la
modification de la flore intestinale résultant de
l’utilisation d’antibiotiques. En ce sens, la diarrhée à
Clostridium difficile est une maladie iatrogénique.
La bactérie se transmet par voie fécale-orale, en
particulier à de la clientèle vulnérable, presque
toujours à un usager traité aux antibiotiques. Dans
l’environnement, elle prend la forme de spores
extrêmement résistantes. Le personnel soignant
risque de la transporter à la suite d’un contact
direct avec un usager infecté ou son
environnement contaminé.
Le spectre clinique de l’infection est large allant de
l’infection asymptomatique au mégacôlon toxique.
Environ les deux tiers des personnes infectées sont
asymptomatiques; il n’est pas recommandé de les
traiter. Chez les personnes qui présentent des
diarrhées sans colite, l’arrêt seul des antibiotiques
règle généralement le problème sans autre forme
de traitement. La colite fulminante survient chez
2 à 3 % des personnes infectées.
Tous les antibiotiques peuvent prédisposer à une
infection par le Clostridium difficile : la
clindamycine, l’ampicilline, l’amoxicilline et les
céphalosporines sont le plus souvent impliqués.
Les symptômes commencent généralement
pendant le traitement mais, chez environ le tiers
des usagers, ils apparaissent de un à dix jours
après la fin du traitement.
Lorsque c’est possible, il faut cesser le traitement
antibiotique en cours. Le traitement initial de choix
de la colite à Clostridium difficile est le
métronidazole. La vancomycine est réservée pour
les cas les plus graves. Dans 20 % des cas, il y a
récidive après un traitement adéquat et, parmi ces
derniers, plus de 40 % présentent plusieurs
épisodes sans que cela soit attribuable à une
résistance au traitement mais plutôt à une
déficience de la réponse de l’hôte.
Les spores de cette bactérie bien nommée
résistent à tous les agents reconnus pour l’hygiène
des mains (alcools, savons et agents
antiseptiques).
La prévention et le contrôle de cette infection en
milieu de soins comprennent :
• l’utilisation rationnelle des antibiotiques;
• la durée de traitement antibiotique la plus
courte possible;
• les précautions contre la transmission par
contact, c’est-à-dire blouse, gants et lavage de
mains (préparation à base d’alcool ou eau et
savon) après avoir retiré les gants;
• l’entretien rigoureux de l’environnement de
l’usager avec un désinfectant reconnu;
• en présence d’une éclosion de Clostridium
difficile dans un milieu de soins, il faut
temporairement demander au personnel
soignant de se laver les mains à l’eau et au
savon après avoir pris soin d’un usager infecté :
c’est l’action mécanique de l’eau et du savon
qui réduit le nombre de spores sur la peau.
1
/
2
100%