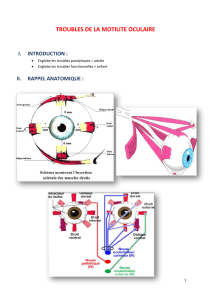
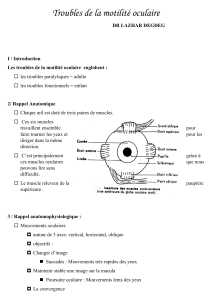
les strabismes de l`adolescent et de l`adulte

LES STRABISMES
DE L’ADOLESCENT
ET DE L’ADULTE
V3.1
CAHIERS DE SENSORIO-MOTRICITÉ
XXE COLLOQUE (1 995)
ORGANISATION : MAURICE-ALAIN QUÉRÉ & ALAIN PÉCHEREAU
Avec la participation de : M Bourron-Madignier (Lyon), JC Charlot (Paris),
MN George (Nantes), N Jeanrot (Castres), F Lignereux (Nantes), F Lods (Nice),
F Oger-Lavenant (Nantes), C Rémy (Lyon), A Roth (Genève),
C Speeg-Schatz (Strasbourg) & D Thouvenin (Toulouse)
ÉDITEUR (1 995) : A PÉCHEREAU POUR LISSAC OPTICIEN
ÉDITEURS (2 004) : A PÉCHEREAU & B RICHARD POUR FNRO ÉDITIONS
ÉDITEURS (2 007) : A & J PÉCHEREAU


i
http://www.strabisme.net
Les auteurs
Docteur Myriam Bourron-Madignier Lyon
Docteur Jean-Claude Charlot Paris
Docteur Marie-Noëlle George Nantes
Madame Nicole Jeanrot Castres
Docteur François Lignereux Nantes
Docteur Françoise Lods Nice
Docteur Françoise Oger-Lavenant Nantes
Professeur Alain Péchereau Nantes
Professeur Maurice-Alain Quéré Nantes
Docteur Charles Rémy Lyon
Professeur André Roth Genève
Professeur Claude Speeg-Schatz Strasbourg
Docteur Dominique Thouvenin Toulouse


iii
http://www.strabisme.net
Alain Péchereau
Depuis 1975, l’équipe de la Clinique Ophtalmologique du Centre Hospitalier
Universitaire organise des sessions orientées vers la strabologie de Formation
Médicale Continue ouvertes aux Ophtalmologistes et aux Orthoptistes. Cette
formation est, en dehors des Sociétés Savantes, la plus ancienne manifes-
tation ophtalmologique en activité. Sans votre soutien, une telle pérennité
n’aurait pas été possible.
En 1989, le professeur Quéré a décidé d’éditer les actes des colloques an-
nuels. Cet objectif n’a pu être atteint que :
• Grâce aux orateurs qui ont fait le double effort de préparer les exposés
présentés aux différents colloques et de donner les textes de ces expo-
sés mis en forme ;
• Grâce au professeur Quéré qui a fait l’effort considérable d’assurer la
mise en page de tous ces colloques pendant de nombreuses années
(1989-1993) et qui a bien voulu nous confier les documents d’origine ;
• Grâce à la maison Opticien Lissac. Celle-ci a fait l’effort depuis le pre-
mier colloque de prendre en charge les frais d’édition et de diffusion de
l’ensemble des actes de ces colloques. Rappelons que les actes de ces
colloques ont tous été édités. Un certain nombre d’entre eux est encore
disponible. Pour les obtenir, il faut s’adresser à « Lissac Opticien » le plus
proche de votre domicile. Les actes du colloque de l’année en cours sont
disponibles pour la première fois au moment de la Société Française
d’Ophtalmologie de l’année suivante sur le stand « Lissac Opticien » et
ceci à titre gracieux. Il ne sera mis en téléchargement libre que lors de la
parution des actes de l’année suivante. Tous ces actes seront mis pro-
gressivement sur le site en format « A4 » et « .pdf » et seront en télé-
chargement libre.
Les actes de ces colloques annuels représentent un fond documentaire d’une
grande qualité et sont un ensemble sans équivalent en littérature française
par leur qualité et leur diversité. De ce fait, il a semblé important de faire
bénéficier l’ensemble de la communauté ophtalmologique et orthoptique
française de l’ensemble de cette documentation.
Pour atteindre cet objectif, les orientations suivantes ont été retenues :
• Remise en forme de l’ensemble de la documentation sous une forme
informatique moderne ;
• Une gratuité grâce à l’informatique, Internet et les possibilités du télé-
chargement.
Les efforts de tous, vous permettent d’avoir ce document de travail à votre
disposition. J’espère qu’il vous permettra d’enrichir vos connaissances et vos
réflexions dans le domaine de la strabologie.
Avertissement
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
1
/
88
100%