Document PDF - Urologie Santé

Progrès
en
urologie
(2014)
24,
934—938
Disponible
en
ligne
sur
ScienceDirect
www.sciencedirect.com
Maîtrise
du
risque
infectieux
en
urologie
:
transmission
croisée,
précautions
standard
et
complémentaires
Infection
control
in
urology:
Standard
and
isolation
precautions
S.
Malavaud
UOH,
CHU
de
Toulouse,
hôpital
Rangueil,
1,
avenue
Jean-Poulhès,
31059
Toulouse
cedex,
France
Rec¸u
le
30
mai
2014
;
accepté
le
2
juin
2014
Disponible
sur
Internet
le
2
juillet
2014
Résumé
Introduction.
—
Les
précautions
complémentaires
(les
PC)
doivent
être
mises
en
œuvre
lorsqu’un
patient
est
identifié
comme
porteur
de
bactéries
particulières,
par
leur
niveau
de
résistance
aux
antibiotiques,
leur
virulence
et/ou
leur
potentiel
épidémique.
Matériel
et
méthodes.
—
L’hygiène
des
mains
et
l’application
des
précautions
standard
doivent
être
systématiques,
elles
seules
permettent
d’agir
en
toute
sécurité
lorsque
le
statut
viral
ou
bactérien
d’un
patient
n’est
pas
connu.
La
connaissance
des
voies
de
transmission
d’un
microorganisme,
des
équipements
de
protection
individuelle
et
des
bonnes
pratiques
d’hygiène
doivent
permettre
de
sélectionner
en
fonction
du
cas
les
moyens
de
prévention
adaptés.
Résultats.
—
Les
mesures
géographiques
et
techniques
se
déclinent
en
trois
catégories
de
pré-
cautions
complémentaires,
air
(PCA),
gouttelettes
(PCG)
et
contact
(PCC).
Discussion.
—Les
PCC
sont
de
loin
les
plus
fréquentes,
elles
concernent
les
germes
responsables
d’infections
cutanées,
entériques
et
la
plupart
des
bactéries
multi-résistantes
actuelles.
Parmi
ces
dernières,
ont
récemment
été
individualisées
les
bactéries
hautement
résistantes
émer-
gentes
(BHRe),
pour
lesquelles
des
mesures
spécifiques
se
rajoutent
aux
mesures
précédentes.
Conclusion.
—
Les
bactéries
multi-résistantes
sont
devenues
ces
dernières
années
un
enjeu
majeur
de
santé
publique.
Les
mesures
destinées
à
en
réduire
la
transmission
croisée
consti-
tuent,
avec
une
meilleure
utilisation
des
antibiotiques,
l’essentiel
de
la
prévention
des
infections
à
BMR.
©
2014
Publi´
e
par
Elsevier
Masson
SAS.
Adresse
e-mail
:
http://dx.doi.org/10.1016/j.purol.2014.06.001
1166-7087/©
2014
Publi´
e
par
Elsevier
Masson
SAS.

Précautions
complémentaires
en
urologie
935
Summary
Objectives.
—
To
provide
a
structured
review
of
good
hygiene
practices
in
infection
control.
Material.
—
A
review
of
existing
recommendations
on
standard
precautions,
isolation
precau-
tions
and
specific
recommendations
in
infection
control.
Results.
—
Isolation
precautions
complement
standard
precautions
when
a
patient
is
identified
as
a
carrier
of
bacteria
showing
resistance
to
antibiotics,
virulence
characteristics
and/or
epi-
demic
potential.
Full
compliance
with
hand
hygiene
recommendations
and
standard
precautions
is
mandatory
as
it
optimizes
safety
when
patient’s
viral
and/or
bacterial
status
is
unknown.
Ack-
nowledging
the
routes
of
transmission,
the
value
of
individual
protection
equipment
and
good
hygiene
practices
is
therefore
crucial
in
modern
infection
control.
For
specific
micro-organisms,
isolation
precautions
are
needed
against
airborne,
droplets
and/or
contact
cross-contamination
routes.
Within
isolation
precautions,
contact
precautions
are
the
most
widely
indicated
as
they
control
the
risks
of
contamination
from
germs
involved
in
cutaneous
or
enteric
infections
and
of
transmission
of
multi-resistant
bacteria
(MRB).
In
addition,
specific
recommendations
have
been
defined
for
emerging
resistant
MRB.
Conclusion.
—
MRB
are
becoming
worldwide
a
major
issue
in
public
health.
Reducing
cross-
contamination
is,
with
lesser
and
better
use
of
antibiotics,
one
of
the
main
avenue
in
their
control.
©
2014
Published
by
Elsevier
Masson
SAS.
Introduction
Dans
la
maîtrise
de
la
transmission
croisée
des
microorga-
nismes,
il
est
désormais
classique
de
distinguer
trois
niveaux
de
précautions
:
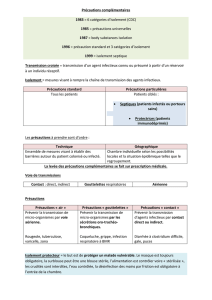
•les
précautions
standard
(PS)
[1,2],
qui
doivent
être
respectées
par
tout
professionnel
de
santé,
pour
tout
malade,
en
toute
circonstance.
Ce
sont
elles
qui
per-
mettent
d’agir
en
sécurité
face
à
l’inconnu,
c’est-à-dire
un
patient
dont
on
ne
sait
rien
quant
aux
infections
ou
aux
portages
de
microorganismes
qu’il
a
ou
qu’il
a
eus.
Ce
sont
elles
qui
protègent
le
personnel
soignant
du
risque
d’exposition
au
sang
et
aux
liquides
biologiques,
et
qui
réduisent
les
échanges
de
flores
microbiennes
natives
entre
soignants
et
soignés
;
•les
précautions
complémentaires
(PC)
[3,4]
sont
mises
en
œuvre
lorsque
des
microorganismes
précis
ont
été
iden-
tifiés
—
c¸a
n’est
plus
un
risque,
mais
une
certitude
!
—
en
fonction
de
leur
potentiel
épidémique
et
de
leurs
voies
de
transmission
(contact,
air
et
gouttelettes)
;
•enfin,
les
précautions
renforcées
[5]
ont
été
récemment
définies
afin
de
lutter
contre
des
bactéries
faisant
partie
de
la
flore
intestinale,
mais
présentant
des
caractéris-
tiques
de
résistance
aux
antibiotiques
telles
que,
alliées
à
un
potentiel
épidémique
important,
elles
sont
désormais
un
enjeu
de
santé
publique
majeur
(bactéries
hautement
résistantes
aux
antibiotiques
émergentes,
BHRe).
Matériel
et
méthodes
Dans
tous
les
cas,
les
précautions
font
appel
à
une
«
boîte
à
outils
»
commune,
dans
laquelle
il
faut
choisir
judicieuse-
ment
les
équipements
de
protection
individuelle
(EPI)
avant
de
les
utiliser
correctement
(les
pratiques).
La
désinfection
des
mains
et
le
nettoyage
de
l’environne-
ment
constituent
le
socle
de
la
maîtrise
de
la
transmission
croisée,
auquel
seront
rajoutés
les
autres
éléments
en
fonc-
tion
du
cas.
Les
précautions
standard
La
tenue
de
travail
doit
être
propre
«
du
jour
»,
les
ongles
sont
courts,
sans
vernis
ni
faux
ongles
[6],
les
mains
et
poi-
gnets
sont
dépourvus
de
tout
bijou
et
montre.
La
désinfection
des
mains
intervient
entre
chaque
patient,
et
pour
un
même
patient,
entre
chaque
soin
de
niveau
de
risque
différent,
avant
de
mettre
des
gants
et
dès
leur
retrait.
La
désinfection
des
mains
se
fait
toujours
par
friction
hydro-alcoolique
[7]
à
de
rares
exceptions
près
(mains
souillées,
précautions
mises
en
place
pour
des
bactéries
sporulant
telles
que
Clostridium
difficile,
ou
des
parasites
tels
que
le
sarcopte
de
la
gale)
;
la
technique
doit
être
parfaitement
maîtrisée,
les
7
«
petits
gestes
»
permettant
que
chaque
zone
cutanée
soit
effectivement
désinfectée
(Fig.
1).
Lorsqu’il
existe,
le
matériel
à
usage
unique
et
sécurisé
(aiguilles,
cathéters,
épicrâniennes,
matériel
à
hémoculture.
.
.)
doit
être
utilisé
[8].
L’évacuation
des
objets
piquants
et
tranchants
doit
se
faire
au
plus
près
du
soin,
sans
recapuchonnage
ni
désadaptation
à
la
main,
au
moyen
de
collecteurs
spécifiques,
de
taille
adaptée
à
l’activité,
dont
le
remplissage
ne
dépassera
pas
la
limite
indiquée
sur
le
collecteur,
inviolables
une
fois
fermés,
incinérables.
Les
EPI
(gants,
surblouse
ou
tablier
plastique,
lunettes
de
protection,
masque,
masque
à
visière)
doivent
être
choisis,
de
fac¸on
adaptée
(Fig.
2),
dès
lors
que
le
soin
qui
va
être
fait
présente
un
risque
d’exposition
des
mains
et/ou
du
visage
et
des
yeux
du
soignant
au
sang
et
liquides
biologiques
du
soigné.
Les
surchaussures
sont
inutiles,
et
même
source
de
contamination
des
mains
lorsqu’elles
sont
enlevées.
La
bonne
gestion
des
excreta
doit
être
abordée
dès
ce
stade
:
hygiène
des
mains,
protection
des
mains
et
de
la

936
S.
Malavaud
Figure
1.
Technique
pour
la
friction
hydro-alcoolique
adapté
de
[7].
DSF
:
désinfection.
tenue
lors
des
changes,
de
la
manipulation
des
bassins
et
pistolets
(dont
l’entretien
est
fait
de
préférence
en
lave-
bassin
avec
une
montée
en
température
suffisante),
vidange
des
sacs
collecteurs
d’urine.
Parmi
les
EPI,
les
masques
méritent
quelques
précisions,
utiles
pour
la
suite
:
•le
masque
chirurgical
a
deux
objectifs
:
protéger
celui
qui
le
porte
des
éclaboussures
de
sang
et
de
liquides
biolo-
giques
(dans
le
cadre
des
précautions
standard)
;
éviter
que
celui
qui
le
porte
ne
diffuse
des
gouttelettes
de
sécré-
tions
et
microorganismes
provenant
de
son
nez
ou
de
sa
Figure
2.
La
«
boîte
à
outils
»
en
matière
de
produits
et
de
matériels
à
utiliser
dans
le
cadre
des
précautions
standard
et
des
précautions
complémentaires.
PHA
:
produit
hydro-alcoolique
;
OPT
:
objets
piquants
et
tranchants.
bouche,
dans
le
cadre
des
précautions
complémentaires
de
type
gouttelettes
ou
encore
dans
le
cadre
des
mesures
d’asepsie
requises
pour
les
gestes
invasifs
à
haut
risque
;
•le
masque
à
pièce
faciale
filtrante
(FFP)
protège
celui
qui
le
porte
de
l’inhalation
de
particules
très
fines,
en
sus-
pension
dans
l’air
(par
exemple
bacille
de
la
tuberculose
provenant
d’un
patient
atteint
de
tuberculose
respira-
toire,
ou
encore
spores
aspergillaires
mises
en
suspension
à
l’occasion
de
travaux.
.
.).
Les
précautions
complémentaires
Encore
volontiers
appelées
«
isolement
»,
ce
terme
doit
être
abandonné
tant
son
impact
est
négatif
chez
les
personnes
qui
en
font
l’objet.
Bonnes
pratiques
Rappelons
les
règles
essentielles
:
•les
PC,
par
nature
complètent
les
PS,
dont
le
respect
doit
rester
scrupuleux,
en
particulier
l’hygiène
des
mains
;
•la
mise
en
œuvre
et
la
levée
de
précautions
complémentaires
doivent
faire
l’objet
d’une
prescription
et
d’une
trac¸abilité
dans
le
dossier
du
patient
;
•les
mesures
doivent
être
appliquées
par
l’ensemble
des
personnels
concourant
à
la
prise
en
charge
du
patient.
La
signalisation,
par
tout
moyen
(affiche,
pictogramme.
.
.
sur
la
porte
de
la
chambre,
le
dossier
de
soins,
les
demandes
de
consultations
ou
de
gestes
en
plateau
technique
ou
d’imagerie,
les
courriers
accompagnant
un
transfert
ou
une
sortie
au
domicile),
dans
le
respect
du
secret
médical,
est
la
clé
d’une
information
partagée,
au
bon
moment,
par
tous
les
professionnels
appelés
à
intervenir
dans
l’établissement
et
au-delà
;
•le
patient
(ou
la
personne
de
confiance)
doit
en
être
informé
par
l’équipe
médicale
et
soignante,
avec
tact
et
de
manière
adaptée
;
•le
plan
de
soins,
d’investigations
et
de
traitements
ne
doit
pas
être
modifié
du
fait
de
la
mise
en
œuvre
de
PC
;
•de
telles
situations
peuvent
se
rencontrer
dans
n’importe
quel
domaine
d’exercice
et
dans
n’importe
quelle
spé-
cialité,
aucun
service,
aucune
consultation
n’est
à
l’abri
d’avoir
à
gérer
des
patients
en
PC.
Grands
principes
Deux
grands
principes
président
aux
précautions
complémentaires.
Le
premier,
s’agissant
de
patients
hospitalisés,
est
qu’ils
soient
hébergés
en
chambre
seule,
ou
lorsque
plusieurs
patients
sont
porteurs
du
même
microorganisme
qu’ils
soient
hébergés
dans
la
même
chambre
ou
le
même
secteur
(cohorte)
;
s’agissant
de
patients
en
consulta-
tion,
l’idéal
est
de
les
maintenir
à
distance
des
autres
patients
et
de
réduire
leur
attente,
voire
d’éviter
leur
passage
en
salle
d’attente.
Ce
sont
là
des
mesures
dites
«
géographiques
».
Le
second
repose
sur
la
connaissance
de
la
ou
des
voie(s)
de
transmission
d’un
microorganisme,
dûment
identifié,
qui
permet,
dans
le
cadre
des
précautions
complémentaires,
de
choisir
les
outils
les
plus
efficaces
pour
réduire
cette
trans-
mission.

Précautions
complémentaires
en
urologie
937
Deux
grandes
voies
de
transmission
existent
:
•la
transmission
par
l’air
:
dans
ce
cas,
2
sous-voies
existent
qui
concernent,
l’une
des
particules
très
fines,
provenant
du
poumon
profond
de
la
personne
infectée
à
l’occasion
des
efforts
de
toux
et
d’éternuement,
et
capables
de
res-
ter
en
suspension
dans
l’air
un
certain
temps,
l’autre
des
particules
plus
grosses,
générées
à
partir
des
sécrétions
salivaires
et
nasales
à
l’occasion
de
la
parole,
du
rire,
de
la
toux,
plus
lourdes
et
qui
vont
rapidement
sédimen-
ter
sur
les
surfaces
horizontales.
La
barrière
permettant
le
plus
sûrement
l’interruption
de
la
transmission
est
le
masque,
dans
le
premier
cas,
le
port
de
masque
FFP
par
la
personne
à
protéger
(PC
AIR,
PCA),
dans
le
second
cas,
le
port
de
masque
chirurgical
par
la
personne,
soignante
ou
soignée,
génératrice
des
particules
(PC
gouttelettes,
PCG)
;
•la
transmission
par
contact,
avec
des
mains
le
plus
sou-
vent,
mais
aussi
des
surfaces
ou
des
objets
contaminés.
La
mesure
la
plus
efficace
est
la
désinfection
des
mains,
à
laquelle
sera
très
souvent
associé
le
port
des
gants
dès
l’entrée
dans
la
chambre,
ainsi
que
la
protection
de
la
tenue
du
professionnel
de
santé
par
une
surblouse
ou
un
tablier
dès
lors
qu’un
contact
physique
avec
le
patient
et/ou
son
environnement
est
prévisible.
La
charge
bac-
térienne
des
objets
sortant
de
la
chambre
du
patient
doit
être
maîtrisée
:
«
petits
»
dispositifs
médicaux
dédiés
au
patient
pendant
son
séjour
(glucomètre,
tensiomètre,
stylo,
stéthoscope,
nacelle
de
pesée.
.
.),
désinfection
des
DM
partagés,
évacuation
du
linge
et
des
déchets
dans
des
contenants
fermés
et
étanches,
vaisselle
et
plateaux
traités
en
lave-vaisselle
à
une
température
suffisante.
La
contamination
de
l’environnement
du
patient
est
toujours
présente,
il
faut
la
réduire
en
renforc¸ant
le
bionettoyage
et
en
augmentant
sa
fréquence.
Cet
ensemble
de
mesures
constitue
les
PC
contact
ou
PCC,
de
loin
les
plus
fréquem-
ment
mises
en
œuvre
dans
les
établissements
de
santé.
Résultats
Les
indications
des
différents
types
de
PC
découlent
des
sites
portages
(infectés
ou
simplement
colonisés)
et
de
la
ou
des
voie(s)
de
transmission
possible(s)
pour
chaque
agent
infectieux
:
•PCA
:
tuberculose
respiratoire,
viroses
éruptives
(rou-
geole,
rubéole,
varicelle),
viroses
respiratoires
émer-
gentes
(grippes
humaines
d’origine
animale.
.
.)
;
•PCG
:
grippe
humaine
saisonnière,
adénovirus,
coque-
luche,
scarlatine
et
angine
à
Streptocoque
A
;
toute
toux
fébrile
jusqu’à
plus
de
précisions,
chez
toute
personne
(soignant,
soigné,
visiteur).
Les
microorganismes
concer-
nés
sont
généralement
caractérisés
par
une
durée
de
contagiosité,
les
PC
sont
à
maintenir
pendant
toute
cette
durée
et
peuvent
ensuite
être
levées
;
•PCC
:
nous
retrouvons
dans
cette
catégorie
:
◦des
germes
responsables
d’infections
cutanées
(herpès,
varicelle,
impétigo,
gale.
.
.),
◦des
germes
responsables
d’infections
entériques
(Rota-
virus,
C.
difficile.
.
.).
Dans
ces
deux
cas,
la
guérison
clinique
et/ou
l’existence
d’une
durée
de
contagiosité
spécifique
guideront
la
durée
des
PC,
et
donc
dicteront
la
levée
des
PC,
◦la
plupart
des
bactéries
multi-résistantes
aux
anti-
biotiques
qui
nous
préoccupent
en
France.
Les
plus
fréquentes
sont
Staphylococcus
aureus
méticillino-
résistant
(SARM),
dont
le
gîte
est
le
nez,
et
secondairement
la
peau
;
les
entérobactéries
produc-
trices
de
bêtalactamase
à
spectre
étendu
(EBLSE),
dont
le
portage
est
digestif,
associé
ou
non
à
d’autres
sites
anatomiques,
symptomatiques
ou
non
(poumon,
arbre
urinaire.
.
.)
;
citons
encore
Acinetobacter
baumanii
résistant
à
l’imipénème
(ABRI),
certains
Pseudomo-
nas
aeruginosa
(PARC).
Pour
ces
bactéries,
il
n’existe
pas
de
notion
de
période
de
contagiosité
comme
pour
les
pathogènes
spécifiques.
La
durée
de
portage
de
ces
bactéries,
qu’il
s’agisse
d’une
infection
ou
d’une
colonisation,
peut
être
prolongée,
jusqu’à
plusieurs
années.
C’est
la
raison
pour
laquelle
les
PCC
sont,
soit
maintenues
jusqu’au
retour
du
patient
à
son
domi-
cile,
soit
levées
après
s’être
assuré
de
la
négativité
de
plusieurs
dépistages
digestifs
et
ce,
en
dehors
de
tout
contexte
nécessitant
la
prise
d’antibiotiques.
Il
est
recommandé
de
prendre
l’avis
du
praticien
hygiéniste
pour
définir
la
meilleure
stratégie.
Les
PCC
doivent
être
à
nouveau
mises
en
place
en
cas
de
réadmission
d’un
patient
ayant
un
antécédent
de
portage
de
BMR.
La
participation
du
patient
et
de
ses
visiteurs
au
respect
de
ces
mesures,
tout
particulièrement
à
l’hygiène
des
mains,
doit
être
un
objectif
fort.
Discussion
Les
PCC
se
sont
avérées
efficaces
dans
la
diminution
des
bac-
téries
dont
la
diffusion
est
peu
dépendante
de
la
pression
de
sélection
des
antibiotiques
;
le
SARM
en
est
le
meilleur
exemple,
avec
un
taux
de
prévalence
d’infections
nosoco-
miales
à
SARM
qui
est
passé
de
0,4
%
en
2006
à
0,2
%
en
2012
[9],
et
un
taux
d’incidence
qui
est
passé
de
0,59
cas
pour
1000
journées
d’hospitalisation
à
0,39
cas
en
2011
[10].
La
diffusion
des
BMR
dont
le
portage
est
intestinal,
est
plus
dif-
ficile
à
contenir
car
dépendante
à
la
fois
de
la
transmission
croisée,
le
plus
souvent
manuportée,
et
de
la
pression
de
sélection
des
antibiotiques,
utilisés
non
seulement
en
méde-
cine
humaine,
hospitalière
et
de
ville,
mais
également
dans
les
secteurs
agricoles
et
industriels.
Depuis
quelques
années
des
bactéries
appartenant
à
des
espèces
bactériennes
banales
de
la
flore
intestinale
et
fré-
quemment
isolées
dans
les
infections
humaines
(telles
que
Escherichia
coli
et
Enterococcus
faecium)
mais
présentant
des
caractéristiques
de
résistance
aux
antibiotiques,
nou-
velles
et
alarmantes,
émergent
en
France,
souvent
chez
des
patients
en
provenance,
ou
ayant
eu
des
soins
à
l’étranger.
Ce
sont
les
bactéries
hautement
résistantes
émergentes
(BHRe)
avec
aujourd’hui
(mais
la
liste
peut
évoluer)
les
entérobactéries
productrices
de
carbapénémases
(EPC)
et
les
E.
faecium
résistants
aux
glycopeptides
(ERG).
Devant
la
menace
d’impasse
thérapeutique
en
cas
d’infection
à
une
telle
BHRe,
le
ministère
de
la
Santé
a
enjoint,
par
toute
une
série
de
circulaires,
les
établissements
de
santé
à
faire
preuve
d’une
extrême
rigueur
dans
la
gestion
des
patients

938
S.
Malavaud
suspects
d’en
être
porteurs
ou
à
plus
forte
raison,
porteurs
avérés.
Quels
sont
les
patients
suspects
?
Ce
sont
tous
qui
font
l’objet
d’un
rapatriement
ou
d’un
transfert
sanitaire
en
provenance
d’un
établissement
de
soins
étranger
et
tous
ceux
qui
se
présentent
dans
un
établissement
de
soins
de
l’Hexagone
et
qui
ont
été
hospitalisés
au
moins
24
heures
à
l’étranger,
dans
un
secteur
à
forte
densité
de
soins,
dans
l’année
qui
précède,
notion
qui
n’est
pas
spontanément
évoquée
par
les
intéressés
et
qu’il
faut
donc
rechercher
acti-
vement.
Les
patients
doivent
faire
l’objet
d’une
admission
directe
dans
le
service,
sans
passer
par
les
urgences,
pour
être
mis
en
chambre
seule
et
faire
l’objet
d’un
dépistage
digestif
(écouvillonnage
rectal
ou
coproculture,
en
préci-
sant
le
contexte
au
laboratoire)
;
les
PCC
seront
levées
si
le
dépistage
est
négatif.
L’équipe
d’hygiène
doit
être
informée
et
accompagner
les
mesures
prises.
Comme
l’a
rappelé
très
récemment
l’Organisation
mon-
diale
de
la
santé,
la
résistance
bactérienne
est
un
enjeu
majeur
pour
les
décennies
à
venir,
pour
l’ensemble
des
pays
[11].
Conclusion
La
prévention
de
la
diffusion
des
BMR
repose
sur
un
petit
nombre
de
mesures
qui
visent
à
éviter
les
infections
noso-
comiales
par
les
bonnes
pratiques
d’asepsie
lors
des
soins,
à
limiter
la
pression
de
sélection
des
antibiotiques
en
les
utilisant
«
moins
et
mieux
»
et
à
maîtriser
la
trans-
mission
croisée
par
une
parfaite
hygiène
des
mains
et
de
l’environnement.
Ces
mesures
sont
complétées
par
des
pré-
cautions
complémentaires
adaptées
aux
germes
et
à
leurs
voies
de
transmission.
L’urologie
qui
accueille
des
patients
de
tous
âges
et
de
tous
horizons
avec
une
densité
de
soins
importante
fait
souvent
appel
aux
antibiotiques
et
intervient
parfois
en
milieu
septique.
Aussi
est-elle
régulièrement
confrontée
aux
bactéries
multi-résistantes.
Il
est
donc
important
que
les
équipes
médicales
et
paramédicales
d’urologie
connaissent
et
utilisent
les
mesures
de
prévention
adaptées.
Déclaration
d’intérêts
L’auteur
déclare
ne
pas
avoir
de
conflits
d’intérêts
en
rela-
tion
avec
cet
article.
Références
[1]
Ministère
de
la
santé.
Circulaire
DGS/DH
no98-249
du
20
avril
1998,
relative
à
la
prévention
de
la
transmission
d’agents
infec-
tieux
véhiculés
par
le
sang
ou
les
liquides
biologiques
lors
des
soins
dans
les
établissements
de
santé;
1998.
[2]
Ministère
de
la
Santé,
HCSP,
SFHH.
Surveiller
et
prévenir
les
infections
associées
aux
soins;
2010
http://www.sf2f.net/
publications-SF2H/SF2H
surveiller-et-prevenir-les-IAS-2012.
pdf
[3]
SF2H.
Recommandations
nationales
:
prévention
de
la
transmis-
sion
croisée
:
précautions
contact;
2009
http://www.sf2h.net/
publications-SF2H/SF2H
prevention-transmission-croisee-2009.
pdf
[4]
SF2H.
Recommandations
nationales
:
prévention
de
la
trans-
mission
croisée
par
voie
respiratoire
:
air
et
gouttelettes;
2013
http://www.sf2h.net/publications-SF2H/SF2H
reco-
mmandations
air-ou-gouttelettes/SF2H
recommandations
air-
ou-gouttelettes
2013.pdf
[5]
Ministère
de
la
santé.
http://circulaire.legifrance.gouv.fr/
pdf/2014/01/cir
37839.pdf
[6]
Meunier
O,
Hemmerlé
J,
Burger
S,
Salles
F.
Les
faux
ongles
et
l’hygiène
hospitalière.
HygièneS
2014;XXII(1):61—2.
[7]
SF2H.
Recommandations
pour
l’hygiène
des
mains;
2009
http://www.sf2h.net/publications-SF2H/SF2H
recomman-
dations
hygiene-des-mains-2009.pdf
[8]
Guide
des
matériels
de
Sécurité.
GERES;
2010
http://www.geres.org/16
doc/16
gure.htm
[9]
http://www.invs.sante.fr/Publications-et-outils/Rapports-et-
syntheses/Maladies-infectieuses/2013/Enquete-nationale-de-
prevalence-des-infections-nosocomiales-et-des-traitements
anti-infectieux-en-etablissements-de-sante-France-mai-juin-
2012
[10]
Réseau
de
surveillance
RAISIN-BMR.
http://www.invs.sante.
fr/bmr-raisin
[11]
Antimicrobial
resistance,
global
report
on
surveillance.
WHO;
2014.
1
/
5
100%