La connaissance de l`anatomie est-elle utile a la

LA CONNAISSANCE DE L’ANA TOMIE EST -ELLE UTILE POUR L’ALR 233
LA CONNAISSANCE DE L’ANATOMIE EST-ELLE
UTILE A LA PRATIQUE DE L’ANESTHESIE
LOCOREGIONALE?
EXPLICATION DE L’ECHEC PAR L’ANATOMIE
D. Jochum*, X. Capdevila** - *Service d’Anesthésie-Réanimation - Groupe Hospita-
lier Privé du Centre Alsace - Colmar. **Département d’Anesthésie-Réanimation A -
Hôpital Lapeyronie CHU - Montpellier.
INTRODUCTION
Les connaissances en anatomie sont d’autant plus intéressantes qu’elles s’ouvrent
vers les applications pratiques telles que l’anesthésie locorégionale. L’apport de la neu-
rostimulation qui est un exercice d’anatomie appliquée a encore majoré cette exigence.
L’analyse des échecs en anesthésie locorégionale doit nous faire évoluer quotidienne-
ment pour rendre nos techniques fiables et sans danger. Les repères anatomiques de
surface, les sensations perçues en profondeur, la rigueur dans l’analyse des contrac-
tions musculaires lors du repérage par neurostimulation sont autant d’éléments
indispensables à la réussite de nos procédures. Les descriptions classiques en anatomie
sont essentielles, mais elles ne sont retrouvées que dans 50 à 70 % des cas [1]. Les
variations anatomiques sont donc fréquentes et doivent être connues.
1. EMBRYOLOGIE
Pour comprendre l’anatomie des membres, il faut s’intéresser à l’embryologie. La
mise en place des principaux organes s’est effectuée entre la 4e et la 8e semaine du
développement embryologique. C’est la période de l’organogenèse [2]. Les ébauches
des membres apparaissent sous forme de bourgeons aplatis. La palette de la main est
visible dès la 5e semaine, celle du pied dès la 6e semaine [3]. Initialement, les membres
en développement se dirigent caudalement. Plus tard, ils se dirigent ventralement et
effectuent une rotation sur leur axe longitudinal. La rotation des membres thoraciques
et pelviens se produit en sens opposé avec un nombre de degrés différents.
Par conséquent, les futures régions des coudes regardent en arrière et celles des ge-
noux regardent en avant. Les faces antérieures du bras, de l’avant-bras et la face palmaire
de la main représentent le plan de flexion du membre thoracique et sont les homologues
des faces postérieures de la cuisse, de la jambe et de la face plantaire du pied [4].

MAPAR 2000234
Le bourgeon du membre thoracique est situé à un niveau allant du quatrième somite
cervical au premier somite thoracique, ce qui explique son innervation ultérieure par le
plexus brachial. Le bourgeon du membre pelvien apparaît au niveau des somites lom-
baux et des premiers somites sacraux [2]. Les somites sont des organes embryonnaires
transitoires responsables de la segmentation et concourent à la restructuration du corps
de l’embryon [5]. Chaque somite forme dans son segment métamérique un sclérotome
(os et cartilage), un myotome (muscle) et un dermatome (tégument).
Lors de l’allongement des bourgeons des membres, le tissu musculaire métamérisé,
indifférencié, pénètre dans ces bourgeons et se clive en deux contingents, ventral
(fléchisseur) et dorsal (extenseur). Plus tard, les muscles perdent leur caractère méta-
mérique et sont constitués de tissu musculaire provenant de plusieurs métamères [2].
En général, les muscles placés sur le versant ventral des os longs en développement
deviennent les fléchisseurs et les pronateurs du membre thoracique ainsi que les
fléchisseurs et les adducteurs du membre pelvien. Les muscles disposés sur le versant
dorsal des os longs sont habituellement des extenseurs et des supinateurs du membre
thoracique et des extenseurs et des abducteurs du membre pelvien. Cependant, au cours
de leur développement, des muscles des membres peuvent quitter leur position initiale
soit par migration, soit par rotation latérale au niveau du membre thoracique, soit par
rotation médiale au niveau du membre pelvien [6].
Dans les bourgeons des membres, les axones croissent le long de chemins permis.
Lorsque les axones des différents nerfs spinaux se mélangent, à la racine des bour-
geons, pour constituer les plexus brachial et lombosacral, chaque axone doit décider
s’il se rend dans la masse musculaire ventrale ou dorsale. Puis sous le contrôle de
facteurs locaux, les axones vont envahir précisément des ébauches musculaires spécifi-
ques [6]. Les connexions précoces entre nerfs et cellules musculaires sont probablement
une condition préalable à une différenciation fonctionnelle complète [2]. Lorsque les
axones moteurs ont trouvé leur cible, les fibres sensitives se rendent aux terminaisons
nerveuses situées dans les membres.
Apparemment, les axones sensitifs grandissent le long des axones moteurs jusqu’au
voisinage de la terminaison appropriée. Des messages locaux dirigent alors la ramifi-
cation finale vers l’organe à innerver [6]. En général, chaque racine sensitive innerve la
zone cutanée sous laquelle se trouvent les muscles innervés par la racine motrice cor-
respondante. Cependant, surtout au niveau des membres, les fibres sensitives se
distribuent à un territoire plus éloigné de l’axe du corps que les fibres motrices de la
racine correspondante [4]. Le plexus brachial apparaît à la 5e semaine et les nerfs
médian, radial et ulnaire atteignent la main à la 6e semaine [3]. Le nerf radial assurant
l’innervation des muscles extenseurs est formé par la réunion des branches dorsales des
troncs ventraux des nerfs spinaux. Les nerfs ulnaire et médian assurant l’innervation
des muscles fléchisseurs sont formés par la réunion des branches ventrales des troncs
ventraux des nerfs spinaux [2].
L’arrangement des dermatomes est modifié par la croissance des bourgeons de part
et d’autre de C7 pour le membre thoracique et de L5 pour le membre pelvien [3]. La
disposition métamérique originale subit quelques modifications au cours de cette crois-
sance, mais elle est encore reconnaissable chez l’adulte [2]. Les membres tournent vers
leur orientation définitive, expliquant la distribution en hélice des dermatomes des
membres pelviens [6]. La métamérie est atténuée par les associations intersegmen-
taires, la formation des plexus, le recouvrement des zones radiculaires adjacentes et la
pousse des membres [7].

LA CONNAISSANCE DE L’ANA TOMIE EST -ELLE UTILE POUR L’ALR 235
2. CONSEQUENCES GENERALES
L’embryologie nous permet de dégager un certain nombre de points importants. Les
muscles formés par chaque myotome entraînent dans leur évolution les différents filets
nerveux. Au cours du développement, les nerfs s’allongent, se ramifient et suivent les
myotomes dans toutes leurs expansions. Au niveau de la racine des membres, les myo-
tomes s’intriquent avec les myotomes voisins. Les nerfs, suivant les ébauches
musculaires, s’enchevêtrent, s’entrecroisent et s’accolent [4]. C’est l’absence de côtes
qui permet la formation de plexus (cervical, brachial, lombal et sacral) à partir des
branches ventrales des nerfs rachidiens [5]. Le clivage du tissu musculaire en deux
contingents ventral et dorsal entraîne la constitution en deux plans des plexus. Pour le
plexus brachial, les deux plans indépendants sont depuis les racines jusqu’aux bran-
ches terminales, un plan postérieur simple et constant pour les muscles extenseurs et un
plan antérieur complexe et variable pour les muscles fléchisseurs. Pour le plexus lom-
bal, si cette division est moins nette que pour le précédent, elle est cependant évidente.
Les deux branches terminales sont le nerf fémoral qui répond au plan postérieur et le
nerf obturateur qui correspond au plan antérieur. Le plexus sacral, quant à lui, est beau-
coup plus simple et cette division en deux plans n’apparaît pas au premier abord.
Cependant, dans le cas d’une division précoce du nerf ischiatique et en particulier dans
les cas où les nerfs tibial et fibulaire naissent isolément du plexus, le nerf tibial consti-
tue le plan antérieur et le nerf fibulaire le plan postérieur [4].
Les nerfs cheminent dans les espaces qui séparent les futurs groupes musculaires.
Les nerfs, dans leur progression, se dirigent toujours en ligne droite en l’absence d’obs-
tacle (His). Comme leur trajet est rectiligne, ils n’ont que juste la longueur qu’il faut
pour aller du point d’origine au point de terminaison (Cruveilhier). Les nerfs sont les
uns superficiels, les autres profonds. Les premiers suivent le trajet des veines, les
seconds cheminent dans les grands espaces celluleux qui séparent les muscles et sont
satellites des artères (Farabeuf). Les veines sont, en général, plus superficielles que les
artères et les nerfs plus superficiels que les veines. Il ne faut pas opposer la fixité des
nerfs à la variabilité des muscles et des vaisseaux. Les nerfs sont loin de présenter cette
fixité admise classiquement [4]. Un autre trajet peut être pris pour aboutir à la terminai-
son habituelle, parfois empruntant la voie d’un autre nerf. Un exemple typique est celui
du nerf musculocutané et du nerf médian au niveau du bras. En règle générale, les
anastomoses se voient en trois endroits différents :
1-Dans les plexus, il y a échange de cordons nerveux.
2-Sur le trajet des nerfs, on distingue les anastomoses normales mais variables dans
leur volume et les anastomoses inconstantes dont l’importance est grande.
3-A la périphérie, c’est-à-dire au voisinage de la terminaison des nerfs.
3. PLEXUS ET VARIATIONS[4]
Les plexus ne sont pas toujours constitués par un même nombre de racines. Le
plexus brachial est habituellement formé par les branches antérieures des quatre der-
niers nerfs cervicaux et du premier nerf thoracique. Mais, l’anastomose provenant de
C4 est fréquente (deux tiers des cas) et le deuxième nerf thoracique peut prendre part à
la constitution du plexus. De plus, la participation de ces deux nerfs implique une rela-
tion de volume entre les deux anastomoses (l’une grosse, l’autre petite). Au niveau du
plexus lombal, des variations analogues existent. Il est habituellement constitué par les
branches antérieures des trois premiers nerfs lombaux et par une partie du quatrième
nerf lombal. Mais, il peut recevoir la totalité ou une partie de T12 ou une partie de L5.

MAPAR 2000236
Par suite de l’ascension progressive que subirait la racine du membre, les diverses
variétés de plexus résulteraient de l’ascension exagérée (phénomène progressif) ou de
l’ascension moindre que l’ascension normale (phénomène régressif). Il est possible de
décrire un plexus haut situé (préfixé), normal, bas situé (postfixé) ou même étalé dans
les deux sens. La signification clinique de ces plexus ne doit pas être minimisée car les
distributions motrices et sensitives sont modifiées. Chez l’homme, cette migration cépha-
lique (plexus préfixé prépondérant) est un phénomène consécutif à la station debout.
De plus, pour un même sujet, une asymétrie existe fréquemment entre les deux côtés.
Un nerf donné peut modifier sa position relativement par rapport à la colonne, mais il
conserve sa place par rapport aux autres nerfs (Herringham).
4. RACINES CLES
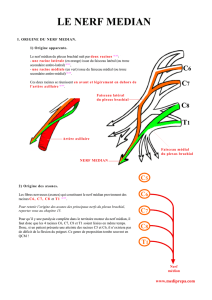
4.1 PLEXUS BRACHIAL ET SEPTIEME RACINE CERVICALE (FIGURE 1)
L’axe du plexus brachial est représenté par la branche antérieure du septième nerf
cervical qui forme le tronc primaire moyen. Chaque tronc primaire (supérieur, moyen,
inférieur) se partage en une division antérieure et une postérieure pour constituer les
deux plans du plexus. Le plus souvent, la division antérieure du tronc primaire moyen
(C7) va rejoindre celle du tronc primaire supérieur pour constituer le faisceau latéral
(tronc secondaire antéro-externe). Sur un plan pratique, les racines supérieures C5, C6,
C7 ont des rapports essentiellement différents comparés aux racines inférieures C8 et
T1 [4]. Ces dernières vont constituer le tronc primaire inférieur qui est profond, en
rapport beaucoup plus intime avec l’artère subclavière et le dôme pleural.
Le plexus dans sa portion supraclaviculaire est formé par les troncs primaires et ses
branches de division. En avant, le muscle omohyoïdien croise obliquement ce plexus et
délimite deux triangles. Seuls les racines C5, C6, C7 et le tronc primaire supérieur
occupent le triangle omotrapézien (intérêt d’un abord superficiel dans le bloc intersca-
lénique). La zone correspondant à la grande fosse supraclaviculaire (trigone
omoclaviculaire) est un triangle considéré comme dangereux [8] par les anatomistes et
les chirurgiens du fait des rapports vasculaires et pleuraux (risque majoré des blocs
Figure 1 : Plexus brachial
N. Ulnaire
N. médian
N. axillaire
N. musculocutané
N. radial
T1
C8
C7
C6
C5

LA CONNAISSANCE DE L’ANA TOMIE EST -ELLE UTILE POUR L’ALR 237
supraclaviculaires dans cette région). Le bord inférieur du cartilage cricoïde (repère
indirect) se trouve au même niveau que le tubercule antérieur de C6 ou tubercule de
Chassaignac et immédiatement au-dessous de ce repère classique se trouve l’origine
de la racine C7, racine clé du plexus brachial. Les autres branches du plexus brachial,
après s’être groupées autour de la septième racine cervicale, s’engagent dans un défilé
compris entre la clavicule et la première côte, puis passent à l’aplomb du processus
coracoïde. La ligne d’anesthésie décrite par Bazy [9], indique exactement la direction
du plexus brachial qui du tubercule antérieur de C6 passe par le sommet du processus
coracoïde et par la tangente au bras placé en abduction à 45°. Le milieu du bord posté-
rieur du muscle sternocléidomastoïdien et le milieu de la clavicule sont deux repères de
surface sur cette même droite [8].
4.2 PLEXUS LOMBOSACRAL ET QUATRIEME RACINE LOMBALE (FIGURE 2)
L’étude des variations plexiques a attiré l’attention sur le nerf furcal ou nerf en
fourche qui permet la jonction entre plexus lombal et sacral. Classiquement ce nerf,
décrit par Jehring comme constant et en situation fixe, se divise en trois branches pour
fournir une racine au nerf fémoral, une au nerf obturateur et une dernière au tronc
lombosacral pour la constitution du nerf ischiatique. D’après une étude sur 122 su-
jets [1], les plexus étaient reliés par un nerf furcal unique (91,8 %), par un double nerf
furcal (0,8 %) et aucune connexion n’existait dans 7,4 % des cas. L’origine du nerf
furcal unique provenait très fréquemment de L4 (80 %). Dans ces cas, cette quatrième
racine lombale alimente les trois nerfs moteurs fondamentaux du membre pelvien.
Figure 2 : Plexus lombosacral
L2
S3
L1
L4
L5
L3
S2
S1
N. obturateur
N. fémoral
Tronc lombosacral
N. furcal
N. ischiatique
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%