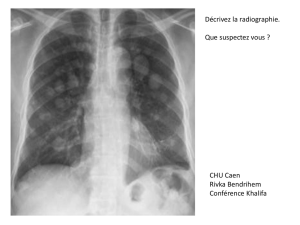
Physiologie Respiratoire : Fonctions Non Respiratoires et Exploration

UE : Système Respiratoire – Physiologie
Date : 21/10/2011 Plage horaire : 16-18h
Promo : PCEM2 Enseignant : Marthan
Ronéistes :
Gassian Noémie : noemie-g@live,fr
Baré Oumou : [email protected]
Physiologie respiratoire : 4ème partie
VI. Fonctions non respiratoires du poumon
VI. 1. Fonctions métaboliques
VI. 2. Épuration et défense
VI. 3. Échanges thermiques
VII. Exploration fonctionnelle respiratoire
Contexte
VII. 1. Mécanique ventilatoire
VII. 2. Échanges gazeux
VII. 3. Contrôle de la ventilation
VI. Fonctions non respiratoires du poumon
La respiration est un fonctionnement en série de deux appareil : l'appareil respiratoire et l'appareil
circulatoire. On a vu le fonctionnement respiratoire mais le poumon a d'autres fonctions que celle-ci, elles
sont à l'origine de beaucoup d'éléments dans la pathologie respiratoire.
VI. 1. Fonctions métaboliques
Production de surfactant :
Le surfactant est un fluide tensio-actif produit par le poumon qui tapisse la surface des alvéoles.
Les alvéoles sont recouvertes d'un épithélium constitué :
–de pneumocytes de type 1 (très plats) qui permettent les échanges gazeux au niveau d'une
zone optimisée.
–de pneumocytes de type 2 sécrétant le surfactant composé de protéines, de phospholipides,
d'une demi-vie d'une trentaine d'heures.
www.cdbx.org/site/spip.php?page=roneop2 1/15

Le surfactant est très important pour la compliance pulmonaire, il abaisse les forces de tension
superficielles à l'interface entre le côté gazeux et le côté liquidien.
La pathologie la plus importante liée à la production de surfactant est la grande prématurité, avant la 32-
33ème semaine d'aménorrhée, le fœtus est alors incapable de le produire, il naît avec des poumons rigides
difficilement ventilables.
Équilibre entre les activités protéases et anti-protéasiques :
La structure pulmonaire dépend de la production de fibres élastiques et de leur dégradation. Il y a dans le
poumon des activités anti-protéasiques qui vont s'opposer aux activités protéasiques notamment fournies
par les cellules inflammatoires et les polynucléaires.
Sans l'activité anti-protéasique, l'activité protéasique se développe et on va potentiellement vers une
destruction du parenchyme pulmonaire.
Il existe une forme très caractéristique relativement rare d'emphysème pulmonaire, de dégradation de
perte de la structure élastique et collagène que l'on observe dans un déficit de l'anti-protéase la plus
importante : l'alpha 1 antitrypsine.
Chez les patients qui présente ce déficit à l'état homozygote, les activités trypsines sont plus importantes et
déclenchent vers 30 ans un emphysème assez dramatique sur lequel il n'y a pas grand chose à faire si ce
n'est empêcher les autres facteurs de l'emphysème (tabagisme, surinfections). On peut essayer de donner
par voie veineuse de l'antitrypsine pour rétablir l'équilibre.
Inactivation métabolique :
La circulation pulmonaire reçoit tout ce qui vient de la circulation veineuse, elle est placée en série avant le
redémarrage de la circulation artérielle systémique.
Il y a au niveau de la circulation pulmonaire beaucoup d'activité d'inhibition métabolique de façon à ce que
des produits de la circulation veineuse ne fasse pas un tour de plus au niveau de la circulation artérielle.
L'endothélium vasculaire pulmonaire a beaucoup d'activité d'inhibition de peptides vaso-actifs grâce aux
amines, peptides, etc...
C'est une fonction relativement importante puisqu'elle protège ce qu'il va se passer dans la circulation
systémique au tour suivant.
Activation métabolique :
La plus caractéristique est le système rénine angiotensine systémique SRA.
De l'angiotensinogène est produit au niveau du foie, transformé en angiotensine1 par la rénine,
l'angiotensine 1 est ensuite transformée en angiotensine 2 (peptide vaso-actif sécréteur d'aldostérone de
manière importante) par l'enzyme de conversion.
Cette enzyme de conversion est localisée de manière élective au niveau du tissu pulmonaire, donc
beaucoup d'angiotensine 2 systémique est produite au niveau pulmonaire.
www.cdbx.org/site/spip.php?page=roneop2 2/15

Un des moyens de traiter une hypertension artérielle pulmonaire est de donner des inhibiteurs de l'enzyme
de conversion pour bloquer la production d'angiotensine 2, peptide vaso-actif puissant qui va également
induire la sécrétion d'aldostérone (hormone de la rétention hydrosodée). Donc si l'angiotensine 2 est
diminuée, il y a de la vasodilatation et de l'hypotension artérielle.
A cause de cette localisation très élective de l'enzyme de conversion, un des effets secondaires classiques
des inhibiteurs de cette enzyme est la toux. Dans un nombre non négligeable de cas, les patients prenant
des inhibiteurs de l'enzyme de conversion démarrent des toux qui sont ensuite explorées, diagnostiquées,
etc alors que finalement, elle n'est qu'un effet secondaire. Il faut donc juste que le cardiologue change la
prescription.
VI. 2. Épuration et défense
Le poumon est directement exposé à l'atmosphère.
La surface de section cumulée de l'ensemble des bronchioles terminales est d'environ de 1m2. Si on déplie
l'ensemble des alvéoles, la surface est d'environ 100m2 (un demi terrain de tennis). 100m2 de tissu
pulmonaire est directement et en permanence en contact avec l'extérieur, d'autant plus qu'on ventile
environ 15 000 L d'air par jour, les interactions entre environnement et poumon sont très importantes, bien
plus supérieures à l'exposition de la surface cutanée (2m2). Il faut donc le protéger.
Deux systèmes de défense sont très importants : la production de mucus et l'épuration muco-ciliaire.
VI. 2. 1. Mucus et mouvements ciliaires
Dans l'épithélium trachéo-bronchique, il y a deux types de cellules : les
cellules muqueuses et des cellules ciliées qui forment un escalator
muco-ciliaire du sens distal vers le sens proximal.
Le mucus est composé d'eau à 95% mais aussi de mucines (glycoprotéines), d'activités aniti-protéasiques. Il
compacte les bactéries, les xénobiotiques, etc...
Les cellules ciliées sont des cellules qui portent environ 200 cils chacune et qui ont un battement
extrêmement rapide (10-20 Hz) avec un mouvement coordonné de façon à faire le « tapis roulant muco-
ciliaire » pour ramener ce mucus vers la partie proximale des voies aériennes.
Le mouvement ciliaire remonte jusqu'au niveau de la trachée où il y a, soit expectoration directe, soit
passage dans le système digestif.
Pour que ça fonctionne, deux conditions :
–le mucus doit être de bonne qualité
–les cils doivent bien fonctionner
Il va donc avoir deux types de pathologies donnant des maladies extrêmement graves :
–mucus de mauvaise qualité
Le mucus doit avoir des propriétés biologiques adaptées, il doit être suffisamment collant pour
retenir les xénobiotiques et suffisamment fluide pour pouvoir être remonté.
La mucoviscidose est la maladie génétique la plus fréquente dans les pays occidentaux où on a un
dysfonctionnement d'un canal chlore présent sur la partie apicale des cellules trachéo-
bronchiques, qui fait que l'hydratation du mucus est insuffisante. Le mucus est donc épais et
extrêmement difficile à remonter par le mouvements ciliaires.
www.cdbx.org/site/spip.php?page=roneop2 3/15

Aujourd'hui, elle se diagnostique très tôt, son évolution naturelle est un mauvais système
d'épuration et de défense, engorgement du poumon par le mucus, pneumopathies à répétition,
sélection de bactéries de plus en plus résistantes à l'antibiothérapie, décès par infection pulmonaire
grave. Cette histoire naturelle s'établissait dans les 15-20 ans, actuellement, l'espérance de vie est
de l'ordre de 40-50 ans avec pour seule thérapie efficace la kinésithérapie pour aider les cils à
évacuer le mucus très collant. Chez l'enfant c'est du clapping tête en bas.
–maladies du mouvement ciliaire
La maladie des cils immobiles est caractérisée par l'absence de mouvement ciliaire, le mucus est de
bonne qualité, mais ne peut pas être remonté. Cette maladie est en général associée à d'autres
anomalies variées, et se retrouve de manière assez classique dans les problèmes de transplantation
cardio-pulmonaire.
Immédiatement en post-transplantation, la partie de la trachée conservée du receveur est normale
mais la partie du poumon donneur subit une paralysie ciliaire pendant 4-5 jours avant de retrouver
la synchronisation de l'ensemble des cils de l'épithélium.
Pendant cette paralysie transitoire, le mucus s'accumule et le seul moyen de l'évacuer est de
l'aspirer par endoscopie.
Expérimentalement, si on transplante un segment de bronche de manière inverse (avec un
mouvement ciliaire allant du proximal vers le distal) au milieu d'une bronche normale, au bout d'un
moment, l'ensemble des mouvements ciliaires se synchronise.
C'est le mécanisme majeur de protection du poumon.
Dans une complication de la bronchite chronique et du tabagisme, il y a progressivement des métaplasies
épithéliales. Le bronchitique chronique expectorant est quelqu'un qui perd son battement muco-ciliaire, il a
donc besoin de faire une expectoration forcée pour essayer de continuer à protéger l'arbre bronchique.
VI. 2. 2. Immunologie pulmonaire
Le poumon est un organe où il y a beaucoup de facteurs immunocompétents, beaucoup d'Ig (A, E qui sont
le support de l'allergie), de facteurs humoraux, et toutes les cellules immunocompétentes (macrophages,
mastocytes, lymphocytes, neutrophiles etc...).Le poumon est une « bombe immunologique », mais moins
qu'une moelle osseuse.
Cela a deux conséquences :
–Lors de transplantation pulmonaire, le rejet de la greffe est très important, moins que celui
de moelle (greffe de cellules immunologiquement compétentes), mais plus qu'un foie, un cœur, un
rein. On a donc besoin d'un degré d'immunosuppression relativement important.
–Dans un poumon normal, toutes ces cellules sont présentes mais en grande quantité, par
contre à chaque déclenchement de processus inflammatoire, le fragiliseur inflammatoire est auto-
alimenté, ce qui sous-tend la majorité des maladies chroniques respiratoires : asthme, fibrose,
dépressiome..
La présence de ces cellules immunologiquement compétentes est très bénéfique pour défendre le poumon
mais potentiellement délétère dans des phénomènes inflammatoires.
VI. 3. Échanges thermiques
10% de notre bilan thermique s’établit au niveau des voies aériennes mais ils n'ont pas de valeur
thermorégulatrice chez l'homme contrairement à chez l'animal en général (chien).
Le chien adapte ses échanges thermiques en modulant sa ventilation pour compenser des déperditions
thermiques.
www.cdbx.org/site/spip.php?page=roneop2 4/15

L'homme a des déperditions thermiques obligatoires au niveau des voies aériennes que l'on ne peut pas
moduler, on réalise l'équilibre thermique par d'autres phénomènes (sudation par exemple).
Au cours de l'inspiration, le gaz est conditionné :il est inspiré aux conditions ATPS, et il doit être en
conditions BTPS dans le poumon (à 37°C et saturé en vapeur d'eau).
Malheureusement, à l'expiration, l'eau et la chaleur utilisées pour conditionner le gaz inspiré ne sont pas
récupérées car l'expiration se fait quasiment aux conditions BTPS. En hiver, la buée qu'on fait c'est de la
condensation de la vapeur d'eau, on sort un gaz complètement humide.
Les animaux qui vivent dans le désert, comme les chameaux, sont capables de récupérer à l'expiration
toute l'eau qu'ils ont utilisé pour conditionner le gaz (mécanisme au niveau des fosses nasales), cela réduit
leur déperditions thermiques.
Chez l'homme, il y a des déperditions thermiques car on expire de l'air saturé en vapeur d'eau à 37°C. Ces
pertes se font au niveau des voies aériennes et sont liées car les pertes d'eau se font par évaporation et
les pertes de chaleur par convection, ceci d'autant plus que l'on ventile un nombre de litres important.
Plus on hyperventile, plus on perd de l'eau et de la chaleur.
Ceci est la cause de l'asthme d'exercice.
L'asthme est une maladie respiratoire très fréquente touchant 10 à 15% de la population. Elle se traduit
cliniquement par des épisodes intermittents de crise d'asthme.
La crise d'asthme est typiquement une bradypnée expiratoire sibilante paroxystique, c'est-à-dire une
dyspnée pendant laquelle le rythme respiratoire est ralenti, expiratoire car il y a un freinage expiratoire,
sibilant lié au bruit de la respiration, et paroxystique car elle s'arrête. La physiopathologie de cette maladie
sont des bronchospasmes aigus, deux situations :
–l'asthme allergique :
Le déclencheur est alors un allergène auquel on est sensibilisé. Dans nos voies aériennes, des
mastocytes portent des Ig E spécialement sensibilisées contre un allergène que l'on inhale.
L'allergène fait libérer au contact des IgE spécifiques de l'histamine, des leucotènes, dans les voies
aériennes, déclenchant la crise d'asthme. (pour avoir le vécu d'une crise d'asthme, il suffit de
respirer dans un paille).
–l'asthme non allergiques
déclenché dans diverses circonstances.
Ce qui sous tend la maladie asthmatique est l'hyper-réactivité bronchique : les bronches d'un malade
asthmatique réagissent plus que celles d'un sujet normal, un déclencheur de la crise d'asthme est
l'exercice.
Quand un asthmatique fait de l'exercice, à cause du conditionnement et des phénomènes de pertes d'eau
et de chaleur, il va refroidir ses voies aériennes et induire une certaine hyper osmolarité du fluide qui
baigne dans ses voies aériennes, les mastocytes vont alors se mettre à dégranuler de la même manière
qu'une dégranulation allergique. Tous les patients asthmatiques peuvent être déclenchés à l'exercice à
condition que la puissance de l'exercice soit suffisamment importante pour entrer dans cette zone
dangereuse.
La découverte d'un asthme par un déclenchement à l'exercice se retrouve dans la grande majorité chez les
enfants, car ils bougent tout le temps. Chez l'adulte, la circonstance de déclenchement de d'asthme à
l'exercice est assez rare car le niveau d'exercice des adultes est très au dessous de celui des enfants,
d'autres facteurs la déclenche.
www.cdbx.org/site/spip.php?page=roneop2 5/15
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%