Les douleurs périnéo-scrotales après soutènement

Progrès en urologie (2008) 18, 456—461
Disponible en ligne sur www.sciencedirect.com
ARTICLE ORIGINAL
Les douleurs périnéo-scrotales après soutènement
urétral prothétique type InVance®:
étude anatomique sur cadavres夽
Perineoscrotal pain after InVance®suburethral sling: Cadavre anatomical study
C. Sénéchal∗, K. Limani, C. Djeffal,
A. Paul, F. Saint, J. Petit
Service d’urologie et transplantation rénale, CHU-hôpital Sud,
avenue René Laënnec-Salouël, 80054 Amiens, France
Rec¸ule3ao
ˆ
ut 2007 ; accepté le 7 mars 2008
Disponible sur Internet le 23 mai 2008
MOTS CLÉS
InVance®;
Anatomie ;
Nerf périnéal ;
Douleurs ;
Dysesthésies
Résumé
Objectif. — Nous avons recherché l’origine anatomique aux douleurs périnéo-scrotales pro-
longées après soutènement urétral prothétique à fixation trans-osseuse type InVance®pour
incontinence urinaire après chirurgie prostatique afin de proposer des conseils techniques pour
en réduire la fréquence.
Matériel et méthode. — Nous avons disséqué trois cadavres formolés masculins et analysé la
littérature relative à l’anatomie périnéale et aux complications de la technique chirurgicale.
Résultats. — Les dissections sur cadavres ont permis de mettre en évidence l’origine, le trajet
et la terminaison du nerf périnéal, branche du nerf pudendal issu des racines sacrées S2-S3-S4.
Sa branche superficielle, accompagnée de sa vascularisation, est responsable de l’innervation
sensitive de la partie antérieure du périnée et de la face postérieure du scrotum. Ce trajet se
situe dans la zone de dissection latérale vers les branches ischiopubiennes. Les lésions poten-
tielles de ce nerf peuvent relever de la coagulation du pédicule vasculaire, de l’étirement
pendant la dissection latérale vers les branches ischiopubiennes, ou de la lésion de ses anasto-
moses avec le rameau scrotal du nerf cutané latéral de la cuisse lors de l’exposition des sites
d’implantation des vis ischiopubiennes.
夽Niveau de preuve : 5.
∗Auteur correspondant.
Adresse e-mail : [email protected] (C. Sénéchal).
1166-7087/$ — see front matter © 2008 Elsevier Masson SAS. Tous droits réservés.
doi:10.1016/j.purol.2008.03.013

Les douleurs périnéo-scrotales après soutènement urétral prothétique 457
Conclusion. — Le traumatisme du nerf périnéal superficiel est vraisemblablement responsable
des algies périnéo-scrotales après chirurgie périnéale type InVance®. Il est donc important de
réduire ce traumatisme opératoire en prenant contact avec le muscle bulbo-urétral avant de
disséquer latéralement et en limitant la coagulation.
© 2008 Elsevier Masson SAS. Tous droits réservés.
KEYWORDS
InVance®;
Anatomy;
Perineal nerve;
Pain;
Dysaesthesia
Summary
Objective. — The authors investigated the anatomical basis for prolonged perineoscrotal pain
after InVance®bone-anchored male sling for the treatment of urinary incontinence after pros-
tatic surgery in order to propose technical advice to reduce the frequency of this complication.
Material and method. — The authors dissected three formalin-preserved male cadavres and
reviewed the literature on perineal anatomy and complications of the surgical technique.
Results. — Cadavre dissections demonstrated the origin, course and termination of the perineal
nerve, a branch of the pudendal nerve derived from the S2-S3-S4 sacral nerve roots. Its super-
ficial branch, accompanied by its blood supply, ensures sensory innervation of the anterior part
of the perineum and posterior surface of the scrotum. This branch is situated in the zone of
lateral dissection towards ischiopubic rami. Potential lesions of this nerve could be due to coa-
gulation of the vascular pedicle, stretching during lateral dissection towards ischiopubic rami,
or damage to its anastomoses with the scrotal branch of the lateral cutaneous nerve of the
thigh during exposure of the sites of implantation of ischiopubic screws.
Conclusion. — Trauma to the superficial perineal nerve is probably responsible for perineos-
crotal pain after InVance®perineal surgery. This operative trauma must therefore be reduced
by identifying the bulbourethral muscle before dissecting laterally and by limiting the use of
coagulation.
© 2008 Elsevier Masson SAS. Tous droits réservés.
Introduction
La chirurgie prostatique reste grevée d’un risque
d’incontinence urinaire [1] qui a justifié un grand nombre
de propositions techniques thérapeutiques.
Depuis Berry dans les années 1960, de nombreuses
équipes [2—4] ont proposé un soutènement urétral pour
les patients atteints d’une incontinence urinaire iatrogène
modérée ne relevant pas du sphincter urinaire artificiel.
L’usage d’une bandelette à fixation trans-osseuse type
InVance®(American Medical System, Minetonka, États-Unis)
a permis d’obtenir des résultats satisfaisants [5—7]. Ses
complications sont rares, essentiellement représentées par
des douleurs et des dysesthésies périnéo-scrotales (10 % des
patients). Nous avons donc essayé de comprendre l’origine
anatomique de ces douleurs, pour en réduire la fréquence.
Matériel et méthode
Par l’outil de recherche «Pubmed », nous avons exploité la
base de données de la National Library of Medicine (NLM,
Bethesda, États-Unis), en croisant le terme perineal nerve
avec les termes anatomy et bone anchoraged male sling. Les
articles les plus pertinents ont été sélectionnés et analysés.
Ces résultats ont été complétés par la dissection de trois
cadavres formolés, de sexe masculin, décédés entre 66 et
78 ans. Le premier cadavre a été disséqué en décubitus
dorsal après avoir sectionné les membres inférieurs à la
racine des cuisses. Un billot a été placé sous le bassin pour
mieux exposer le périnée. Les organes génitaux externes ont
été fixés vers le haut par un fil serti. Des autres cadavres,
nous n’avons utilisé que le bassin, après section du tronc
en regard de L4 et des deux membres inférieurs, afin d’en
faciliter la mobilisation.
La peau a été incisée à la partie moyenne du scrotum,
puis de part et d’autre en suivant le relief des muscles
adducteurs. L’incision a ensuite été poursuivie verticale-
ment en passant à l’extérieur du relief de la tubérosité
ischiatique et terminée de chaque côté au niveau du relief
de la pointe du coccyx. La peau a ensuite été réclinée en
conservant en place le tissu cellulo-graisseux sous-cutané.
La résection du muscle grand fessier puis du ligament
sacro-tubéral a permis d’exposer le pédicule neurovascu-
laire pudendal. La dissection antégrade du nerf pudendal
a été étendue depuis son émergence, derrière la tubé-
rosité ischiatique, jusqu’à la terminaison de ses branches
de division rectales inférieures et périnéales. Nous n’avons
pas poursuivi la dissection du nerf dorsal de la verge qui
correspond à la troisième branche de terminaison du nerf
pudendal.
Les résultats de cette étude anatomique ont été confron-
tés à la technique de l’implantation de la prothèse de
soutènement périnéal (InVance®) à fixation trans-osseuse.
Résultats
Étude anatomique
Origine
Le nerf pudendal (issu des racines sacrées S2-S3-S4) est le
nerf principal du périnée et des organes génitaux externes
[8—10]. Il est pair et symétrique (ainsi que ses branches
de division). Il apparaît à la face interne de la tubérosité
ischiatique après avoir terminé son trajet glutéal. Il donne

458 C. Sénéchal et al.
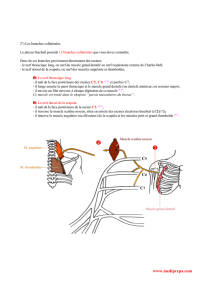
Figure 1. Origine du nerf périnéal.
ensuite trois branches : le nerf rectal inférieur, le nerf péri-
néal (NP) et le nerf dorsal de la verge (Fig. 1). Le NP naît du
nerf pudendal dans la fosse ischiorectale, avant ou après son
entrée dans le canal pudendal (d’Alcock) qui est un dédou-
blement de l’aponévrose recouvrant le muscle obturateur
interne (Fig. 1).
Trajet
Le NP se dirige vers le bas, l’avant et légèrement vers la
ligne médiane. Il se divise en deux branches : superficielle
(NPS) et profonde (NPP), après un tronc commun réduit
(Fig. 1). Le NPS est considéré comme purement sensitif.
Il chemine dans le tissu cellulo-graisseux de l’espace péri-
néal superficiel (en continuité avec le tissu cellulo-graisseux
péno-scrotal), le long de l’artère périnéale superficielle. Il
contourne le muscle transverse superficiel du périnée en
passant à sa face inférieure. Ce muscle a été très difficile à
individualiser sur l’étude des trois cadavres. Il acquiert son
caractère superficiel très tôt dans son trajet. Il a d’abord un
trajet presque vertical vers le bas pour se placer juste sous
l’aponévrose périnéale superficielle (Coles) [8—11] dès qu’il
franchit la ligne bi-ischiatique. Il oblique ensuite vers l’avant
à l’aplomb du muscle bulbo-urétral, latéralisé de quelques
millimètres par rapport à la ligne médiane. Le NPP, encore
appelé nerf bulbo-urétral, est considéré comme purement
moteur. Il suit un trajet plus profond et plus latéral que le
NPS, mais dans le même espace périnéal superficiel. Il donne
deux groupes de terminaisons dont l’axe diffère.
Terminaison
Le NPS donne de nombreuses branches sensitives pour
la peau du périnée antérieur (en avant de la ligne bi-
ischiatique) et pour la peau de la face postérieure du
scrotum. Le NPP donne un premier contingent de ter-
minaisons motrices horizontales vers la ligne médiane, à
l’attention du sphincter strié de l’anus et du muscle trans-
verse superficiel du périnée. Il donne ensuite un second
contingent de fibres motrices qui vont se diriger vers l’avant,
passer entre les deux faisceaux du muscle transverse du péri-
née (non vus sur nos dissections), cheminer contre la lame
profonde du fascia périnéal superficiel (Gallaudet) [8—11]
pour aller innerver les muscles ischiocaverneux et bulbo-
urétraux, le corps spongieux et l’urètre.
Le soutènement sous-urétral type InVance®
Technique
Sous anesthésie générale ou rachi-anesthésie, le patient est
en décubitus dorsal, en position de la taille. Après mise
en place d’une sonde vésicale, l’incision périnéale super-
ficielle est verticale, de3à5cmdelong, centrée sur
le raphé médian. L’incision du fascia périnéal superficiel
de Colles permet l’exposition du muscle bulbo-urétral sur
la ligne médiane. Les faces médiales de chaque branche
ischiopubienne sont exposées en prenant soin d’être au
contact direct de l’os, ce qui sous entend une incision du
périoste.
Trois vis en titane prémontées sur un fil de polypropy-
lène 1-0 sont fixées à 15 mm l’une de l’autre dans chaque
branche ischiopubienne (face antéromédiale) disséquée à
minima. La première vis est placée à la jonction entre le
pubis et la branche ischiopubienne. La seconde est placée
au niveau de la projection du bulbe urétral sur la branche
ischiopubienne. La dernière vis est placée au milieu des deux
premières. La bandelette est constituée de polyester tressé
enduit de silicone. Elle mesure 4 ×7 cm. Elle est fixée par
les fils prémontés sur les vis.
La tension à appliquer sur la prothèse est à évaluer soit
de fac¸on arbitraire, soit en faisant une profilométrie per-
opératoire de manière à obtenir un seuil de pression de fuite
(RLPP) égal à 60 cm H2O soit en faisant un test à la toux.
Complications
Les complications sont rares. Nous avons analysé les résul-
tats de notre série de 33 patients, comparés aux séries les
plus récentes utilisant le même procédé (Tableau 1).
Même si elles ne sont pas toujours chiffrées par les
auteurs, les douleurs périnéo-scrotales postopératoires sont
très fréquentes dans les suites opératoires précoces (16
à 39 %) mais disparaissent le plus souvent dans les trois
premiers mois. Elles restent cependant les complications
tardives (supérieures ou égales à trois mois) les plus
fréquentes (4—12 %), nécessitant parfois un traitement
antalgique au long cours [5,6].
Discussion
L’originalité de la technique repose sur la dissection mini-
invasive et la fixation trans-osseuse de la bandelette

Les douleurs périnéo-scrotales après soutènement urétral prothétique 459
Tableau 1 Complications du soutènement urétral type InVance®.
Délai < 3 mois ≥3 mois
Complication Hématome
(%)
Infection
(%)
Rétention aiguë d’urine
postopératoire (%)
Douleurs
périnéo-scrotales (%)
Douleurs
périnéo-scrotales
(%)
Résidu postmictionnel
> 100 ml (%)
Échec du
traitement (%)
Petit (2007)a0 3,3 3,3 39 9 3,3 3,3
Fassi-Fehri et al.
(2007) [6]
2 4 12 — 12 0 10,4
Comiter (2006)
[5]
0 2,1 0 16 — 0 15
Rajpurkar et al.
(2005) [7]
0 2,2 0 — 4,3 0 26
aDonnées non encore publiées ; données indisponibles.
Figure 2. Terminaisons du nerf périnéal.
par des vis en titane. Les bons résultats fonctionnels
s’accompagnent de4à12%depatients confrontés à des
douleurs et des dysesthésies périnéo-scrotales prolongées
(Fig. 2).
Les dissections réalisées sur cadavre nous ont permis de
préciser le trajet du NP, nerf sensitif principal du périnée
antérieur et de la face postérieure du scrotum. L’innervation
sensitive est due à un rameau superficiel dont le trajet est
parallèle à la ligne médiane dans le tissu cellulo-graisseux
périnéal superficiel. Il est situé sous le fascia périnéal super-
ficiel de colles latéralisé de part et d’autre du raphé médian.
Selon les auteurs le NPS peut se situer très médian [11,12]
(à l’aplomb du muscle bulbo-urétral) ou plus latéral [8,9]
(à l’aplomb du muscle ischiocaverneux) (Fig. 3). On peut
donc le rencontrer n’importe où entre ces deux extrêmes.
Il est toutefois important de noter que les dissections cada-
vériques ont été réalisées sur des sujets en décubitus dorsal
(avant section des membres inférieurs). On peut éventuel-
lement concevoir que la position opératoire des patients
(cuisses fléchies) modifie légèrement la disposition anato-
mique.

460 C. Sénéchal et al.
Figure 3. Coupe frontale du périnée passant par le bulbe urétral.
La première hypothèse
La première hypothèse pour expliquer ces douleurs est la
lésion directe du nerf.
En effet, l’exposition des branches ischiopubiennes
nécessite la dissection de l’espace graisseux périnéal super-
ficiel. Le NPS est à ce moment exposé à trois types de
lésions :
•la coagulation après atteinte du pédicule artérioveineux
qui l’accompagne ;
•la compression ou l’étirement par les écarteurs néces-
saires au moment du dépériostage des branches ischiopu-
biennes ;
•la section accidentelle pure et simple pendant la dissec-
tion.
Ce nerf est habituellement accompagné d’une vas-
cularisation périnéale superficielle fragile et facilement
hémorragique (Fig. 4). Il est donc aisé de le sectionner et/ou
de le coaguler en réalisant l’hémostase de ces vaisseaux
périnéaux superficiels.
Le NPP, purement moteur, plus profond, dans l’angle
situé entre le muscle bulbo-urétral et le muscle ischioca-
Figure 4. Vascularisation accompagnant les nerfs.
verneux, n’est pas impliqué dans le processus douloureux
post-opératoire.
Pour limiter toutes ces lésions potentielles il nous
parait important d’insister sur quelques points techniques
de l’intervention. La dissection médiane doit se faire
au bistouri froid puis aux ciseaux froids jusqu’au muscle
bulbo-urétral. Il semble important de limiter l’utilisation
de l’électrocoagulation et longer ensuite le muscle au
ras en direction des branches ischiopubiennes. Il apparaît
également logique d’utiliser un système d’écarteurs (auto-
statiques ou manuels) et d’exposition le moins traumatique
possible. La dissection latérale par digitoclasie jusqu’aux
branches ischiopubiennes semble beaucoup plus atrauma-
tique pour le NPS et les vaisseaux périnéaux.
La seconde hypothèse
La seconde hypothèse repose sur la tension plus ou
moins élevée appliquée à la prothèse selon le degré
d’incontinence. Il est possible qu’un ou plusieurs rameaux
sensitifs du NPS soient interposés entre la prothèse et les
structures à soutenir. Dans notre série, le réglage de la ten-
sion a été empirique. Il peut être aidé par un test à la toux
quand le patient bénéficie d’une anesthésie locorégionale
[6,7]. Cette technique pourrait être source de surcompres-
sion des tissus impliqués, suffisante pour comprimer un nerf
fragile et provoquer une neurapraxie (contusion simple) ou
une neurotmésis (contusion grave avec signes de déner-
vation électromyographique) [10]. Pour l’éviter, d’autres
 6
6
1
/
6
100%