anatomie – physiologie - 4

10 rue Tesson – 75010 PARIS
Tel : 01 42 06 59 00 ou 09 60 41 08 44 – Fax : 01 42 06 09 41 – Courriel : anfppparis@wanadoo.fr – site : www.anfpp.fr
N° d’existence : 11750808475 - Code APE : 804 D – Siret : 313 620 296 00027
BREVET PROFESSIONNEL COURS N°4
Deuxième année 2016
ANATOMIE – PHYSIOLOGIE
- 4 -
- FONCTIONS DE NUTRITION –
LE MILIEU INTÉRIEUR
1. DÉFINITION ET COMPOSITION DU MILIEU INTÉRIEUR
2. LE SANG
3. LA LYMPHE
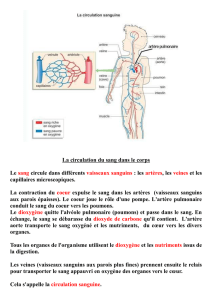
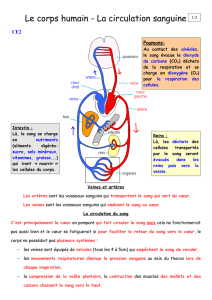
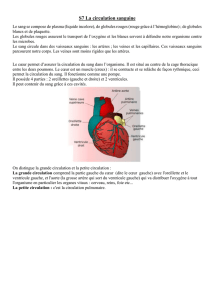
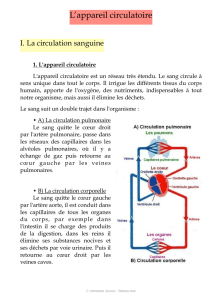
LA CIRCULATION SANGUINE – LA CIRCULATION LYMPHATIQUE
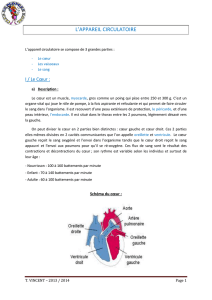
1. LE COEUR
2. LE SYSTÈME VASCULAIRE – LA CIRCULATION SANGUINE
3. LA CIRCULATION LYMPHATIQUE
RESPIRATION
1. ORGANISATION GÉNÉRALE DE L'APPAREIL RESPIRATOIRE
2. LA RESPIRATION : PHENOMENES MECANIQUES
3. PRISE EN CHARGE ET TRANSPORT DES GAZ RESPIRATOIRES PAR LE SANG

2

3
S6 – ANATOMIE-PHYSIOLOGIE
Programme
Compétences attendues
3. FONCTIONS DE NUTRITION
3.1. Le milieu intérieur
- Définir le milieu intérieur et le situer par rapport à l'ensemble des compartiments
liquidiens de l'organisme
3.1.1. Le sang
- Cellules du sang
- Classer les différents types de cellules sanguines
- Indiquer le lieu d'élaboration des différentes lignées sanguines
- Décrire schématiquement la molécule d'hémoglobine et expliquer son rôle dans le
transport du dioxygène
- Préciser les rôles des leucocytes (en liaison avec l'étude des "Mécanismes de
l'immunité")
- Plasma
- Répertorier les principales molécules ou ions présents dans le plasma d'un sujet normal
- Les constantes biologiques sanguines
- Citer les principales constantes biologiques et indiquer l'intérêt de leur détermination en
thérapeutique (calcémie, cholestérol total, cholestérol des HDL, cholestérol des LDL,
corps cétoniques, créatinine, glycémie, hémoglobine, hémogramme, ionogramme,
protéines sériques, transaminases, γGT triglycérides, uricémie, urémie, VS)
- L'hémostase
- Présenter un schéma des grandes étapes de l'hémostase
3.1.2. Lymphe : origine, composition et rôle
- Indiquer sommairement la composition de la lymphe et l'origine de ses constituants
- Commenter un schéma de la circulation lymphatique
3.2. La circulation sanguine
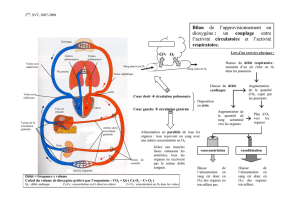
3.2.1. Organisation générale de l'appareil circulatoire et du cœur
- Dresser un schéma fonctionnel et annoté du système cardio-vasculaire
- - Situer, sur un schéma anatomique fourni du cœur, les cavités cardiaques, les valvules
et les vaisseaux sanguins afférents et efférents
3.2.2. Révolution cardiaque et automatisme cardiaque
- Expliciter les événements mécaniques de la révolution cardiaque à partir de l'analyse de
données expérimentales ( bruits du cœur, pressions intra-auriculaires, intra-
ventriculaires, intra-aortique)
- Définir systole et diastole
- Analyser les différentes phases de la révolution cardiaque et le fonctionnement des
valvules
- Définir fréquence cardiaque et débit cardiaque
- - Définir le tissu nodal et indiquer, sur un schéma fourni du cœur en coupe, son
organisation
- Définir un E.C.G.
- Situer l'E.C.G. normal par rapport aux phénomènes mécaniques
3.2.3. Régulation de l'activité cardiaque
- Indiquer les effets de l'action des nerfs sympathiques et parasympathiques sur la
fréquence cardiaque
- Mettre en évidence la régulation permanente du rythme cardiaque et indiquer les
éléments de la réponse réflexe : baro-récepteurs, nerfs afférents, centres cardio-
modérateur et cardio-accélérateur, nerfs efférents
- Définir tachycardie, bradycardie et arythmie
3.2.4. Circulation dans les vaisseaux ; pression artérielle
- Comparer sur des schémas fournis les caractéristiques histologiques des artères, des
capillaires et des veines
- Comparer leurs caractéristiques circulatoires
- Définir la pression artérielle, sa méthode de mesure et ses valeurs normales
3.3. Respiration
3.3.1. Organisation générale de l'appareil respiratoire : voies respiratoires, poumons
- Annoter un schéma fourni représentant l'organisation générale de l'appareil respiratoire
- Définir les différents volumes et capacités pulmonaires
3.3.2. Prise en charge et transport des gaz respiratoires par le sang
- A partir de l'analyse de résultats de mesures des pressions partielles du dioxygène
- et du dioxyde de carbone dans l'air alvéolaire, le sang et les tissus, dégager la nature et
le sens des échanges gazeux pulmonaires et tissulaires
- En liaison avec l'étude du sang, expliquer le transport des gaz respiratoires par le sang

4
- LE MILIEU INTÉRIEUR -
1 DÉFINITION ET COMPOSITION DU MILIEU INTÉRIEUR - l’HOMEOSTASIE
1.1 Définitions
La teneur en eau de l'organisme est d’environ 60 à 65% de la masse corporelle (adulte jeune).
Cette eau peut être à l'état liquide, c'est à dire "libre", ou incorporée à des molécules plus ou moins
complexes, c'est à dire liée, et de ce fait peu ou pas dissociable.
L'eau se répartie dans l’organisme en deux compartiments liquidiens séparés par les membranes
cytoplasmiques :
l’eau formant le liquide intracellulaire (dans les cellules)
l’eau formant les liquides extracellulaires, dans lequel baignent toutes les cellules, et qui
correspondent au milieu intérieur de l'organisme.
Le milieu intérieur correspond à l'ensemble des liquides extracellulaires de l'organisme.
1.2 Composition du milieu intérieur
La composition du milieu intérieur doit permettre la vie cellulaire : chaque cellule doit pouvoir y
trouver les éléments nécessaires à son activité et y éliminer les produits de cette activité, comme les
déchets et les sécrétions. Le milieu intérieur se compose de trois types de liquides :
le liquide intercellulaire ou liquide interstitiel ou lymphe interstitielle dans lequel les cellules
baignent directement.
la lymphe canalisée, liquide blanchâtre contenant des protéines et des leucocytes, circulant dans
les vaisseaux lymphatiques.
Le plasma, phase liquidienne du sang, circulant dans les vaisseaux sanguins.
Milieu intérieur = plasma + liquide interstitiel + lymphe canalisée
1.3 Homéostasie
Les cellules ne peuvent survivre que si le milieu dans lequel elles baignent demeure stable. Elles ne
tolèrent que très peu de changement. De nombreux organes participent à l’homéostasie : poumons,
appareil digestif, appareil circulatoire, excréteur ….
Homéostasie = propriétés des êtres vivants à maintenir leur milieu interne stable (pH, pression
osmotique, composition…)

5
globule blanc = leucocyte
globule rouge = hématie
Plaquette = thrombocyte
2 LE SANG
2.1 Composition et rôle
2.1.1 Caractères généraux - composition
La masse sanguine représente environ 1/14ème de la masse corporelle. Le sang est légèrement
alcalin : son pH est compris entre 7,35 et 7,45.
En centrifugeant un litre de sang additionné d'un anticoagulant (citrate de sodium), il se sépare en :
530 ml de plasma : liquide aqueux contenant des substances dissoutes.
470 ml d'éléments figurés ou cellules ou globules sanguins.
SANG = plasma + cellules sanguines
(éléments figurés)
2.1.2 Rôle
Le sang est mis en mouvement par le cœur. Il circule à travers l'organisme et irrigue tous les
organes du corps humain. Il assure le renouvellement de la lymphe et du liquide interstitiel et joue
un rôle important dans le maintien de la stabilité du milieu intérieur (homéostasie). Il assure un
certain nombre de fonctions :
Transport des gaz respiratoires (O2 et CO2), des déchets cellulaires, des nutriments, des
hormones et autres médiateurs biologiques
Défense de l’organisme
Hémostase / prévention des hémorragies
Maintien de la température corporelle en répartissant la chaleur
2.2 Cellules du sang
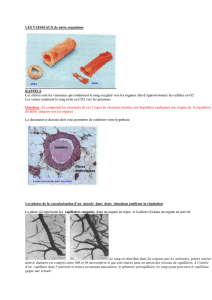
Le sang contient trois types d'éléments figurés distincts par leur fonction et leur structure :
Les hématies ou globules rouges ou érythrocytes, les leucocytes ou globules blancs et les
plaquettes ou thrombocytes.
Les hématies et les plaquettes restent dans les vaisseaux sanguins alors que les leucocytes peuvent
franchir la paroi des capillaires (par diapédèse) et pénétrer dans les tissus pour y remplir des
fonctions de défense de l'organisme.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
1
/
28
100%