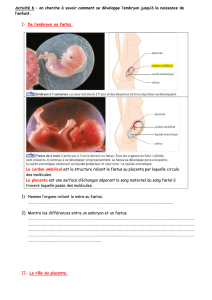
II. Physiologie du système génital chez l`homme 1. Spermatogénèse

Valério Maxime Physio, 01/02/11
Savatier Claire Karine Matteo
II. Physiologie du système génital chez l’homme
1. Spermatogénèse
p 38
Elle débute à la puberté et est permanente. La spermatogénèse se déroule au sein des tubes
séminifères dans le testicule. Les tubes séminifères contiennent 2 types de cellules :
•Les cellules germinales
•Les cellules de Sertoli : grosse cellule nourricière renfermant de grande quantité de
glycogène.
Entre les tubes séminifères on trouve les cellules de Leydig sécrétant la testostérone.
Il faut environ 70 jrs pour qu’une spermatogonie se transforme en spermatozoïdes (spz). La
spermatogénèse repose sur la lame basale des tubes séminifères : elle se fait de la lame basale
vers la lumière du tube.
p 30. 2 étapes : la méiose et la spermiogénèse. Début par la multiplication des spermatogonies
puis transformation en spermatocytes primaires puis en spermatocytes secondaires. Il y a
ensuite formation de spermatides subissant une étape de maturation : la spermiogénèse (phase
permettant l’acquisition de tous les outils nécessaires pour la fécondation : acrosome et
flagelle).
Rq : à la sortie du testicule les spz ne sont pas entièrement matures. C’est durant leur traversée
de l’épididyme qu’ils finissent leur maturation et acquièrent leur mobilité.
2. Fonction endocrine du testicule
1. biosynthèse de la testostérone
p 38. Hormone stéroïde issue du cholestérol.
Cholestérol → progestérone → androstènedione → testostérone
La concentration de testostérone est de l’ordre de 10 à 35 nmol/L.
On a aussi une synthèse par la corticosurrénale.
2. actions de la testostérone
•caractères sexuels secondaires
•rétro-inhibition sur l’axe hypothalamo-hypophysaire (axe HH)
•spermatogénèse : essentielle pour la formation des spz
•anabolisme protéique
3. Contrôle de la fonction testiculaire
Testicules sous le contrôle de la LH et de la FSH (hormones hypophysaires). Fonctionnement
continu et non cyclique.
1

p 39 (schéma à savoir). L’hypothalamus sécrète le GnRH stimulation de l’hypophyse qui va
sécréter la LH et la FSH.
La FSH agit sur les cellules de Sertoli en stimulant la sécrétion de l’ABP (androgen binding
protein) qui fixe la testostérone de façon à maintenir une concentration élevée de testostérone
dans les cellules de Sertoli (indispensable pour une spermatogénèse optimale). Il y a un feed
back négatif par l’inhibine (sécrétée par les cellules de Sertoli).
La LH agit sur les cellules de Leydig : stimulation de testostérone (feed back négatif sur axe
HH).
III. Fécondation
Plusieurs millions de spz vont être déversés
Traversée de la glaire cervicale au niveau du col de l’utérus : filtre ne laissant passer qu’une
centaine de spz → sélection des plus mobiles et des plus vigoureux.
Réaction de capacitation a lieu : modif de la mb du spz lui permettant d’acquérir son pouvoir
fécondant.
p 40. Fécondation a lieu dans la trompe utérine (1/3 moyen). Les spz doivent traverser la
corona radiata : réaction acrosomiale (rupture de l’acrosome avec libération d’enzymes
protéolytiques indispensables pour créer une brèche dans la zone pellucide entourant
l’ovocyte). Puis fusion du spz avec l’ovocyte suivie de la réaction corticale : libération des
granules corticaux entre l’ovocyte et la zone pellucide pour prévenir une polyspermie
(fécondation per plusieurs spz).
Rq : vrais jumeaux : un ovule est fécondé par 1 spz mais le zygote va ensuite se séparer en 2
pour former 2 embryons. Faux jumeaux : 2 ovules fécondés par 2 spz.
IV. La grossesse
Durée normale : 280 jrs
La croissance de l’embryon/fœtus et du placenta sera suivie par des échographies (3 en
France) afin de déceler d’éventuelles malformations.
Amniocentèse pour les femmes de plus de 3(ans (risque de trisomie plus fréquent) ou ayant
des antécédents familiaux d’anomalies chromosomiques. On fait une ponction du liquide
amniotique puis dosage de l’alpha-foetoprotéine (présente en forte quantité lors des anomalies
de fermeture du tube neural). On récupère aussi qq cellules fœtales de façon à effectuer un
caryotype (détection des anomalies de type trisomie). Le risque n’est pas nul : faible %
d’avortement (<1%) suite à la ponction.
1. Développement embryonnaire et fœtal
p 41, 42. Après la fécondation le zygote démarre sa segmentation pour aboutir à la formation
de la morula (16 cellules) puis du blastocyste (64 cellules) constitué de l’embryoblaste
donnant l’embryon, du trophoblaste donnant le placenta et de la cavité liquidienne donnant le
sac amniotique.
2

Le blastocyste s’implante environ une semaine après la fécondation. Il adhère à l’endomètre
par le pôle où se trouve l’embryoblaste. Lorsque le blastocyste est complètement enfouit dans
l’endomètre (vers 10 jrs) il porte le nom de chorion.
Au bout de 15 jrs : début de la formation du placenta qui sera fonctionnel au 3e mois.
Au cours du 1er mois : mise en place des feuillets embryonnaires (gastrulation) période de
grande sensibilité aux agents tératogènes. Stade sensible à l’intoxication alcoolique :
syndrome alcoolo-fœtal (SAF) irréversible provoquant d’importants dégâts au niveau du
cerveau (arriération mentale). L’embryon mesure environ 1cm.
2e mois : mesure environ 2,5 cm. Le système cardiovasculaire est fonctionnel et les organes se
mettent en place.
La période fœtale est caractérisée par la maturation des ébauches organiques. L’apparition de
malformations est lus rare. Le dvpt fœtale est caractérisé par une croissance rapide (surtout
entre le 3e et 6e mois). La prise de poids se fait surtout dans les 2 derniers mois.
5e mois : le fœtus commence à bouger et à percevoir les bruits extérieurs (voix des parents).
La survie des bébés prématurés est difficile av 6 mois en raison de l’immaturité du système
respiratoire et du SNC.
La tête de l’enfant possède la plus grande circonférence, il faut donc que le bébé se retourne
pour pouvoir sortir par la tête. A la naissance, le bébé pèse entre 2,7 et 4,2 kg et mesure entre
50 et 55 cm.
2. Rôle du placenta
p 42. Le placenta est fonctionnel au 3e mois. Le sang fœtal provenant du cordon ombilical
circule dans les capillaires des villosités placentaires tandis que le sang maternel circule dans
les espaces intervillositaires. Le placenta est composé des villosités placentaires et des espaces
intervillositaires.
1. Rôle dans la nutrition, la respiration et l’excrétion
•Protection : « barrière placentaire » car empêche le passage de nombreuses bactéries.
On a passage au niveau du placenta des Ig maternelles à partir du 8e mois conférant
une immunité passive pendant plusieurs mois au nouveau-né → le prématuré est
moins immunisé.
Le placenta est une membrane semi-perméable avec libre passage de l’eau, des
électrolytes et des molécules de faible poids moléculaire.
•Nutrition : passage des nutriments et des ions nécessaires au dvpt du fœtus
•Diffusion d’O2 et de CO2 : CO2 sera ensuite éliminé par les poumons de la mère
•Diffusion des déchets métaboliques comme l’urée qui sera ensuite éliminé par les
reins de la mère.
3

Un certain nombre de molécules, virus et parasites peuvent passer :
•Alcool, nicotine (diminue l’apport d’O2 au fœtus et gène le dvpt de ce dernier)
•Drogues : rend le bébé accro, doit subir à la naissance un traitement : valium +
morphine pdt les 15 1er jrs. Risque d’avoir un enfant hyperactif avec des troubles du
sommeil…
•Médicaments : par exemple le distilbène peut provoquer des malformations utérines
des petites filles. Le thalidomide peut être également tératogène.
•Virus : virus de la rubéole (au 1er trimestre de grossesse un IVG est proposé car il y a
des conséquences très graves comme un retard mental lié à une microcéphalie), le VIH
(risque diminué depuis la trithérapie <1%).
•Parasites : comme la toxoplasmose : parasite trouvé chez les animaux boire du lait
pasteurisé, bien faire cuire sa viande, bien laver ses légumes, faire attention aux
excréments de chats… une grande majorité des femmes son immunisées avant la
grossesse. Risque de passage au niveau du placenta faible au 1er trimestre puis
augmente jusqu’à terme. Il peut y avoir des conséquences graves (surtout vers le 3e-4e
mois) comme des atteintes cérébrales sévères ou des atteintes rétiniennes.
2. Glande endocrine
p 43. Sécrétion par le chorion de la gonadotrophine chorionique humaine (hGC) servant à
allonger la durée de vie du corps jaune sécrétant des quantités croissantes d’œstrogène et de
progestérone. → Maintien d’un endomètre épais, riche et vascularisé, évite qu’il se détache.
A partir du 3e mois le taux hGC diminue disparition du corps jaune. Le placenta synthétise
des quantités croissantes d’œstrogènes et de progestérone.
La femme est souvent malade le 1er mois de la grossesse car elle a du mal à s’adapter à ces
fortes quantités d’hormones.
Œstrogènes :
•Stimulation de la croissance du myomètre pour les contractions utérines lors de
l’accouchement
•Dvpt des glandes mammaires en stimulant l’appareil sécréteur
Progestérone :
•Indispensable à la formation du bouchon muqueux
•Dvpt des glandes mammaires en stimulant l’appareil excréteur
3. La femme enceinte
•Prise de poids (13 kg en moyenne) : augmentation des glandes mammaires, de
l’utérus… 8 kg de nouveaux tissus, 5kg de tissu adipeux (énergie pour l’allaitement)
•Augmentation des besoins nutritionnels : si le bébé n’a pas suffisamment de calcium
c’est le calcium des os maternels qui sera mobilisé.
•Augmentation du volume sanguin (30%) pour préparer à une perte plus ou moins
importante de sang lors de l’accouchement.
•Système digestif : nausées, brulures d’estomac, constipation
•Système urinaire : augmentation du DFG (élimination du surplus de déchets produits
par le fœtus), augmentation des mictions
•Système respiratoire : hyperventilation pour les besoins en O2 du fœtus
4

•Augmentation de la pigmentation au niveau de la peau : nécessité de se protéger
contre le soleil sinon masque de grossesse.
V. L’accouchement
Le travail mène à l’accouchement.
Nécessité de la dilatation du col de l’utérus et de contractions utérines assez fortes pour
expulser le fœtus.
P 43. L’accouchement et l’allaitement sont deux boucles de régulation positive. Il y’a aussi les
œstrogènes et les prostaglandines qui augmentent l’excitabilité du myomètre.
3 phases du travail :
•Phase de dilatation : la plus longue (6 à 12h), dilatation du col de l’utérus (jusqu’à un
diamètre de 10 cm environ). On distingue 2 types de travail : le faux travail
(contractions irrégulières) et le vrai travail contractions régulières)
•Phase d’expulsion : contractions très fortes et très rapides. Si le bébé se présente par le
siège on fait une césarienne. Parfois recours à l’épisiotomie (agrandissement du col).
Les accouchements difficiles et longs peuvent provoquer des lésions cérébrales chez le
nouveau né → césarienne si c’est trop long. La première respiration de l’enfant est
cruciale, l’accumulation des CO2 dans le sang stimule les centres respiratoires et
déclenche la 1ère respiration. La fréquence respiratoire du nouveau né est importante.
•Phase de délivrance : détachement du placenta (dans le quart d’heure suivant
l’accouchement)
VI. La lactation
P 44. Boucle de rétro-activation se poursuivant jusqu’à que le bébé cesse de téter. Ocytocine
est responsable de l’éjection du lait. La prolactine stimule la sécrétion du lait.
5
1
/
5
100%