Thème 3 A: Féminin, masculin

Thème 3 A: Féminin, masculin
Sexualité et procréation.

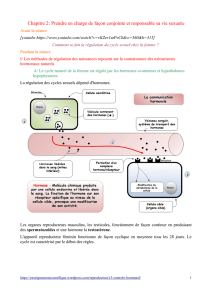
I- La double fonction des glandes
génitales
A- l’activité testiculaire.
• Les testicules sont constitués
de nombreux tubes
séminifères et d’un tissu
interstitiel.
•Le testicule assure une double
fonction :
Il produit des
spermatozoïdes à partir de la
puberté. (fonction exocrine =
sécrétion à l’extérieure)
Il sécrète une hormone
mâle : la testostérone.
(Fonction endocrine =
sécrétion à l’intérieure)

a - La production de spermatozoïdes : La
spermatogenèse
La spermatogenèse se réalise dans les
tubes séminifères. Au niveau de la
paroi d’un tube séminifère, des
cellules souches germinales appelées
spermatogonies (diploïdes) sont
capables de se multiplier toute la vie
de l’individu donc
-production continue de spz.
- durée de formation d’un spz : 74
jours
Les cellules de Sertoli présentes au
niveau de la paroi d’un tube
séminifère joue un rôle très important
lors de la spermatogenèse. (Nutrition
des cellules sexuelles, protection,
transport).

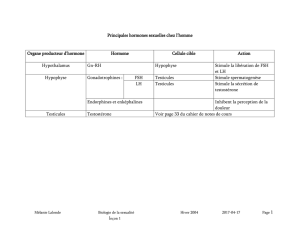
b – La production d’hormone mâle : La
testostérone
Le testicule est capable de secréter
une molécule chimique capable
d’agir par le sang sur des organes
cibles. Cette molécule est une
hormone, la testostérone.
La testostérone est une hormone
stéroïde, dérivée du cholestérol
secrétée par des cellules
interstitielles localisées entre les
tubes séminifères appelées des
cellules de Leydig.
La sécrétion de la testostérone est
quasi constante durant la vie de
l’homme
La sécrétion de testostérone est
pulsatile

C- conclusion
• La testostérone agit sur des organes qui disposent de
récepteurs à cette hormone. Elle est responsable de :
-L’apparition et du maintien des caractères sexuels
primaires (voies génitales et glandes annexes)
- Stimule la spermatogenèse (à partir de la puberté).
Les cellules de Sertoli possèdent des récepteurs à la
testostérone et agissent sur les cellules germinales.
- L’apparition et du maintien des caractères sexuels
secondaires, elle stimule le désir sexuel.
La capacité de reproduction de l’homme repose sur les
différents effets de la testostérone. La concentration de la
testostérone est relativement constante.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%