Hépatites virales

Hépatites virales
Pr. M. Messast

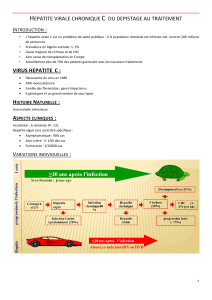
Introduction
•Problème de santé mondial
–350.000.000 HVB, 170.000.000 HVC
•Virus A, B, C, D, E
•Hépatite aiguë (tous)
•Hépatite chronique (B, C, D)
–Cirrhose
–Carcinome hépatocellulaire

Hépatite virale A
•II. Épidémiologie
–1) Agent : VHA
•Picornaviridae,
ARN,
•sans enveloppe
•Excrétion fécale
brève mais
intense

–2) Réservoir : Homme
–3) Transmission : digestive
•Orofécale
•Manuportée
–4) Modalités
•Endémo-épidémique
•Enfant et adulte jeune
• Mauvaises conditions d’hygiène
•Algérie : 90% avant 20 ans

Distribution géographique du virus A
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%