p2-ue5-clerici-biophysique-cardiaque-1-30-09-16-word

Page 1 sur 15
UE5 CLERICI
Date : 30/09/16 Heure : 16h15-18h15
Promo : 2016/2017 Prof : Mr CLERICI
Ronéistes : Matthias LAM-HONG / Mélissa ENAULT
BIOPHYSIQUE CARDIAQUE
&
ACTIVITÉ ÉLECTRIQUE CARDIAQUE
I/ Circuit de conduction intracardiaque
A) Le nœud de Keith et Flack (nœud sinusal)
B) Le nœud d’Aschoff Tawara (nœud auriculoventriculaire)
C) Les voies internodales
D) Le tronc commun du faisceau de His
E) Le réseau de Purkinje
II/ Système nerveux extracardiaque
III/ Application clinique
A) Electrocardiogramme
B) Trouble de conduction : Bloc, pacemaker
C) Trouble du rythme : Tachycardie et fibrillation
D) Trouble du rythme et de conduction : Exploration
électrophysiologique
E) Trouble du rythme : Ablation par radiofréquence

Page 2 sur 15
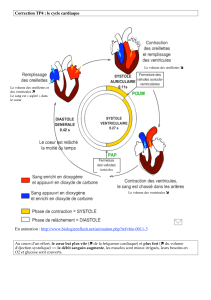
I/ Circuit de conduction intracardiaque
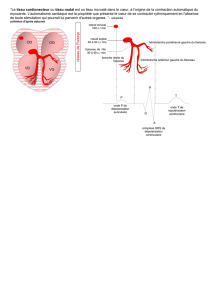
L’activité cardiaque est automatique à la différence du muscle squelettique. Cette activité
automatique est liée à la présence d’un circuit ayant une capacité de dépolarisation autonome et de
conduction particulière.
Il y a 5 structures qui composent ce circuit électrique cardiaque :
- le nœud sinusal (Noeud Keith et Flack)
- le nœud auriculoventriculaire (Noeud d’Ashow Tawarra)
- le faisceaux de His
- les branches droite et gauche du faisceau de His
- le réseau terminal de Purkinje : à l’intérieur du muscle cardiaque lui-même.
On verra chacune de ses structures de façon plus particulière.
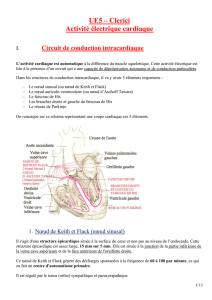
A) Le nœud sinusal (Noeud Keith et Flack) :
Une structure épicardique situé à la surface externe du coeur.
Elle fait entre 10 et 15 mm sur 5 mm de haut.
Elle est située à la jonction de la partie inférieur de la veine cave supérieur, et de la face
antérieur (le toit) de l’oreillette droite
Elle se trouve sur la surface épicardique
Génère des décharges spontanées à la fréquence de 60 à 100 par min en moyenne → ce
qui fait de ce nœud un centre d’automatisme primaire.
Il est régulé par les tonus (ortho)sympathique (accélère) et parasympathique (freine)

Page 3 sur 15
B) Le nœud auriculoventriculaire (NAV) : Noeud d’Ashow
Tawarra
Structure plus petite, qui fait 6 mm sur 5 mm
Situé à côté de la valve tricuspide, au niveau de la cloison interventriculaire, à la base de
l’oreillette droite sur son versant endocardique
Il est constituée d’une ou de 2 voies de conductions :
◦ La conduction rapide qui est constante
◦ La conduction lente qui est inconstante, et qui existe chez 20 % d’entre nous.
NB : Dans certains cas il peut y avoir des court-circuits entre ces 2 voies, qui génère des
palpitations que l’on appelle tachycardie de Bouveret.
Il ralentit l’influx d’un dixième de seconde pour protéger les ventricules d’un rythme
primaire trop rapide
C) Les voies internodales
Entre le nœud sinusal et le NAV se trouve les voies internodales. Ils font jonction entre le nœud
sinusal, les oreillettes et le NAV.
Il y a 4 principales voies internodales :
- Le faisceau inter-nodal antérieur
- Le faisceau de Bachman
- Le faisceau internodal moyen de Wenchebach
- Le faisceau internodal postérieur de Thorel, il chemine le long d’une structure qui est située sur la
partie postéro latérale de l’oreillette droite qu’on appelle la crista terminalis. On verra que cette
zone est préférentiellement utilisé dans certains court-circuits que l’ on appelle les flotteurs.
Ces voies internodales (en jaune sur ce schéma) arrivent au nœud auriculo-ventriculaire.

Page 4 sur 15
D) Le tronc commun du faisceau de His
Le faisceau de His se situe sous l'angle d'insertion des valves tricuspide et aortique. Il est
long de 1 à 2 cm.
Il propage l’influx de l’étage auriculaire (à partir des oreillettes) à l’étage ventriculaire.
Ce faisceau est le seul passage (seule voie de conduction de l’activité électrique) entre les
oreillettes et les ventricules. Il n’y a pas d’autre passage entre les oreillettes et les ventricules car
ces derniers sont séparées par des valves, dont les anneaux valvulaires tricupidiens et mitraux sont
fibreux et électriquement étanches.
Il se situe au sommet du triangle de Koch (triangle anatomique) représenté : (il le répète plusieurs
fois)***
- en avant par la valve tricuspide,
- en arrière par le tendon de Todaro (qui est issu de la valve de Thebesius)
- en bas par la base de l’oreillette droite et le sinus coronaire (qui ramène le sang veineux du
réseau artériel coronaire)
Le faisceau de His fait la jonction entre le NAV et le ventricule par ses deux branches (droite et
gauche).
Ce faisceau est un centre d’automatisme secondaire car il est également capable de décharger
spontanément des impulsions plus lentes, de 40 à 60 par minute, en dehors de toute stimulation
extérieur ortho ou parasympathique. C’est à dire que si l’on retire les oreillettes, que l’on place le
faisceau de His ainsi que les ventricules dans une solution saline, le His pourra continuer à faire
battre le cœur mais plus lentement.
Ce faisceau est indispensable, si on le coupe, on se retrouve avec un bloc auriculo-ventriculaire
(les patients présentant un BAV ont besoin d’un pace maker).
E) Les branches du faisceau de His
Le His se sépare en deux branches :
- la branche droite : prolongement direct du faisceau de His, elle chemine le long du bord droit du
septum interventriculaire se dispersant dans le ventricule droit. Il passe régulièrement par la
bandelette arciforme.
- la branche gauche : elle chemine en avant et à gauche de la valve mitrale, se subdivise en
faisceaux antérieur et postérieur.
Nous pouvons remarquer que les ¾ du
circuit électrique cardiaque se situent au
niveau du côté droit du cœur. Du côté gauche,
nous pouvons uniquement remarquer la branche
gauche du faisceau de His qui se subdivisera en
branche antérieure et branche postérieure.
De fait, pour explorer le tissu électrique
cardiaque, on passera par le réseau veineux en
montant par la VCI.

Page 5 sur 15
F) Le réseau de Purkinje
Enfin le système de conduction intracardiaque se termine par le réseau de Purkinje.
Ce sont les ramifications terminales des branches droite et gauche du faisceau de His qui s’étendent
sur toute la musculature ventriculaire pour propager l'influx. Il diffuse donc à l’intérieur du
myocarde.
Mais c'est aussi un centre d'automatisme tertiaire, capable de décharger spontanément des
impulsions à la fréquence de 20 à 40 par minute. C’est à dire que si vous mettez juste les
ventricules dans une solution saline, vous pourrez obtenir une contraction automatique de l’ordre de
20 à 40 par minute, si on supprime le centre d’automatisme secondaire ou primaire.
Petit bilan à retenir :
- Le tissu cardiaque se situe principalement à droite du coeur
- Il y a 3 grosses structures automatiques : Noeud sinusal, le faisceaux de His et réseau de Purkinje,
qui ont une activité électrique autonome. Si on coupe différents parties du coeur, il conserve son
activité contractile, via ses structures, qui sera de plus en plus lente quand l’on descend des
oreillettes au ventricule.
Question élève :
Ce n’est pas plutôt le NAV qui a une activité autonome ?
Réponse :
Il a en effet une activité avec le faisceau de His, propre. Mais c’est surtout le faisceau de His, qui a
une activité électrique autonome, on parlera de rythme jonctionnel, car il est à la jonction des
oreillettes et des ventricules.
NB : Il précise qu’il ne parlera pas des petites fibres que l’on peut voir sur le schéma, qui sont des
anomalies congénitales, ou accessoires. Certains patients naissent avec des conductions électriques
sur-numéraires qui vont pouvoir déclencher des troubles du rythme, des court-circuit entre les voies
de conductions normales et anormales.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%